脑卒中患者为什么需要康复治疗?
脑卒中患者常存在各种后遗症和功能障碍,包括肢体活动不利,感觉麻木,语言不清,吞咽困难,大小便失禁等,导致患者生活不能自理,甚至长期卧床。临床急救治疗,主要在于挽救患者生命和减少并发症。而这些后遗症处理则需要及时的康复治疗,康复治疗就是综合应用各种康复治疗技术,最大限度改善患者的功能,从而提高患者的生活自理能力(包括独立穿衣、吃饭、洗漱、步行等方面),改善患者的生活质量,使患者可以回归家庭和社会。
脑卒中偏瘫患者什么时候开始康复治疗疗效比较好?
脑卒中患者康复治疗开展的越早越好,一般来说,脑梗塞患者只要神志清楚,生命体征稳定,病情不再进展,48小时后即可进行康复训练,康复训练的程度由小到大,循序渐进。大多数脑出血的患者康复治疗在病情稳的前提下,7到14天就可以进行康复训练了。
1~3个月是脑卒中患者康复和功能恢复的黄金时间;3~6个月脑卒中患者康复治疗进入相对稳定的恢复期;但即使一年及一年以后脑卒中患者如果接受正规的康复治疗,患者的肢体功能也有可能得到一定的改善,生活质量也有可能得到进一步提高。
脑卒中偏瘫患者经过康复治疗可以完全恢复吗?
早期进行规范的康复治疗,可使75%以上的第一次脑卒中患者重新步行和生活自理,可使30%的脑卒中患者能从事一些较轻的工作,及时的康复治疗可帮助患者的功能障碍恢复,改变异常运动模式,提高生活自理能力。同时患者的主动性越高,恢复效果越好,缩短其回归家庭和社会的时间及过程。
每个脑卒中偏瘫患者的康复治疗都一样吗?
每个患者的康复治疗是不一样的,因为每个脑卒中患者年龄、病种性质、病种部位、合并症等自身情况、偏瘫程度、身体功能障碍程度都是不一样的,因此不同的脑卒中患者的康复治疗方法是不一样的。具有资质的康复医生和治疗师会对患者相关的障碍和功能情况进行严格全面的评估,决定其适当的护理水平和相应的康复训练项目,并制定个体化的治疗方案,有针对的对患者实施康复治疗,这样康复治疗的效果会更好。
脑卒中患者康复治疗有哪几个阶段?
脑卒中偏瘫患者康复治疗越早越好,一般康复治疗的过程可归纳为三个阶段:
第一阶段指患者早期在医院的常规治疗及早期康复治疗,多在发病后14天以内开始,此阶段多为卧床期,主要在医生护士指导下进行良位体摆放、关节被动活动、早期床边坐位保持和坐位平衡训练。
第二阶段指患者在康复病房或康复中心进行的康复治疗,主要是坐位平衡、站立、跨步、进食、更衣、排泄等训练,若患者治疗有效,身体功能基本恢复,就可以进行下一步康复。
第三阶段指患者在社区或家中的继续康复治疗,是指根据医生所制定的康复计划,在社区或家中继续康复锻炼。
如果脑卒中患者不及时进行康复治疗危害有哪些?
据临床统计,如果不进行康复治疗,脑卒中患者中大约只有6%的人能恢复生活自理,5%的人能从事较轻的工作。由于不少患者和家属对康复治疗认识不够,认为只要是发生了脑卒中,就意味着瘫痪了,从而放弃治疗,错失了康复治疗的好时机。而脑卒中患者由于没有接受早期规范的康复治疗,而深受运动障碍和生活能力障碍之苦,而且卒中后长期卧床不活动,会严重影响患者的神经肌肉功能、心血管功能、呼吸功能及免疫功能,还会出现全身性的并发症,如深静脉血栓、关节痉挛、肌肉萎缩等。此外,长期不运动也会影响患者的功能恢复潜力,特别是平衡功能的恢复,降低大脑的可塑性和功能重组,将严重影响患者的身体健康和生活质量。
脑卒中偏瘫患者康复治疗方法有哪些?
常见的脑卒中康复治疗方法,有药物治疗,中医治疗和康复治疗,但最有效的治疗方法是多学科康复治疗,多管齐下,效果更好。其中,药物治疗主要是活血通络,扩张血管,改善微循环;中医治疗主要是针灸和推拿,活血通络,促进循环;康复治疗,主要是物理因子治疗,康复训练及作业治疗,多学科康复治疗同时进行更有效。
偏瘫患者不拄拐杖一定比拄拐杖好吗?
答案是不一定。偏瘫患者康复的目的是使患者重返生活,回归家庭,回归社会。不同的患者根据发病部位的不同,往往形成功能障碍的症状也不相同。例如不同的患者会有不同的运动、平衡、感觉、认知障碍等。如果患者存在平衡方面的问题,手杖的使用无疑为他/她提供了稳定的支撑面,舒适安全的环境下可以减少患者肢体痉挛甚至跌倒的发生,从而使患者的步态接近正常,达到高效、节省能量的目的,从而使信心增强并扩大患者的活动半径,使他们尽快重返既往生活环境。
偏瘫患者锻炼强度越大越好吗?
偏瘫患者并非锻炼强度越大越好,过度劳累及过度使用而引起的全身性疲劳及局部肌肉、关节损伤,导致患者骨关节变形,痉挛状态增强,强肌和弱肌不平衡加剧,形成特有的“划圈”步态和上肢“挎篮”状外形。此外,还有可能导致肩痛、肩关节半脱位等发生或加重。
什么是废用综合征和误用综合征?
废用综合征是指长期卧床不活动或活动量不足及各种刺激减少的患者,由于全身或局部的生理功能衰退而出现关节挛缩、肺部感染、褥疮、深静脉血栓、便秘、肌肉萎缩、心肺功能下降、直立性低血压、智力减退等一系列综合征。大多数废用综合征的表现可以通过积极的康复训练得到预防,对“废用状态”比较明显的患者,应酌情进行被动关节活动度训练,提高心肺功能的处理,增加神经-肌肉反应性的处理(如利用保护性反应、姿势反应、平衡反应、多种感觉刺激,适当的手法治疗等)和及时的处理各种并发症等。在积极控制废用综合征的同时,应介入主动性康复运动程序,并使患者得到正确的康复训练。但是,如果已经出现了废用综合征的表现,再进行积极的康复训练,也只能逆转一部分废用表现。
误用综合征是指脑卒中偏瘫患者在康复过程中,由于运动方法不适当而使偏瘫肢体肌群运动不协调,不能实现有效运动功能的一组症状。存在该综合征的患者,其偏瘫肢体伸、屈肌群肌力发展不平衡,常出现肌痉挛,不能进行分离运动,给患者日常生活活动增加困难,这也是瘫痪肢体功能康复的一大障碍。在脑卒中患者常见的有:由于发病后对肢体及关节不正确的摆放和不合理用力所致炎症,韧带、肌腱和肌肉等的损伤,骨关节变形,痉挛状态的增强,强肌和弱肌不平衡加剧,以及形成下肢“划圈”步态和上肢“挎篮”状态、肩痛、肩关节脱位等。如果在患病早期就开始正确的训练,可完全或部分预防这种异常表现的出现。
因此,脑卒中患者在生命体征平稳后,应尽早进行科学的康复训练,避免出现废用综合征及误用综合征。
脑卒中患者有哪些肩部并发症?
肩部并发症是脑卒中后常见并发症之一,主要包括肩关节脱位、肩痛、肩手综合征。
肩关节脱位是脑卒中早期的常见并发症,多在脑卒中3周内发生,对患者上肢功能的恢复影响极大。脑卒中患者肩关节脱位的原因是卒中早期,上肢不同程度的瘫痪使肩关节相应欠缺了稳定性,偏瘫侧肩关节周围肌肉肌张力低下,维持肩关节正常解剖位置的周围肌肉松弛,使固定肩关节的稳定结构强度降低,从而造成,肩关节脱离关节窝的正常位置所致。
对于肩关节脱位最主要的预防:
1、在软瘫时做好肩关节的保护,避免对瘫痪肩的过分牵拉。
2、患侧卧位时间不宜过长,以免在无知觉时将肩压坏。
3、在硬瘫时,做肩外展、上举动作时,宜掌面向上使肩外旋,使肱骨大结节避开肩峰的挤压。
4、同时需配合做肩胛骨的被动活动,增加肩胛骨的活动范围。
肩关节脱位的治疗方法:
1、矫正肩胛骨的姿势,注意良肢体的摆放。
2、纠正肩胛骨的位置,抵抗肩胛骨后缩。采用Bobath式握手,双上肢伸展充分上举,可多次反复训练,卧位和坐位均可进行。
3、活动肩胛带,使肩胛骨向上、外、前活动。
4、刺激肩关节周围起稳定作用的肌群张力和活动。
5、进行肩关节无痛范围被动运动,以保持肩关节的正常活动范围。
肩痛是脑卒中后常见和严重的并发症之一,多在脑卒中发病后很长时间,甚至数月后发生,发病率高达84%。它不仅给患者带来身心上的痛苦,也使患者的进一步康复受到极大影响。肩痛发病原因很多,一般认为主要是肌痉挛破坏肩关节运动的正常机制和患侧肩部处理不当,破坏了肩关节外展时所需的肩肱关节节律,使肱骨头、喙肩韧带以及软组织之间产生摩擦和压迫,刺激了软组织中的高度密集的神经感受器而致。
治疗应针对偏瘫后肩痛的发病机制,使用神经促通技术,纠正肩胛骨的下沉、后缩及肱骨的内旋、内收,以减轻肩带肌的痉挛,注意纠正患者的坐、卧体位和进行患肢被动、主动运动;同时还应由治疗师实施有效的抗痉挛运动,使肩周各组肌群间的张力逐步恢复平衡,促使肩胛骨与肱骨间的协调和同步运动,使肩关节的痉挛状态得到明显改善。对于脑卒中后导致的肩痛,还可以采用止痛药物控制疼痛,局部采用超声波、超短波等物理因子方法综合治疗。
肩手综合征是脑卒中后常见的并发症,常在脑卒中后1~3个月内发生。发病机制尚不清楚,一般认为与反射性交感神经营养不良有关,也有人认为与机械作用所致的静脉回流障碍有关。肩手综合征是脑卒中后常见的并发症,常出现患者肩关节及手部肿痛,活动受限或伴有皮色改变。其早期常表现为,患手出现肿胀,产生明显的运动受限,手指变粗,皮纹消失,皮肤呈粉红色或紫红色,关节活动受限,表现为手被动旋后,腕背伸受限,手指间关节处于伸展位屈曲时受限,被动活动时可引起疼痛,如不对此干预,晚期则会患手变成典型的畸形,虽无水肿和疼痛,但关节的活动将永久丧失。腕关节、掌指间关节活动明显受限,前臂旋后受限,手掌变平,大小鱼际肌萎缩,因此,肩手综合征的预防相当重要,一旦发生,不但给患者带来疼痛,而且会严重影响上肢功能的恢复。
常用的预防和治疗方法:
1、患肢正确的放置:将患肢抬高,防止患手长时间处于下垂位;维持腕关节于背屈位,可采用上翘夹板固定腕关节。卧位时,将上肢平放,远端抬高与心脏平齐,手指放开,半握空拳,可置一圆形物体于手掌中。此姿势可促静脉血的回流。
2、向心性加压缠绕:即以一根1~2mm的长布带,对患肢手指、手掌、手背做向心性缠绕至腕关节以上,随后立即去除绕线。反复进行可减轻水肿,促进周围血管收缩舒张的自动调节功能。
3、冰疗:即将患手浸于冰水混合液中,连续3次,中间可有短暂的间歇。本法可消肿、止痛、解痉,但应注意避免冻伤和血压升高。
4、冷热水交替法:即先把患手浸泡在冷水中3~5分钟,然后再浸泡在温水中3~5分钟,每日三次,以促进末梢血管收缩舒张的调节能力。
5、主动运动:在可能的情况下练习主动活动,如可训练患者旋转患肩,屈伸肘腕关节,但要适量、适度,以患者自觉能承受的感觉为度,避免过度运动而人为损伤肌肉及肌腱。
6、被动运动:医护人员帮助活动患肢,顺应肩、肘、腕各关节的活动,活动应轻柔,以不产生疼痛为度。卒中后24~48小时即可开始训练,越早越好,可预防肩痛的发生,维持各个关节的活动度。
7、还可应用针刺、中药、推拿、物理因子治疗等综合手段治疗,肩手综合征。
偏瘫患者如何进行良肢位摆放?
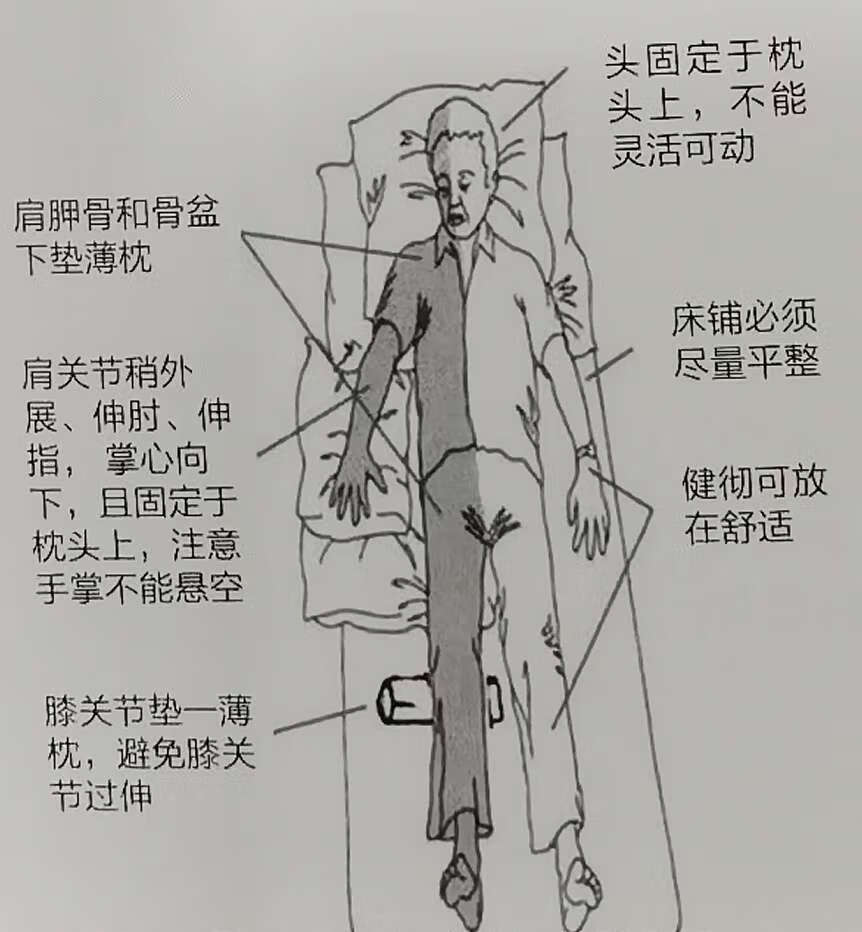
1、 仰卧位
•头枕枕头,不要有过伸,过屈和侧屈
•患肩垫防止肩后缩,患侧上肢伸展稍外展,前臂旋后拇指指向外方
• 患髋垫起以防止肩后缩,患腿股外侧垫枕头以防止大腿外
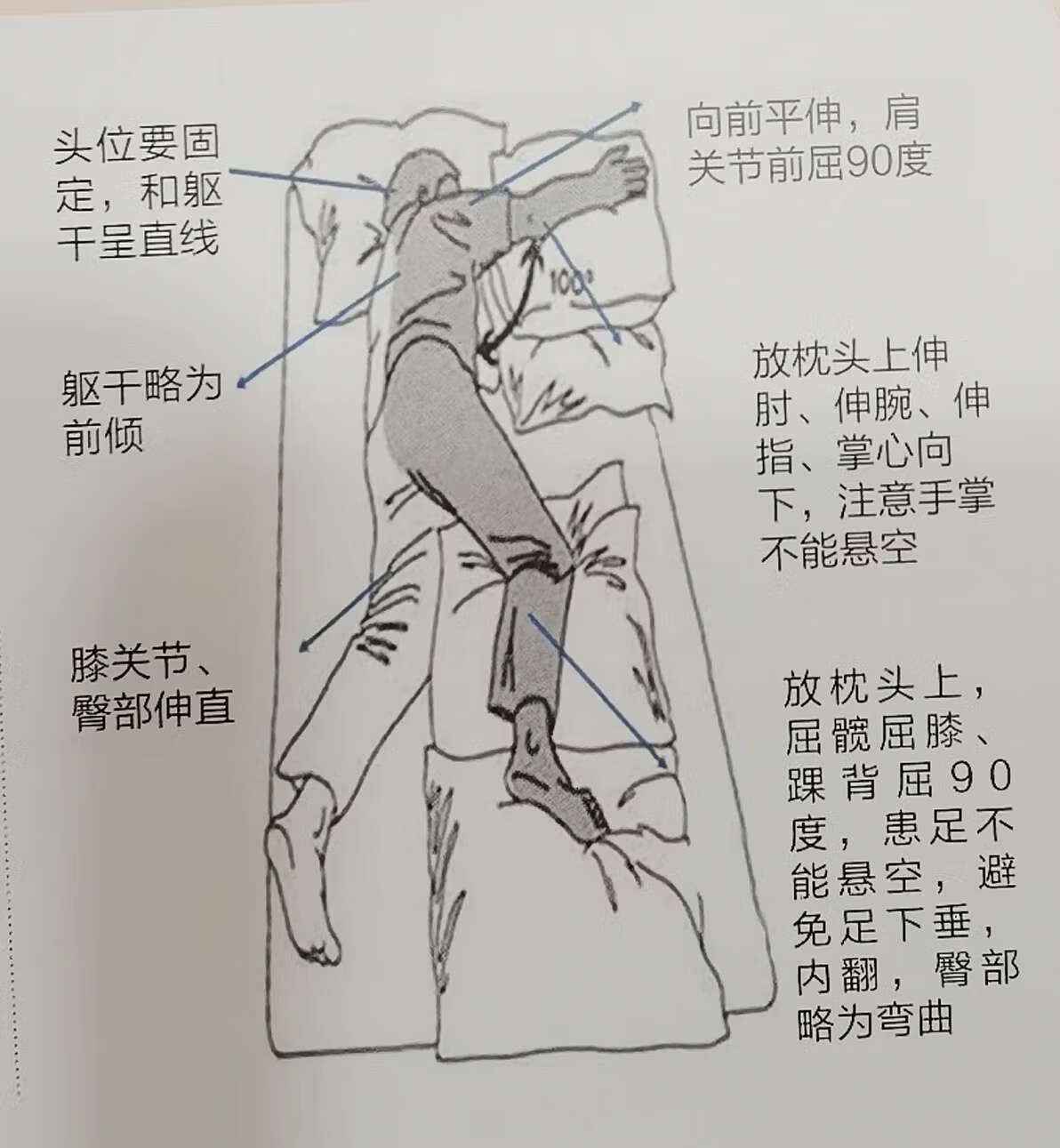
2、健侧卧位
•头用枕头支撑,不让向后扭转
•躯干大致垂直,患侧肩胛带充分前伸,肩屈曲90~130度,肘和腕伸展,上肢置于前面的枕头上
•患侧髋、膝屈曲似踏出一步置于身体前面的枕头上,足不要悬空
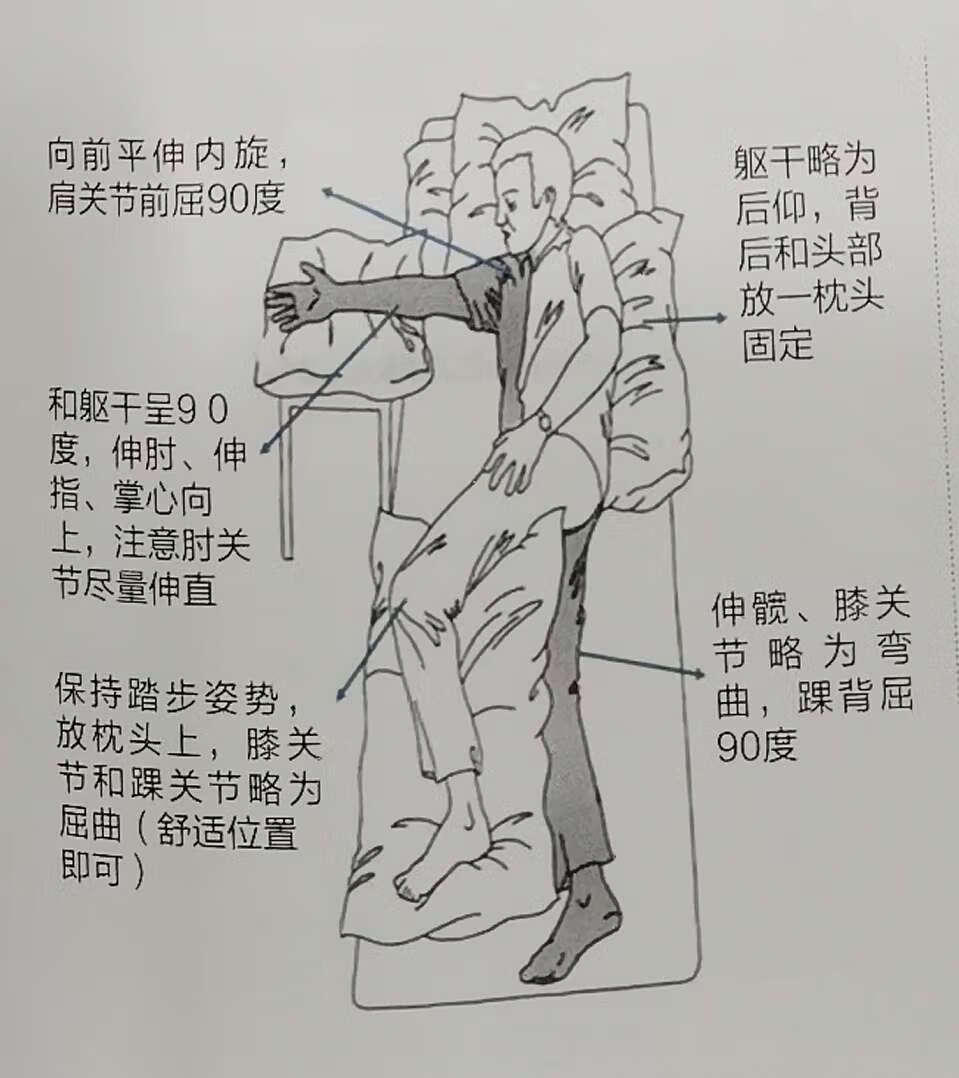
3、患侧卧位
•头部用枕头舒适地支撑,躯干稍后仰,手自然地呈背屈位
•患髋伸展,膝轻度屈曲
•健肢上肢置于体上或稍后方,健腿屈曲置于体上或稍后方
•健腿屈曲置于前面的枕头上
•注意足底不放任何支撑物,手不握任何物品。
什么是失语症?如何与失语的患者进行交流?
失语症是由于脑部损伤使原来已经获得的语言能力受到损伤或丧失的一种语言障碍综合征,表现为语言的表达和理解能力障碍,患者意识清楚,无精神障碍,能听见声音但不能辨别和理解。失语症患者不仅对口语的理解和表达困难,对文字的理解和表达以及阅读和书写也有障碍。常见失语症可大致分为三大类,运动性失语,感觉性失语及混合性失语,运动性失语听理解相对正常,表达不流利、费力;感觉性词语听理解严重障碍,表达流利,但言语错乱;混合性失语表现为听理解及表达均严重障碍。
失语症的患者往往合并认知功能障碍及情绪障碍,经常因为无法和家人交流而表现出烦躁易怒或拒绝交流的状态,训练过程很难配合。对失语的患者,一定要耐心,要照顾患者的情绪和状态,选择难度适中的内容进行训练,目标是改善交流的能力,对于较严重的失语症患者,非言语交流方式更为重要,包括手势、画图、交流板或交流手册等替代方法。
什么是吞咽障碍?吞咽障碍如何评估和治疗?
吞咽障碍是脑血管病等中枢神经系统疾病常见的症状。吞咽障碍是由于下颌、双唇、舌、软腭、咽喉、食道括约肌或食道功能受损,不能安全有效的把食物由口送到胃内,取得足够营养和水分,由此产生的进食困难。吞咽障碍会导致吸入性肺炎,脱水,营养不良及心理障碍等不良后果。吞咽过程分为认知期,口腔期,咽期,食管期。任何分歧的障碍都会影响食物运送至胃的过程产生,吞咽障碍应进行详细专业的评估来判断吞咽障碍的部位和严重程度,再根据评定结果进行相应的治疗。
脑血管病早期有吞咽障碍的病人为了保证进食安全和营养摄入,往往留置胃管,进行鼻饲管注食,此时要注意保证营养成分的能量充足,并保证每日所需的饮水量。病情平稳后,就应该针对患者的吞咽功能进行评估,主要包括反复吞咽唾液试验,饮水试验及容积-粘度测定等。如需进一步检查,还要结合喉镜、吞咽造影及咽腔侧压等特殊检查。评估之后才能进行相应的治疗。吞咽障碍的基础训练包括口唇,舌体的肌肉训练,电刺激,咽部冰刺激、触觉及味觉刺激等。具备一定能力之后可进行直接摄食训练,根据吞咽障碍的程度及阶段,本着先易后难的原则来选择,容易吞咽的食物是密度均一,有适当的粘性,不易松散且爽滑,容易变形,不易残留的性状。之后逐渐调整食物的粘度及一口量,直至正常饮食。在吞咽训练过程中,还要配合认知训练,呼吸训练,注意体位的配合。
脑卒中后肢体痉挛怎么办?
痉挛是由上运动神经元受损后引起牵张反射兴奋性升高所致,表现为肌肉张力随牵张速度的增加而升高,也就是被动活动关节的速度越快,所感受到的阻力越大。脑卒中后3周内几乎90%的患者会发生痉挛,但痉挛的程度因人而异。适度的痉挛有助于患者的站立和转移,但较重的痉挛会妨碍运动功能的恢复,导致疼痛、挛缩、压疮等并发症,影响日常生活活动和康复训练。
痉挛治疗方法有以下几种:
1、去除诱因和肢体摆放:压疮、便秘或感染等因素均可使痉挛加重,应去除这些诱因。脑卒中患者急性期就要注意抗痉挛体位的良肢位摆放
2、物理治疗
•持续被动牵伸:每日进行关节活动范围的训练是处理痉挛的最基本因素。关节活动应缓慢、稳定而达全范围,每日持续数小时的静力牵伸可以减低痉挛。
•放松疗法
•抑制异常反射性模式
•其他疗法:温热疗法、温水浴冷疗、冷疗法、电刺激、冲击波等
3、药物治疗:
•口服药物:巴氯芬、替扎尼定、丹曲林、地西泮等
•局部注射药:肉毒毒素注射
•神经或运动点阻滞治疗:酒精或苯酚注射
•鞘内注射
偏瘫患者出现记忆力下降等认知功能障碍怎么办?
脑卒中后部分患者可能由于血管性认知功能障碍而出现记忆力障碍、计算能力下降、思考及解决问题的能力下降、情绪障碍、交流困难等,这些都严重影响患者的日常生活,需要专业医生进行认知功能障碍评定,综合的认知功能障碍治疗包括药物治疗、经颅磁刺激、认知学习运动疗法、认知言语训练等。
脑卒中患者功能恢复的特殊技术
经颅磁刺激:经颅磁刺激是指通过磁脉冲作用到中枢神经,刺激神经细胞的兴奋性,代偿坏死神经细胞,平衡患侧和健侧兴奋性,达到恢复某些如认知功能障碍、言语障碍等功能的一种安全无创技术。

文章 您了解神经病理性疼痛吗?

范红杰
主任医师
中国医科大学附属盛京医院
文章 阿尔茨海默病诊疗指南

范红杰
主任医师
中国医科大学附属盛京医院
文章 抽动症相关知识

范红杰
主任医师
中国医科大学附属盛京医院
左耳耳鸣伴随失眠,已排除耳朵疾病。患者男性37岁
就诊科室:神经内科
总交流次数:27

范红杰
主任医师
中国医科大学附属盛京医院
患者患有糖尿病周围神经病,询问治疗方法及注意事项。医生详细解答病情并提供治疗建议。患者男性50岁
就诊科室:神经内科
总交流次数:21

范红杰
主任医师
中国医科大学附属盛京医院
患者头晕恶心,有时伴有休克症状,寻求医疗建议。患者女性36岁
就诊科室:神经内科
总交流次数:27

范红杰
主任医师
中国医科大学附属盛京医院







