
动脉导管未闭做了微创手术,一个月多几天了,还是呼吸不顺畅、呼吸气短。这种情况,如果是做胸腔镜底下动脉导管未闭的结扎,就有可能出现呼吸的不太顺畅,出现呼吸气短。因为做了胸腔镜以后,里面怕有胸腔积液,肺功能会受到一定的损伤,就有可能。这个时候最好去照张片子,比如照个CT或者照个胸片,看里面有没有胸腔积液,有没有肺不张等。如果没有,应该是其他的原因,可以暂时不管。而如果是做封堵手术,则跟手术更没关系,可能有其他的原因,像做手术麻醉了以后可能肺不张。这个时候要多做咳嗽、深呼吸、吹气球等,就容易好。如果这些都没有,去照片都是好的,那觉得正常,不要想多了。

动脉导管未闭现在的手术方式太多了,一般不是非常粗的动脉导管未闭,很少经过正中的胸骨劈开以后去做,也很少经原来经典的手术方法,即侧开胸,口子开个25-30mm长,这种口子去做。现在更多的是从腿上打一个针进去,就可以把动脉导管未闭封堵,所以动脉导管未闭是用封堵的手术。

动脉导管未闭的症状是否可以学车,这种情况要看这个导管多大。如果导管是比较小,没有明显的症状,学车应该是可以。但是如果症状比较重,影响到呼吸,以及心肺功能已经有影响,那我觉得可能还是要慎重,要先把这个病处理完。

6岁女童,动脉导管未闭1.9mm,一般是需要治疗的。因为动脉导管未闭不管多大,认为都需要治疗。当然1.9mm的动脉导管未闭一般不需要开刀,只需要做介入的封堵手术,从腹股沟打一个小管进去,然后送封堵器或者弹簧圈进去这个地方,释放就可以把导管堵住。

有没有做过心脏B超、有没有主动脉瓣返流,或者是动脉导管未闭。因为脉压差110,是非常大的,正常人一般三四十左右。这么高的脉压差,估计会有问题。最好去做心脏的超声,有没有什么病因导致这么大的脉压差。
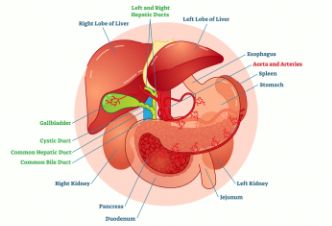
1.动脉导管未闭自愈的条件是
(1)呼吸的建立,动脉血氧升高,动脉导管儿收缩,同时,肺动脉的压力要下降,通过动脉导管的血流就会减少,动脉导管会逐渐的关闭。
(2) 必要的血管活性药物 动脉导管的收缩或者扩张也受到血管活性物质的调节,尤其是前列腺素的影响,早产儿的动脉导管未闭是由于未成熟和缺乏血管活性物质而导致导管未闭。
2.动脉导管未闭的病理生理
(1)由于主动脉的压力较高,血液会经过动脉导管分流至肺动脉,使得肺动脉压力增高,左向右分流使得肺静脉回流入左心的血量增多,因而导致左心房、左心室的负荷加重,可致心力衰竭。
(2)当分流量很大时,易导致肺动脉高压,晚期可导致肺小动脉管壁增厚、管腔狭窄、阻塞,肺循环的阻力增高,当肺动脉压力超过主动脉时,血流就可从肺动脉分流到降主动脉使下半身出现轻度发绀,而上半身不发绀称为差异性青紫。
3.动脉导管未闭的临床表现
动脉导管未闭的临床症状严重程度跟导管的粗细有关,导管越细,症状越不明显。一些轻症的患者往往在体检时才能被发现,重症患者可能会有呼吸增快,常易反复出现呼吸道感染,甚至发生心力衰竭而导致体格发育的落后。严重者存在肺动脉高压时可出现下半身发青,如果肺动脉扩张严重,可以压迫喉返神经出现声音嘶哑。

1,疼痛,消融后一般会有轻度疼痛,特别是靠近肝包膜位置或膈肌位置的肿瘤,但是使用止痛药后一般可以耐受,疼痛一般持续1周,如果影响正常生活,建议来门诊就诊咨询。
2,发热,消融后当天部分患者会有轻度发热,一般在38度以下,考虑消融后坏死物质导致机体的应激反应,到如果持续发热要考虑肝脓肿,特别是之前做过胆道手术,胰腺手术或胆道积气的患者。
3,呕吐,消融当天有使用静脉麻药,过早进食会诱导恶心,呕吐,一般建议6小时后进食,到如果难以耐受空腹或有胃痛等症状,可以2个小时后先少量饮水,如没有呕吐等现象可以少量流质饮食。呕吐可以使用口服或静脉使用止吐药物。
4,头晕,一般考虑静脉麻药导致,一般麻药代谢后可缓解。但如果同时出现大汗淋漓,心慌,冒冷汗等症状需及时通知护士以防消融后大量出血。
5,胸闷,部分肝消融患者也会出现气胸等症状,如果出现后要尽早通知护士,行CT或胸部DR检查
6,其他常见症状包括高血压,肩部疼痛,剧烈腹痛等症状


2024年9月25日,美国食品药品监督管理局批准奥希替尼(阿斯利康制药生产)新适应证[1],用于患有局部晚期、无法切除的(III 期)非小细胞肺癌(NSCLC)的成人患者。这些患者需要满足在同步进行或者先后进行铂类放化疗期间以及之后,病情没有进一步进展,且检测出肿瘤具有EGFR外显子19缺失或者外显子 21 L858R 突变。

奥希替尼是一个肺癌常用药,除了这个新适应证,它还可以用于EGFR突变阳性NSCLC的辅助治疗、EGFR 突变阳性转移性 NSCLC的一线治疗、EGFR突变阳性局部晚期或转移性NSCLC的一线治疗、既往接受过治疗的 EGFR T790M 突变阳性转移性 NSCLC[2]。
奥希替尼这次获批是基于LAURA试验[3],这是一项Ⅲ期双盲随机对照研究,旨在评估放化疗后奥希替尼对于Ⅲ期不可切除的 EGFR 突变阳性非小细胞肺癌(NSCLC)患者的疗效和安全性,其中包括最常见的EGFR突变(Ex19Del 和 L858R)。在该研究中,放化疗可以同步进行,也可以序贯进行。
对于放化疗后疾病未进展的患者,将在放化疗完成后6周内以 2:1 的比例随机分配接受奥希替尼或安慰剂进行治疗,且治疗会持续到满足疾病进展、出现不可接受的毒性或者其他停药标准为止。主要结果包括常见的无进展生存期 (PFS)、总生存期 (OS)。
根据FDA公布的有效性数据,与安慰剂相比,奥希替尼的PFS改善具有统计学意义,风险比为 0.16(95% CI:0.10, 0.24,p值 <0.001)。奥希替尼组的中位PFS为39.1个月 (95% CI:31.5),安慰剂组为 5.6个月 (95% CI: 3.7)[1]。
奥希替尼的客观缓解率为 57% (95% CI, 49%-66%),而安慰剂组为33% (95%CI, 22%-45%)。疾病控制率分别为89% (95% CI, 83%-94%) 和79% (95%CI, 68%-88%)。奥希替尼的中位缓解持续时间为36.9个月 (95%CI,30.1-NC),安慰剂为6.5个月 (95%CI,3.6-8.3)。
安全性方面,最常见的不良反应包括淋巴细胞减少、白细胞减少、间质性肺病/肺炎、血小板减少、中性粒细胞减少、皮疹、腹泻、指甲毒性、肌肉骨骼疼痛、咳嗽等。
根据既往用药经验和说明书,用药期间应注意以下事项[2]:
1.注意可能发生的不良反应。如间质性肺炎、心肌病、角膜炎、皮肤血管炎和再生障碍性贫血等。
2.QT间期延长:接受奥希替尼治疗的患者可能出现心率校正QT间期延长。
3.根据动物研究的数据及其作用机制,孕妇服用奥希替尼可对胎儿造成伤害。建议具有生殖潜力的女性在奥希替尼治疗期间和最后一次给药后6周内使用有效的避孕措施。建议有生殖潜力女性伴侣的男性在最后一次给药后4个月内使用有效的避孕措施。
参考文献:
1.FDA approves osimertinib for locally advanced, unresectable (stage III) non-small cell lung cancer following chemoradiation therapy.https://www.fda.gov/drugs/resources-information-approved-drugs/fda-approves-osimertinib-locally-advanced-unresectable-stage-iii-non-small-cell-lung-cancer
2.Product information:TAGRISSO- osimertinib tablet, film coated.
3.A Global Study to Assess the Effects of Osimertinib Following Chemoradiation in Patients With Stage III Unresectable Non-small Cell Lung Cancer (LAURA) (LAURA).

2024年9月25日,北京大学邓宏魁研究组、天津市第一中心医院在《细胞》(Cell)杂志上发表一篇干细胞治疗的论文,论文在国际上首次报道了通过诱导多能干细胞制备的胰岛细胞移植来治疗1型糖尿病的案例。

期刊截图
这篇文章的参与者是一位25岁的女性,但她却已经有11年的1型糖尿病病史,患者体重75公斤,BMI27.3 kg/m²。患者2014年和2016年因隐源性肝硬化分别接受了两次肝移植。又在2017年由于血糖控制不稳定接受了全胰腺移植,但一年后因严重血栓并发症,移植的胰腺被移除。这样一位患者,干细胞是如何改善她的病情的?一起来看。
1.干细胞是怎么打进患者体内?
先从患者的腹部皮下脂肪中提取了约30ml的脂肪组织,在通过系列方法得到脂肪来源的间充质干细胞(ADSCs),然后再用化学诱导得到多能干细胞(CiPSCs),细胞培养和分化成胰岛样细胞(CiPSC-islets),冷冻保存后等待干细胞注射。

干细胞培养到注射
在患者全身麻醉下,在超声引导下,通过注射将CiPSC-胰岛细胞注射到患者腹直肌前鞘下,剂量为每公斤19,843个胰岛当量(IEQ),总计1,488,283 IEQ。这里的IEQ常用于描述胰岛细胞移植中所植入的细胞量,一个IEQ通常指的是一个具有正常分泌功能的胰岛β细胞的数量。
2.注射后改善了哪些指标?降糖效果和效率都给力
在移植后的两周内,患者每日所需的外源性胰岛素剂量开始从基线54±0.9单位/天减少。从患者在注射第75天达到了完全不需要胰岛素的状态。在此后的1年随访期间,患者一直保持着不需要胰岛素的状态。

患者注射干细胞后胰岛素用药剂量
再看患者血糖水平,在移植前3个月,患者空腹血糖(FBG)平均值为210 ± 59 mg/dL。移植后,空腹血糖逐渐降低,后续患维持在糖尿病诊断阈值以下(126 mg/dL)。


患者血糖控制情况
降糖效果较好,那么干细胞疗法降糖效率如何?血糖范围内的时间(TIR)代表在目标血糖范围内所花费的时间(通常为70-180mg/dL),美国糖尿病协会(ADA)推荐的1型糖尿病患者的TIR目标是70%。患者在移植后第2个月达到了87.18%的TIR,到第4个月增加到96.21%。
在停用胰岛素期间(第3个月),观察到低于目标范围(TBR)的时间有所增加,但这种情况在两周后逐渐缓解。在一年时,患者的TIR已经连续8个月超过98%,与基线TIR的43.18%相比有了显著提高。
 患者TIR指标
患者TIR指标
3.干细胞注射安全吗?
研究者考虑到安全性,通过T2W-FS和T1W-FS图像观察,结果发现在1年的随访期间移植部位并没有畸胎瘤形成。且检测了一系列肿瘤标志物,如β人绒毛膜促性腺激素(b-HCG)、甲胎蛋白(AFP)和癌胚抗原(CEA)、糖类抗原125(CA125)、癌抗原15-3(CA15-3)和糖类抗原199(CA19-9)。结果发现指标都正常。

随访期间患者肿瘤标志物情况
在整个1年的随访期间,记录并列出所有不良事件(AEs)和严重不良事件(SAEs)。治疗引发的AEs仅限于移植周围期间,如穿刺部位的疼痛、全身麻醉引起的恶心和呕吐。未观察到治疗引发的SAEs。在整个随访期间,患者因上呼吸道感染住院一次,5天后出院。在整个随访期间,未观察到严重低血糖事件的发生。

随访期间不良反应情况
另外,研究团队也提到了移植细胞的安全可控性,为了保证安全可控,研究团队创新性将胰岛移植到腹直肌前鞘下部位,相对于传统的胰岛移植策略,该移植方案创伤小、操作简便、移植物易于长期追踪观察,并且必要时可进行移除。本研究首次在临床上实现了通过超声和核磁手段对移植物的有效监测,极大地提高了干细胞临床治疗研究过程的安全性和可控性。

胰岛细胞腹直肌前鞘下移植的示意图
参考来源:
Transplantation of chemically induced pluripotent stem-cell-derived islets under abdominal anterior rectus sheath in a type 1 diabetes patient.
展开更多













