科普文章

为什么会出现静脉曲张,哪些人群容易出现静脉?你关心的内容都在视频里面


舒尔美护小腿医用固定带穿戴指南方法

✅每天2组,1组10分钟。✅适合久坐打工族!!❤️每日3个动作缓解静脉曲张!为了让病友们养成「每日运动」的好习惯,特推出【跟练打卡送Medi】活动!⚠️参与要求如下:1.关注

静脉曲张哪些是诱发因素?
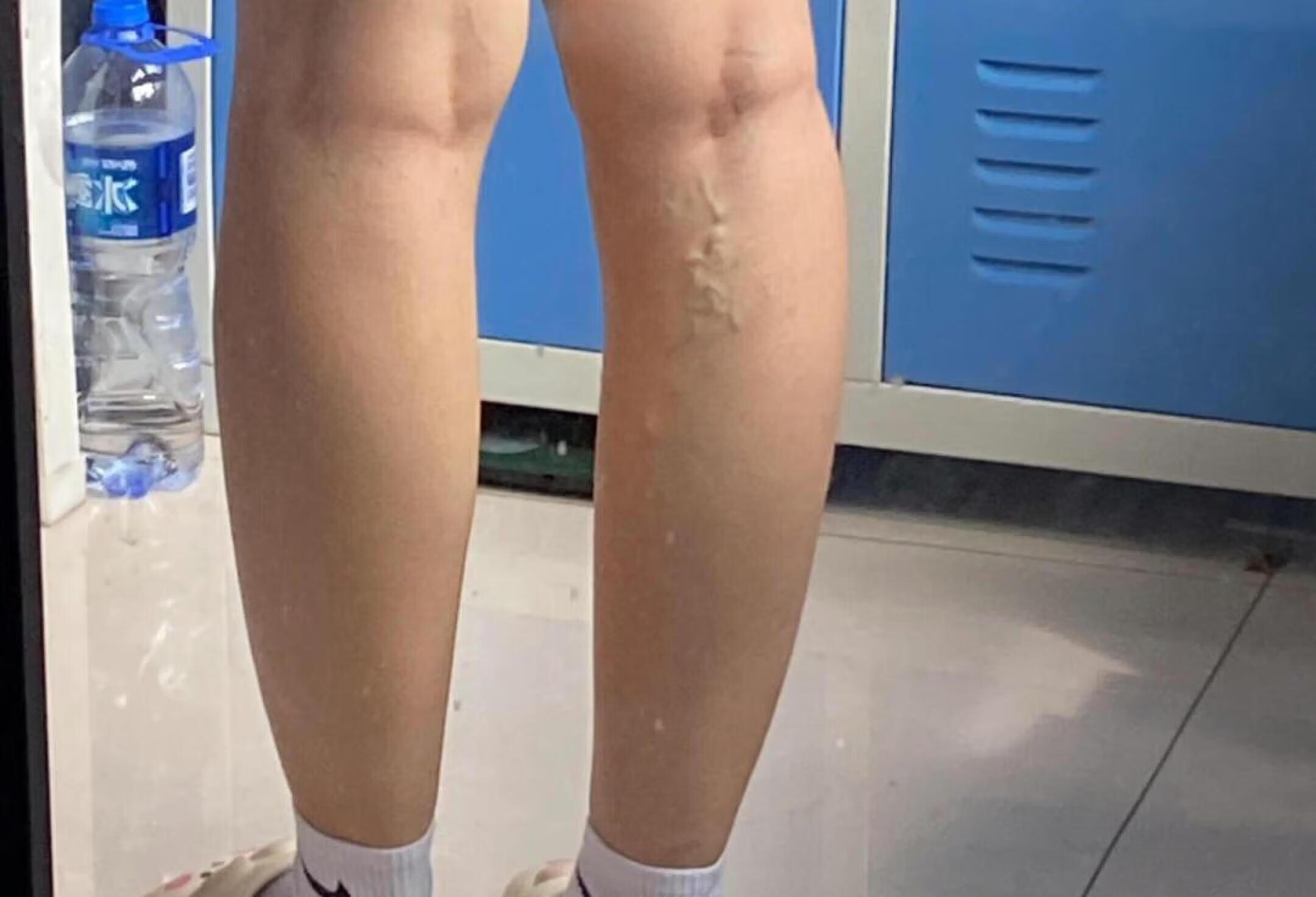
内容仅为广告创意!请仔细阅读产品使用说明书或者在医务人员的指导下使用,禁忌内容或注意事项详见说明书!

内容仅为广告创意!请仔细阅读产品使用说明书或者在医务人员的指导下使用,禁忌内容或注意事项详见说明书!
视频内容仅为广告创意!请仔细阅读产品使用说明书或者在医务人员的指导下使用,禁忌内容或注意事项详见说明书!

视频内容仅为广告创意!请仔细阅读产品使用说明书或者在医务人员的指导下使用,禁忌内容或注意事项详见说明书!!
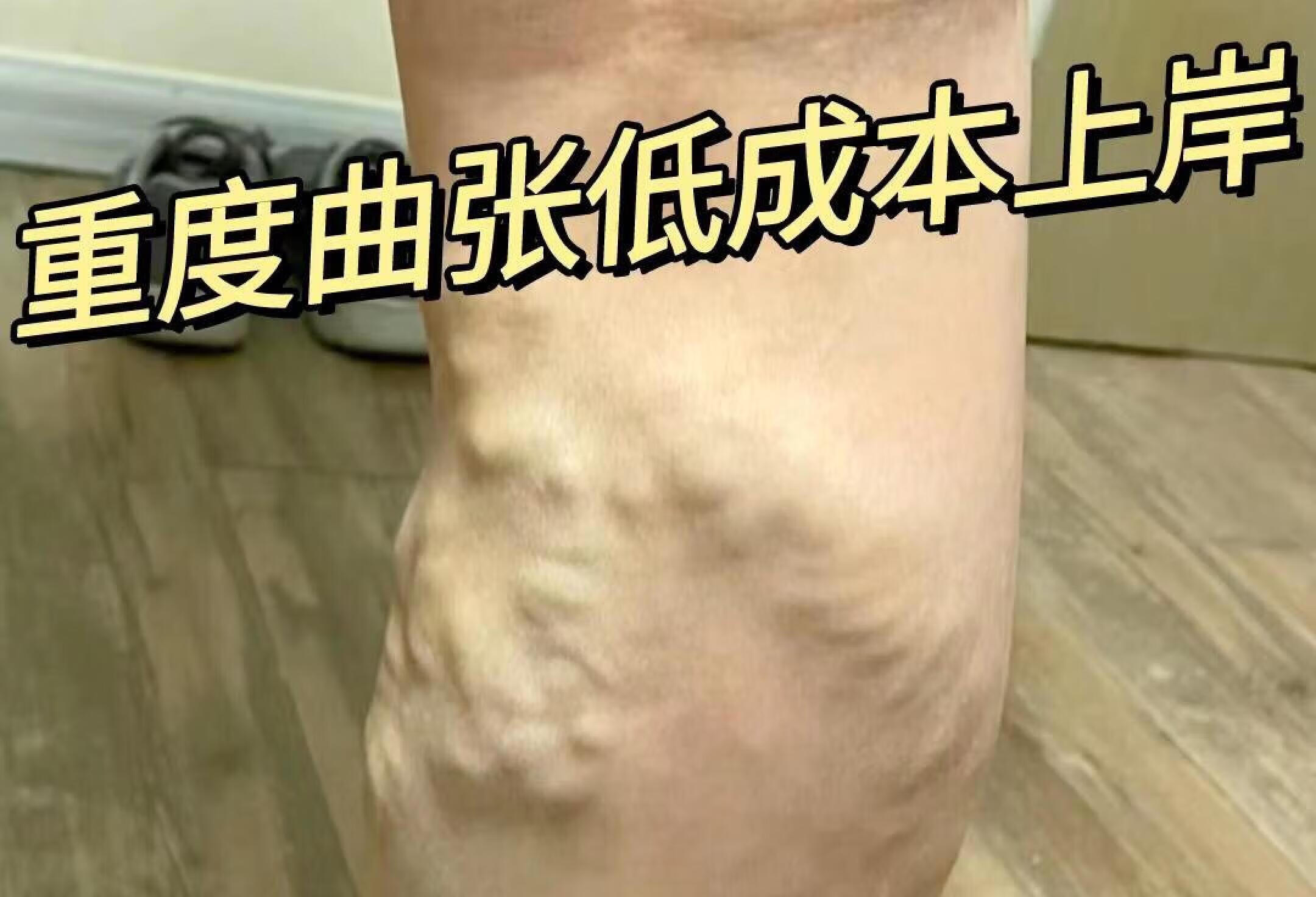
豫械广审(文)第260620-14313号第一类医疗器械备案号:豫港械备20230227请仔细阅读产品说明书或者在医务人员的指导下购买和使用禁忌内容或者注意事项详见说明书
展开更多














