当前位置:首页>>>
-
您好,我爸爸今年51岁,4月份体检查出甲胎蛋白异常,复查后发现肝脏有个2.5*3cm肝脏占位,肝硬化严重,5月份接受了介入治疗,一月后复查肿瘤缩小,住院做了切除手术,术后1个月复查甲胎蛋白32。10月份复查发现甲胎1蛋白1100,ct能看到几个复发病灶。住
点击查看总交流次数
13
医生回复次数
14
患者:1 54岁
-
点击查看
总交流次数
1
医生回复次数
2
患者:2 24岁
-
点击查看
总交流次数
1
医生回复次数
2
患者:1 4岁
-
总交流次数
11
医生回复次数
13
患者:1 77岁
-
点击查看
总交流次数
13
医生回复次数
11
患者: -
点击查看
总交流次数
12
医生回复次数
15
患者:2 9岁
-
点击查看
总交流次数
19
医生回复次数
37
患者:1 28岁
-
点击查看
总交流次数
11
医生回复次数
15
患者:1 34岁
-
点击查看
总交流次数
1
医生回复次数
3
患者: -
点击查看
总交流次数
15
医生回复次数
11
患者:1 28岁
-

[药师说药]诊断为高血压没有症状,可以不用服药吗?
-
 10多年来,李松蔚发现,咨询室来求助的人苦恼于各种问题,很多人常常困在惯性思维中,对自己、或身边人发狠使「蛮劲」,最后往往越解决问题越是个问题。一年多前,他决定将自己这一套思维方式进行一次系统总结,期间他策划这门很久,当时很多同事对这个选题充满不确定,但他很坚定地说:我想做一门不一样的课。在写这篇文章时,好几天我都很焦虑,因为思维是一个看不见摸不着的概念,我担心自己不能很好展现这门课本有的价值。是的,我脑子里有很多「我不行」「我不可以」「我做不到」的声音。这个声音我很熟悉。当我接手新的工作时,遇到新项目时,公开发言时……每当我有这种想法,我都会更加紧张,变得束手束脚,心想,看吧我果然不行。直到我听到课程中的6字真言:想法只是想法。李老师分享在一次卡巴金的正念工作坊中,维持一个瑜伽动作时,很快,大家就觉得自己坚持不了了。卡巴金老师说:这只是你头脑当中的一个想法、一个声音。听到这个声音的时候,你有两种选择:相信这个声音,或者不理会它,坚持一秒,再坚持一秒……结果很多人维持的时间都延长了一倍以上。那一刻,我突然意识到,对啊,我也可以不理这些声音啊!接着,我试着用课程中的方法,每当它出现一次,我就重复一遍6字真言,想法只是想法,但并不等于事实,无论它多么逼真,不理会就好。那一瞬间,我觉得自己掌握了一个很了不起的东西。图片「我们长期以来的想法、感受、困扰已久的问题,有一天将会被某个人一语道破。」生活中,那种灵感乍现的时刻其实很难有,而李松蔚老师,就是那个「一语道破梦中人」的人。现在,我也把这门课推荐给你,希望你仔细听、反复听,每听一遍,都是思维的一次打破重建。
10多年来,李松蔚发现,咨询室来求助的人苦恼于各种问题,很多人常常困在惯性思维中,对自己、或身边人发狠使「蛮劲」,最后往往越解决问题越是个问题。一年多前,他决定将自己这一套思维方式进行一次系统总结,期间他策划这门很久,当时很多同事对这个选题充满不确定,但他很坚定地说:我想做一门不一样的课。在写这篇文章时,好几天我都很焦虑,因为思维是一个看不见摸不着的概念,我担心自己不能很好展现这门课本有的价值。是的,我脑子里有很多「我不行」「我不可以」「我做不到」的声音。这个声音我很熟悉。当我接手新的工作时,遇到新项目时,公开发言时……每当我有这种想法,我都会更加紧张,变得束手束脚,心想,看吧我果然不行。直到我听到课程中的6字真言:想法只是想法。李老师分享在一次卡巴金的正念工作坊中,维持一个瑜伽动作时,很快,大家就觉得自己坚持不了了。卡巴金老师说:这只是你头脑当中的一个想法、一个声音。听到这个声音的时候,你有两种选择:相信这个声音,或者不理会它,坚持一秒,再坚持一秒……结果很多人维持的时间都延长了一倍以上。那一刻,我突然意识到,对啊,我也可以不理这些声音啊!接着,我试着用课程中的方法,每当它出现一次,我就重复一遍6字真言,想法只是想法,但并不等于事实,无论它多么逼真,不理会就好。那一瞬间,我觉得自己掌握了一个很了不起的东西。图片「我们长期以来的想法、感受、困扰已久的问题,有一天将会被某个人一语道破。」生活中,那种灵感乍现的时刻其实很难有,而李松蔚老师,就是那个「一语道破梦中人」的人。现在,我也把这门课推荐给你,希望你仔细听、反复听,每听一遍,都是思维的一次打破重建。 -

一般说来,骨质疏松症高危因素有:老龄、早绝经女性、体重过低、长期或目前正在应用糖皮质激素、性腺机能减退、大量吸烟、酗酒、大量饮用咖啡及碳酸饮料、光照及钙摄入不足等。一些罹患特殊疾病的人也需要警惕骨质疏松:比如内分泌疾病,像常见的甲亢、库欣综合征、甲状旁腺功能亢进等;风湿性疾病,包括类风湿性关节炎、系统性红斑狼疮;慢性肝肾功能不全及胃肠道疾病。 保持健康的生活方式,多运动,多吃富含钙、维生素和蛋白质的食物是保持骨骼健康最基础的措施。建议戒烟限酒,每日补充钙剂和维生素D预防骨质疏松。
-

对于肺结节治疗的问题,首先当我们发现结节是,并不一定要去做手术切除,千万不要过度治疗。另外也不要过度的检查,这其实也是非常重要的。 现在很多人做体检发一旦发现了肺结节之后,就非常的焦虑和恐慌,巴不得每天都去做个CT,去看结节的变化,其实这种做法就属于过度的检查了。 因为肺结节,尤其是肺小结节它生长的速度是非常慢的,即使是恶性的它可能几年都会有变化,所以复查的间隔不需要太密。而且大家还要认识到CT它是有辐射的,不管是常规的还是低剂量的,都是有一定辐射的,如果CT做的太密,一年做十几次的情况下,长年累月下去,它肯定会带来一定的副作用的,或者诱发一些其他如白血病之类的恶性肿瘤。
-
 有一位七十岁的女士在当地医院体检,过了几天,就收到了体检中心的电话,让她到大医院看看肺,不要耽误了病情。她去体检中心打出来片子找到我,让我看看到底是怎么回事?我看到在她的右下肺,有一个直径三厘米的实性肺结节,有胸膜凹陷和分叶,首先考虑是恶性的,建议系统检查,争取手术。她回家和孩子们商议了下,到我这里办理了住院,做完系统检查,没有发现其他部位有问题,随即在我这里做了手术,最终的病理显示是一个浸润性肺腺癌。现在很多人去体检,发现了肺部有结节,如果是小的磨玻璃结节,大多数都可以观察,但对于这位女士的三厘米实性肺结节,首先考虑恶性的,就不能和肺磨玻璃结节那样去观察了,而是要抓紧就医,要找经验丰富的肺外科医生看一下片子,这样才不会走弯路和耽误病情。
有一位七十岁的女士在当地医院体检,过了几天,就收到了体检中心的电话,让她到大医院看看肺,不要耽误了病情。她去体检中心打出来片子找到我,让我看看到底是怎么回事?我看到在她的右下肺,有一个直径三厘米的实性肺结节,有胸膜凹陷和分叶,首先考虑是恶性的,建议系统检查,争取手术。她回家和孩子们商议了下,到我这里办理了住院,做完系统检查,没有发现其他部位有问题,随即在我这里做了手术,最终的病理显示是一个浸润性肺腺癌。现在很多人去体检,发现了肺部有结节,如果是小的磨玻璃结节,大多数都可以观察,但对于这位女士的三厘米实性肺结节,首先考虑恶性的,就不能和肺磨玻璃结节那样去观察了,而是要抓紧就医,要找经验丰富的肺外科医生看一下片子,这样才不会走弯路和耽误病情。
-

1.等待观察和主动监测
(1)等待观察的指标:①晚期(M1)前列腺癌患者,仅限于个人强烈要求避免治疗伴随的不良反应,对于治疗伴随的危险和并发症的顾虑大于延长生存和改善生活质量的预期;②预期寿命<5年的患者,充分告知但拒绝接受积极治疗引起的不良反应;③临床T1b~T2b,分化良好(Gleason2~4)的前列腺癌,患者预期寿命>10年、经充分告知但拒绝接受积极治疗。
(2)主动监测的指征:①极低危患者,PSA<10 ng/ml时,Gleason评分≤6,阳性活检数≤3,每条穿刺标本的肿瘤≤50%的临床T1c~T2a前列腺癌;②临床T1a,分化良好或中等的前列腺癌,预期寿命>10年的较年轻患者,要密切随访PSA,TRUS和前列腺活检;③临床T1b~T2b,分化良好或中等的前列腺癌,预期寿命<10年的无症状患者。
2.外科治疗
外科治疗是前列腺癌重要的治疗方式,包括双侧睾丸切除术、根治性前列腺切除术(RP)和盆腔淋巴结清扫术。
(1)双侧睾丸切除术
双侧睾丸切除术是雄激素剥夺治疗(ADT)中外科去势的基本方法。尽管目前多以睾酮<50 μg/L(1.7 nmol/L)为前列腺癌去势标准,但双侧睾丸切除术后睾酮可以<15 μg/L。双侧睾丸切除术或被膜下睾丸切除术操作简单,几乎无并发症,可在局部麻醉下实施并在12小时内使睾酮达到去势水平;但此种手术无法逆转,且患者失去了间歇性内分泌治疗的机会。
(2)RP
RP需完整切除前列腺、双侧精囊,以及足够的外周组织以获得阴性切缘,目的是去除病灶同时保留尿控功能,尽可能地保留勃起功能。高龄不是RP的禁忌证,但患者预期生存时间应≥10年。随年龄的增长,尿失禁等并发症的发生风险相应增加,非前列腺癌相关的死亡也会增加。我国共识推荐:
①符合适应证的患者可选择其他治疗方式,包括主动监测和放疗。
②中、低危前列腺癌、预期寿命≥10年的患者可行RP。
③术前有勃起功能、前列腺癌突出包膜风险较低的患者(T1c期、Gleason评分<7分和PSA<10 μg/L)实施保留性神经的手术。
④中、高危前列腺癌患者,采用多参数MRI决定是否保留性神经。
⑤高危局限性前列腺癌和预期寿命>10年的患者,可行包括综合治疗在内的RP。
⑥经高度选择的局部进展性前列腺癌cT3a、cT3b~T4N0或TxN1期和预期寿命>10年的患者,可行包括综合治疗在内的RP。
⑦RP前不建议常规行新辅助内分泌治疗。对于局部进展、前列腺体积较大、手术难度较高的患者,新辅助内分泌治疗可以缩小前列腺体积,使肿瘤降期。
⑧pN0期患者,无需新辅助内分泌治疗。
⑨前列腺癌突破包膜(pT3期)、外科切缘阳性、精囊受侵、盆腔淋巴结转移(pN1期)的患者,建议行辅助放疗。
(3)盆腔淋巴结清扫术
淋巴结转移风险超过5%的患者应接受扩大淋巴结清扫术(eLND),清扫范围包括髂外动静脉、闭孔窝及髂内动脉周围的淋巴结组织。前列腺癌eLND和淋巴结转移患者,我国共识推荐:
①低危前列腺癌患者不建议实施eLND。
②如果术前评估淋巴结转移风险超过5%,建议对中危前列腺癌患者实施eLND。
③建议对高危前列腺癌患者实施eLND。
④不建议实施局限性盆腔淋巴结清扫术。
⑤如果淋巴结转移阳性,对pN1期患者进行内分泌治疗,并辅助放疗。对eLND术后<2个淋巴结存在显微转移、PSA<0.1 μg/L且无淋巴结外转移的患者建议观察随访。
-
 人体在呼吸过程中,胸廓和肺会出现相应的活动,吸气时胀大,呼气时缩小。胸肺活动的发生动力主要来源于呼吸肌的收缩和舒张活动以及胸肺的弹性回缩。神经中枢与体液化学因素的调节,使呼吸肌肉有节律的收缩。
人体在呼吸过程中,胸廓和肺会出现相应的活动,吸气时胀大,呼气时缩小。胸肺活动的发生动力主要来源于呼吸肌的收缩和舒张活动以及胸肺的弹性回缩。神经中枢与体液化学因素的调节,使呼吸肌肉有节律的收缩。1.呼吸动力 吸气时,呼吸中枢产生的吸气讯号通过神经传导引起吸气肌肉兴奋收缩,膈肌中心部分下移增加了胸廓的长径;肋间外肌的收缩使胸骨及肋骨上抬,胸廓前后径及左右径均增宽,使胸腔容积增宽,使胸腔容积增大。吸气肌中最主要的吸气肌肉如膈肌,肋间肌,胸锁乳突肌等也参与用力吸气活动。
2.呼气运动 平静状态下呼气的动力主要来源于扩张的胸廓和肺部产生的弹性回缩力。呼气肌肉不参与呼气活动,但用力呼气时呼气肌肉参与活动,肋间内肌收缩使肋骨下移,胸廓前后径变小,腹壁肌肉的收缩使腹腔容积变小,膈肌上抬,最终使胸肺容积变小。
由此可见,正常的呼吸中枢驱动,神经传导,呼吸肌肌肉功能及完整的胸廓是呼吸动力正常的主要影响因素,任何原因影响到这些因素,如脑外伤,出血,炎症,肿瘤等导致的呼吸中枢受损,神经肌肉疾病如重症肌无力,胸廓疾病如开放性气胸等,都会使呼吸动力或称呼吸泵的功能受损。

-

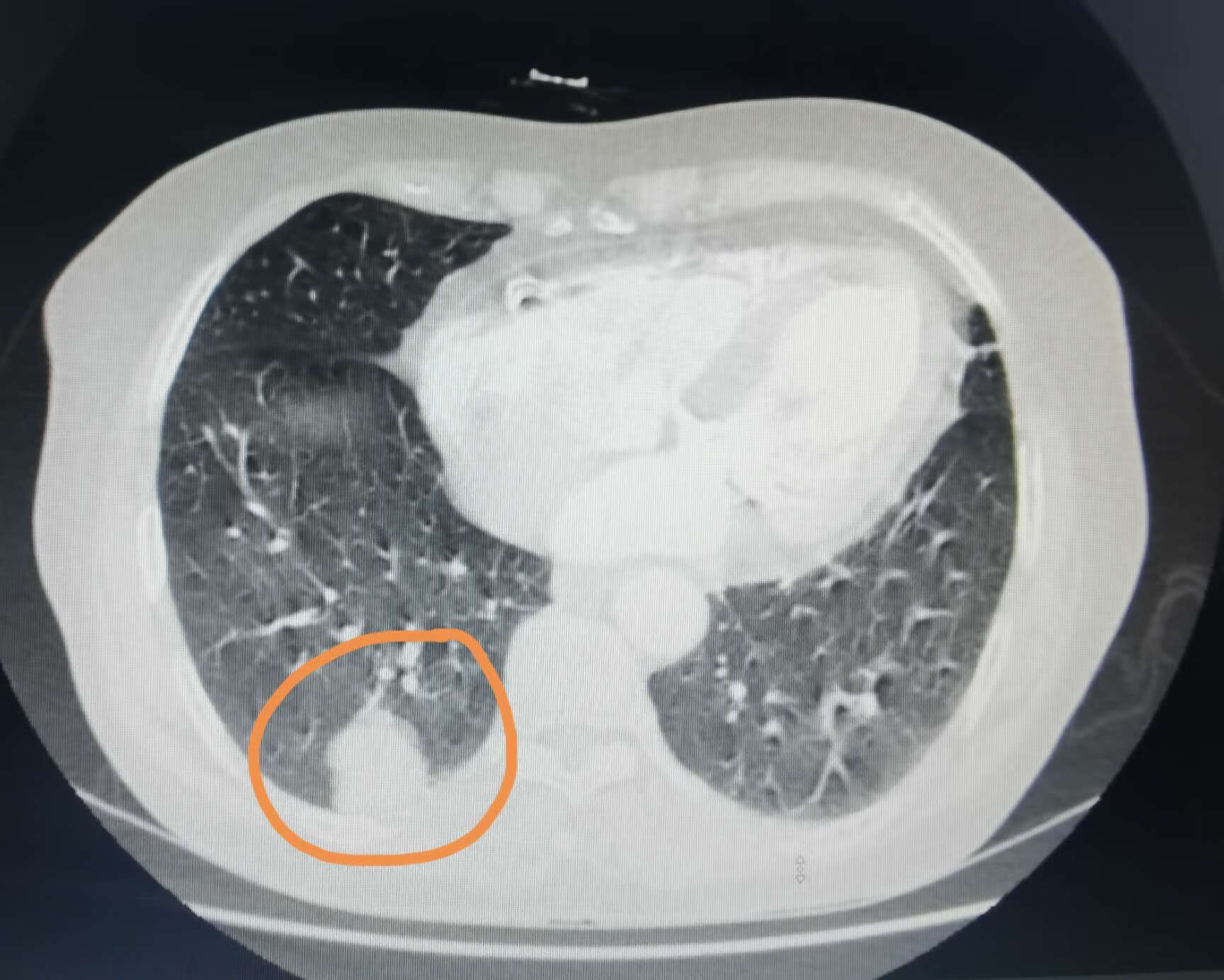
肺结节有可能长在肺的任何位置,有的包在肺里,有的在肺表面,有的是在肺叶中间的位置。有一位年轻的小伙子最近拍胸部CT,就发现了肺部有结节。他给我发过来的电子图像从手机上看不是特别清楚,从报告看,我觉得良性可能性大一些,他的这个结节是一个比较光滑的实性结节,长在水平裂上。
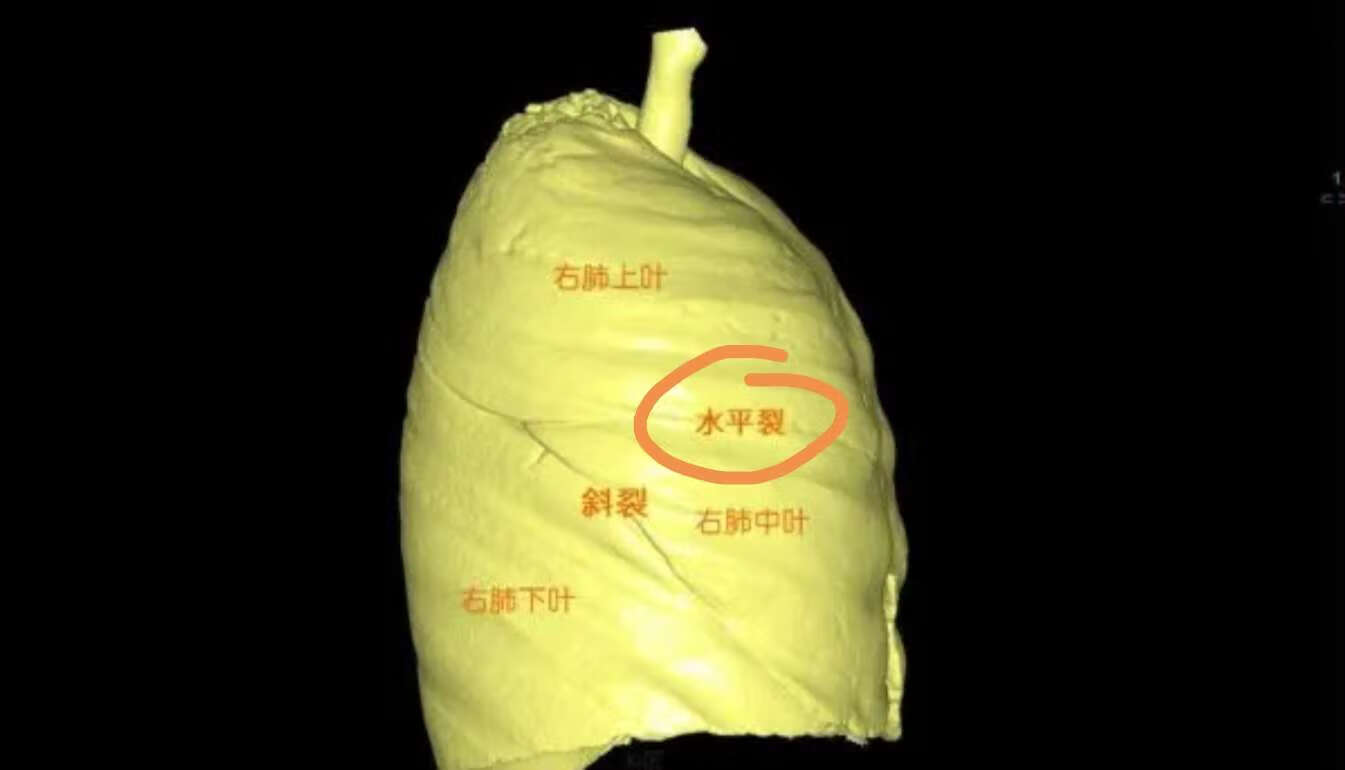
他问我右肺水平裂是什么意思?水平裂只有在右侧有,左边是没有水平裂的,左侧上下叶交界的位置称为斜裂。右肺水平裂就是右肺中叶和上叶交界脏层胸膜。有时给大家讲,可能很难理解,所以我给大家找了一张图,在图中,大家看到我用黄色颜色笔圈出来的就是水平裂,它的上面就是上叶,下面是右肺中叶。一般实性的小结节长在水平裂附近的,是叶裂间的淋巴结比较多。但这并不代表说,所有叶裂间的小结节都是没有问题的。所以如果您发现了叶裂间的小结节,一定要请经验丰富的肺外科医生先看一看,听听他们专业的意见。

-

新冠病毒又双叒叕变异了!11月9日,南非再次发现了一种新冠病毒变异株。11月26日,WHO将其定义为继阿尔法(Alpha)、贝塔(Beta)、伽马(Gama)、德尔塔(Delta)之后,第五种“关切变异株”,并取名为奥密克戎(Omicron)。[1]面对如此态势,大家一定要做好防护,勤洗手、带口罩、少出行,最重要的是,还没有打疫苗的朋友一定要尽快行动了!

然而,也有些人担心,新冠疫苗的本质是病毒,会不会让本来健康的人感染上新冠肺炎呢?这种担心是完全没有必要的。就让我们一起来了解一下新冠疫苗,看看它到底是怎么在我们的体内发挥作用的。
一. 新冠疫苗的种类
常见的新冠疫苗主要有四类——灭活病毒、病毒载体疫苗、重组疫苗和mRNA疫苗。其中,灭活病毒是被“杀死”的病毒。其他三类则会最终转化为病毒蛋白质。[2]
这四类疫苗都只保留了新冠病毒的免疫原性,而没有病毒的致病性。所谓免疫原性,其实就是激活免疫系统的能力,是疫苗功能的基础。病毒的致病性则体现在其复制能力上,而无论是灭活病毒,还是病毒蛋白,都不具有复制的能力,不能引起人体致病。
二. 新冠疫苗的功能
在人类和细菌的“斗争史”中,我们发现了一种“大规模杀伤性武器”——抗生素,它能广泛地杀伤多种细菌,是我们用于防治细菌感染的“特效药”。病毒则没有类似的特效药,我们只能依赖自己的免疫系统。而疫苗能提前激活我们的免疫系统,刺激产生记忆细胞,为病毒的入侵做好准备。
新冠病毒能通过飞沫、密切接触等方式在人与人之间传播。如果人人都能接种疫苗,病毒就“无从下手”,更何谈形成流行。因此,接种疫苗,也是对他人生命健康安全的负责。
三. 新冠疫苗的工作原理

1. 抗原提呈
注射入人体的疫苗要想发挥功能,首先要经过树突状细胞的“抗原提呈”。树突状细胞会将疫苗吞入胞内,随后切割为小的片段,“提取”其中具有免疫原性的部分,也就是抗原,“呈递”在细胞表面,以供其他免疫细胞的识别。
2. T、B淋巴细胞分化
树突状细胞表面的抗原,是开启特异性免疫的“钥匙”,能激活特定类型的初始T、B细胞。初始T、B细胞识别抗原后,能分化为效应T细胞和浆细胞,进而有“针对性”地清除我们体内的新冠疫苗。
3. 记忆细胞产生
初始T、B细胞还能分化为记忆细胞。与效应细胞会很快失活不同,记忆细胞的存活时间较长,能坚持到下一次病毒的入侵。其反应性也较快,新冠病毒来袭时,能快速分化为对应的效应细胞,发挥免疫杀伤功能,大大增强了我们对于新冠病毒的抵抗力。
新冠疫苗没有病毒的复制能力,不会引起新冠肺炎;对于变异株“奥密克戎”,现有的疫苗仍然有效;它们能刺激我们的身体产生“免疫记忆”,降低我们的感染风险……安全、有效、强力,接种新冠疫苗,你还在等什么?
【参考文献】
[1]中国疾病预防控制中心[EB/OL]. https://www.chinacdc.cn/yyrdgz/202111/t20211129_253200.html, 2021/12/4.
[2]廖小艳,陈丽丽.COVID-19疫苗研究现状[J].中国生物工程杂志,2020,40(12):8-17.

已认证





