如何防治糖尿病性骨质疏松症?
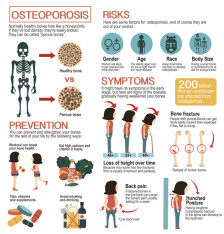
糖尿病是一种代谢性疾病。据统计,约有1/2至2/3的糖尿病患者存在骨密度减低,其中约1/3被诊断为骨质疏松症。骨质疏松症的最大危害是骨折。
一、糖尿病性骨质疏松症的发病原因
糖尿病患者比健康人更易发生骨质疏松症,主要原因包括以下几点:
钙质流失:糖尿病患者不仅通过尿液排出大量葡萄糖,还伴随钙、磷等矿物质的流失。若不注意补钙,就可能导致缺钙。低血钙会引发继发性甲状旁腺功能亢进,导致甲状旁腺素分泌增加,进而促进破骨细胞活跃,造成骨质脱钙和骨质疏松。
胰岛素缺乏影响成骨细胞功能:成骨细胞上有胰岛素受体,胰岛素可调节其功能。糖尿病患者体内胰岛素绝对或相对缺乏,导致成骨细胞活性下降,同时影响骨胶原蛋白的合成,骨基质减少,从而加剧骨质疏松。
肾功能受损:糖尿病患者肾功能受损时,1a-羟化酶的活性降低,导致活性维生素D合成减少,从而影响肠道对钙的吸收。
性激素缺乏:糖尿病患者常并发性腺功能减退,缺乏性激素会进一步加重骨质疏松。
微血管及神经病变:这些病变会影响骨骼的营养供给,导致骨骼营养不良和骨质疏松。
二、糖尿病性骨质疏松症的临床表现
骨质疏松症是一种全身性骨骼疾病,其特征是骨量减少、骨组织结构破坏,导致骨脆性增加,容易发生骨折。糖尿病性骨质疏松症兼具糖尿病与骨质疏松症的症状特点:
早期通常无明显症状,随着病情进展,患者可逐渐出现腰背和髋部疼痛、小腿抽筋、驼背、身高缩短等症状。严重者稍遇外力(如咳嗽、打喷嚏、弯腰等)即可骨折,且愈合缓慢。糖尿病患者的骨折多发生在腰椎、髋部和腕部。
三、糖尿病性骨质疏松症的防治
防治糖尿病性骨质疏松症需从以下三个方面入手:
积极治疗糖尿病:有效控制糖尿病是防治骨质疏松症的关键。单纯针对骨质疏松的治疗若未同时控制糖代谢,是不充分的。由于胰岛素对骨代谢有重要作用,因此糖尿病性骨质疏松症患者应优先考虑使用胰岛素治疗。
保持健康的生活方式:
- 纠正不良习惯:吸烟、酗酒、大量饮用咖啡或浓茶等行为会加速钙的流失,增加骨质疏松风险。糖尿病患者应戒除这些习惯。
- 合理饮食:既要控制血糖,又要保证钙、磷、镁等矿物质的摄入。一般来说,糖尿病患者每日钙摄入量不应低于1000毫克。每天饮用1~2袋牛奶,同时增加户外活动,必要时补充维生素D以促进钙吸收。
- 积极运动:如慢跑、步行、爬楼梯、太极拳等,有助于增强骨骼强度,提高骨密度,预防骨质疏松。
合理用药治疗:
- 钙剂:每日补充500~1000毫克元素钙,如钙尔奇D、乐力钙等。
- 维生素D:促进钙吸收。
- 雌激素:主要用于绝经后妇女,但对糖尿病患者应谨慎使用,以避免对血糖、血压的不良影响。可选用降钙素替代。
- 降钙素:有助于增加骨密度,降低骨折风险,同时具镇痛效果。
- 二膦酸盐:可抑制骨吸收、增加骨密度,需空腹服用,不能与钙剂同服。






 杨希山主任医师南方医科大学南方医院
杨希山主任医师南方医科大学南方医院