尿毒症患者是非常痛苦的,虽然现在有了透析治疗,但是每周3次的透析是一种折磨,长期透析让患者的生活质量严重下降。因此肾移植是每个尿毒症患者的向往,但是因为肾源、配型以及费用等问题,让很多人没有机会做肾移植,那些做了肾移植的人更应该珍惜来之不易的移植机会。
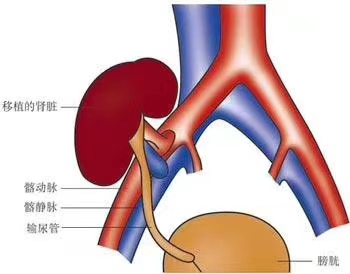
第二就是调整个人的心态,心态是非常重要的,不过好在肾移植的患者都是从最低谷走过来的,所以得到移植的机会之后心情应该都是不错的。但是有些患者会“高兴”过头,特别注意保护这个肾,希望加大免疫抑制剂的用量来保护这个来之不易的移植肾。这种心情可以理解,但是这种行为绝对不可取,因为大量免疫抑制剂会带来很多全身性的问题,而且这些问题有的是致密的。免疫抑制剂会增加感染的风险,也会导致内分泌的紊乱,如果患者一般情况并不是很好,再加上免疫抑制过度,一些严重的感染是要命的!

文章 肾移植患者能否接种新冠疫苗?

赵磊
主任医师
北京大学第三医院
文章 妊娠期输尿管结石的诊治

赵磊
主任医师
北京大学第三医院
文章 肾脏的解剖、生理作用及日常保养

赵磊
主任医师
北京大学第三医院
左下腹痛,疑似结石或感染,未进行检查。患者女性23岁
就诊科室:泌尿外科
总交流次数:9

赵磊
主任医师
北京大学第三医院
老人出现血尿症状,怀疑是肿瘤,想了解检查和治疗方法。患者男性93岁
就诊科室:泌尿外科
总交流次数:20

赵磊
主任医师
北京大学第三医院
40岁男性,前列腺增生体积40ml,尿频,晚上需要4-5次上厕所,担心是否需要长期服药和手术治疗?
就诊科室:泌尿外科
总交流次数:14

赵磊
主任医师
北京大学第三医院




