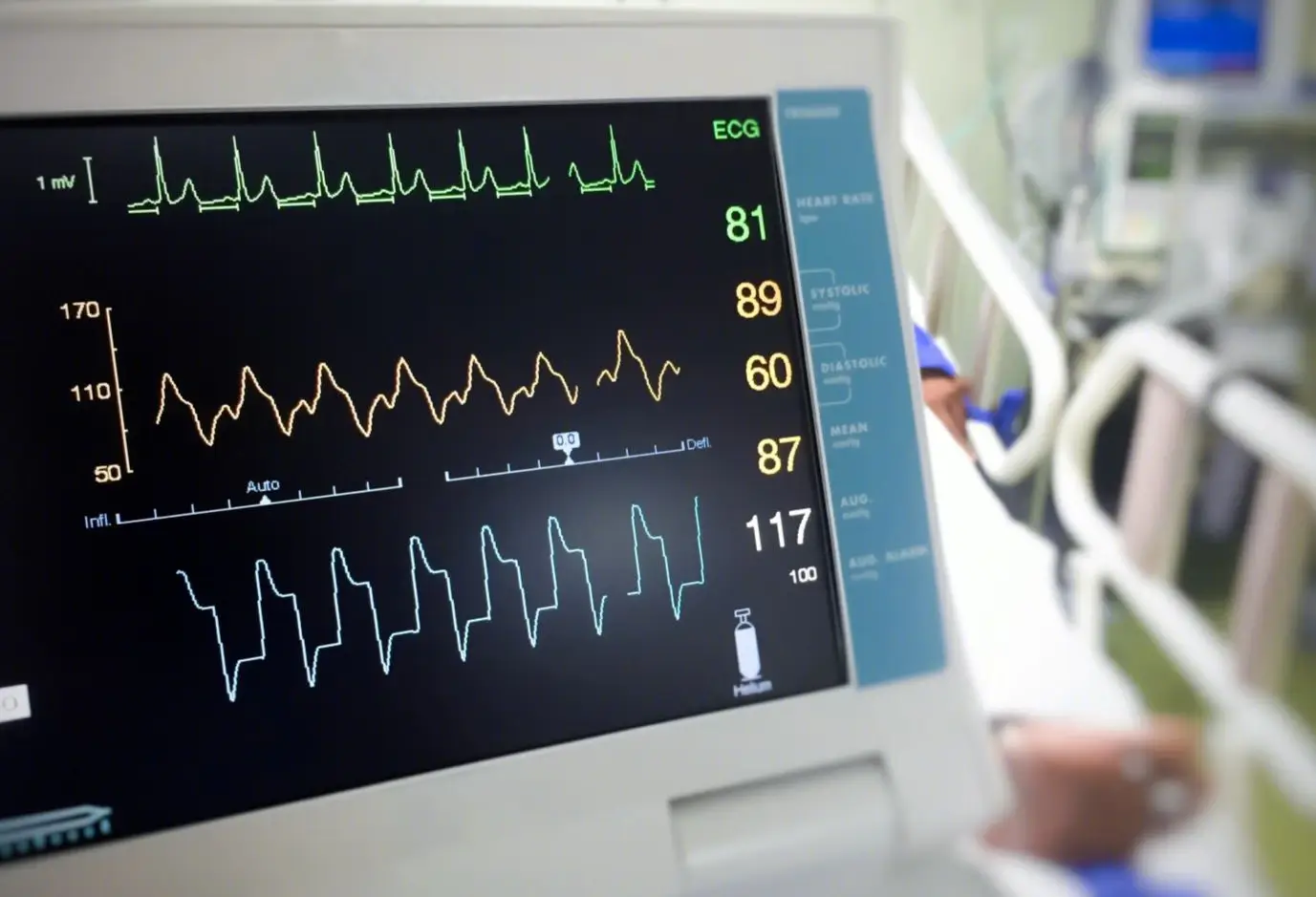
原创作者:郝一丹 杨士伟 周玉杰 胡大一
1京东健康 心脏中心专家;2首都医科大学附属北京安贞医院;3北京大学人民医院
经典观点认为心外膜冠状动脉冠状动脉粥样硬化性狭窄是心绞痛的发病机制,在粥样硬化斑块破裂基础上合并血栓形成导致心外膜冠状动脉急性闭塞是AMI的发病机制。近年来,冠状动脉微血管功能障碍(coronary microvascular dysfunction, CMD)对于心肌缺血的影响越来越受到各方重视[1-16]。
1967年Likoff等首次报告了冠状动脉造影正常但有典型心绞痛症状的临床现象[17]。1973年Kemp将这一临床现象定义为心脏X综合征(cardiac X-syndrome)[18]。1988年Cannon等提出了微血管性心绞痛(microvascular angina, MVA) 的概念,认为是由于冠状动脉微血管对收缩性刺激极度敏感,导致微血管舒张能力受限,壁间冠状动脉微血管功能障碍可能是MVA的发病原因[19]。新近开展的侵入性和非侵入性冠状动脉生理评估使我们更好的了解到CMD与心肌缺血的关系。1997年欧洲心脏病学会(European Society of Cardiology, ESC)稳定性心绞痛诊断与治疗指南首次将“心脏X综合征”列入指南。2013年ESC稳定性心绞痛诊断与治疗指南重新定义了稳定型冠状动脉疾病(stable coronaryartery disease,SCAD),认为心外膜冠状动脉阻塞性狭窄、CMD及心外膜冠状动脉痉挛是导致心肌缺血的主要病理生理机制,并且以上机制可以相互叠加、相互影响,导致由运动或应激引起的心绞痛症状。目前国际上多个指南均认为CMD在心肌缺血发生、发展中具有重要作用,备受国内外学者的关注[20-25]。
一、冠状动脉树解剖
冠状动脉树(coronary vasculature)按照功能分类可以分成三部分:(1)直径500um-5mm的传导动脉,也称为大动脉或容积动脉,正常情况下阻力很小,主要承载血流传输和容积功能;(2)直径100–500μm的阻力动脉,也称为中等动脉或前微动脉,正常情况下是冠状动脉树中阻力最大的一段,主要功能是调节到达下一级血管——微动脉的血流量和压力;(3)直径100μm以下的微动脉,解剖结构上平滑肌细胞发育不良,特征性功能是代谢产物依赖性的血管舒张,以保证血流量与心肌耗氧量相匹配,微动脉前后血压差值最大[26]。近年来,逐渐认识到微动脉对于心肌灌注的重要性。研究表明,怀疑冠心病的患者中,51%的男性和54%的女性存在CMD,CMD与主要心血管不良事件(major adverse cardiovascular events, MACEs)显著相关。
二、冠状动脉微血管功能障碍病理生理机制
CMD的发病机制复杂,任何可能导致冠状动脉微血管结构和/或功能异常的因素都与CMD的发生、发展相关。微血管结构异常包括血管内径缩小和微血管密度减少,二者均可增加微血管阻力[26]。其中血管内径的缩小包括微栓塞所致的微血管管腔堵塞(急性冠状动脉综合征和冠状动脉内介入治疗可导致微栓塞)、管壁厚度的增加/重构(肥厚型心肌病和高血压可使血管壁增厚)、血管外机械性压迫(心肌水肿、心肌纤维化等)。微血管功能的改变主要由血管舒缩调节反应不良所致,例如血管内皮细胞或血管平滑肌细胞的功能不全、血管外调节机制失常等。 总之,这些微血管结构和/或功能异常引起心绞痛症状的病理生理改变是CMD,最终导致冠状动脉血流储备(coronary flow reserve,CFR)下降。由于多种功能异常造成的CMD有的是可逆的,随着相应的危险因素或者疾病的纠正CFR可以恢复正常。无论功能性或者结构改变造成的CMD临床上均可通过微血管功能来检测,但微血管结构改变在临床上很难进行检测。由于对CMD发病机制的认识深入,目前文献上较少沿用冠状动脉微血管疾病这一术语,而称为冠状动脉微血管功能障碍[1-16]。
三、冠状动脉微血管功能障碍临床分型与临床表现
1型又称为原发性CMD,进一步又可分为稳定型与不稳定型。原发性稳定型CMD是指临床表现为劳力相关的稳定型心绞痛,但应排除心外膜下阻塞性冠状动脉疾病或其他心血管疾病,并具有CMD的证据。原发性不稳定型CMD是指临床表现为不稳定性心绞痛或非ST段抬高急性冠状动脉综合征的症状,ECG有ST-T缺血性改变和/或心肌损伤标记物升高,应除外心外膜下阻塞性病变、心外膜冠状动脉痉挛、一过性冠状动脉血栓形成、心肌病或其他心血管疾病,并具有CMD的证据。微血管性“变异型”心绞痛和Takotsubo综合征是急性CMD的特殊临床表现。2-4型为继发性CMD,包括合并心肌病的CMD、合并阻塞性CAD的CMD以及医源性CMD。临床上CMD与阻塞性冠状动脉疾病共同存在的比例很高,心肌梗死后CMD广泛存在,合并CMD患者PCI术后预后不良,CMD显著增加患者心血管病事件和死亡率[27-35]。
2017年冠状动脉血管舒缩障碍国际研究学组定义了MVA的诊断标准:1)心肌缺血症状:a.运动和/或静息心绞痛,b.心绞痛等位征(呼吸困难等);2)无阻塞性CAD(主要心外膜血管狭窄<50%或FFR>0.80):a.冠状动脉CTA,b.侵入性冠状动脉造影术;3)心肌缺血的客观证据:a.胸痛发作时缺血性心电图改变,b.运动诱发的胸痛和/或缺血性心电图改变的存在或短暂或可逆的异常心肌灌注和/或室壁运动异常;4)CMD的证据:a.CFR下降,b.冠状动脉微血管痉挛,定义为症状反复发作,存在心电图缺血性改变,但乙酰胆碱试验无心外膜痉挛,c.IMR>25,d.冠状动脉慢血流现象,定义为TIMI帧数>25[36]。
四、冠状动脉微血管功能评估
1. 超声心动图
(1)经胸多普勒超声心动图(transthoracic doppler echocardiography,TTDE):通过测量心表大冠状动脉血流速度参数及其储备反映冠状动脉微血管功能。前降支距离胸壁较近,有经验的医生应用TTDE测定其血流速度的成功率可达90%以上,如若联合超声造影剂,成功率甚至有可能高达100%,是目前TTDE评估冠状动脉微血管功能首选窗口。右冠状动脉后降支血流信号可于心尖两腔心切面观左室下壁中部后方的后室间沟内探及,检出成功率约为50%-90%,可作为TTDE评估冠状动脉微血管功能的第二个窗口。因声窗问题,左回旋支血流速度测定较为困难,成功率仅约50%左右,故临床上较少选用左回旋支来评估冠状动脉微血管功能。 TTDE的优点是成本相对较低、操作简单,但客观性比较大,不同观察者所获结果的差异相当大(约10%)。
(2)心肌声学造影(myocardial contrast echocardiography, MCE)是利用一种大小及变形性与红细胞相当的微气泡作为血流示踪剂,该造影剂经静脉注射后通过肺循环抵达冠状动脉微血管,从而实现心肌血流成像。故MCE可用来在跳动的心脏上评估冠状动脉微血管功能。虽然该临床适应证尚未获得FDA批准,但因为临床左室声学造影过程中可同步观察到心肌灌注情况,故在有条件的医院,仍有望开展MCE研究从而为临床医生提供更多的额外诊断信息。
2. 正电子发射计算机断层扫描
正电子发射计算机断层扫描(positron emission tomography, PET)测量心肌血流量原理是通过静脉给予同位素标记药物后,通过持续检测循环和心肌标志物释放出的光子而成像。心肌摄取放射性标志物的动力学衍生与左心室和心肌的时间--放射性曲线,通过这些曲线的运输方程即可准确地计算MBF。PET测量心肌血流灌注区域具有无创、准确、可重复的特点。目前尚不能用PET区分心肌血量下降是由结构还是功能的改变引起。但实际上这两种因素经常混杂一起,仅当在选择性冠脉介入纠正血流量和冠脉血流储备的减少后,可分辨哪种机制在CMD中占主要作用。
3. 心脏磁共振检查
心脏磁共振检查(cardiac magnetic resonance, CMR)凭借着其多平面、多参数成像,心肌功能和组织学特征评价,以及心肌血流灌注评估,成为无创性诊断CMD的重要影像学之一。CMR对于CMD的评价主要基于对心肌血流灌注分析。CMR灌注成像所使用的钆对比剂是一类低分子量、可在毛细血管膜和细胞外间隙之间自由弥散的化合物,在浓度不大于4mmol/L时,钆对比剂的浓度和信号强度呈现线性关系,因此可用于心肌灌注的评价和心肌血流量(myocardial blood flow, MBF)的定量分析。 在药物(腺苷)负荷和静息状态下,分别进行CMR动态首过灌注采集,可通过目测法判断有无心肌血流灌注的减低。同时,通过不同的模型计算重建(单室模型、双室模型和费米模型),可得到定量的MBF数值。这些不同计算模型虽然得到的MBF数值存在差异,但是对于评价心肌血流灌注的准确性大致相仿。此外,CMR首过灌注通过测量心肌和左室心腔血池的时间-信号曲线,计算两者上升斜率的比值,还可得到CFR。除了血流灌注的评价外,CMR通过钆延迟显像(late gadolinium enhancement, LGE)还可检出AMI患者中CMD的存在,后者表现为延迟强化的梗死心肌内无强化的低信号区域。同时,T2序列可检出心肌出血(intramyocardial hemorrhage, IMH)。与传统的核素(PET或SPECT)心肌灌注相比,CMR具有无辐射,高空间分辨率和时间分辨率的优势,可通过定量心肌灌注对各种原因导致的CMD进行准确评价。此外,CMR所提示的急性心肌梗死CMD可为临床提供有价值的预后信息。因此,CMR是目前无创性评价CMD的首选影像学方法。
4. 冠状动脉血流储备
正常情况下,冠状动脉血流可以增加3倍以上。在压力和氧需发生改变的情况下冠状动脉可以通过自我调节使基础血流保持稳定状态。在一定的生理性压力范围内,灌注压可以变化,但冠状动脉血流保持不变。当心外膜冠状动脉存在着限制血流的阻塞性病变时,远端的微血管扩张以维持静息状态下的基础血流。当管腔狭窄到一定程度后,可以使冠状动脉储备和自我调节机制丧失,因而导致了静息状态下冠状动脉血流的降低。此外,左室肥厚、心肌缺血和糖尿病等可以影响到微血管阻力,即便冠状动脉心外膜血管没有狭窄,也使冠状动脉储备降低。因此,CFR受心外膜冠状动脉狭窄程度和微血管功能的双重影响。CFR理想情况下应在冠状动脉管径舒张最大化时测量。通过非内皮依赖性的手段,比如血管扩张剂(例如腺苷、双嘧达莫等)可以使血管扩张到接近最大管径和充血状态,这些手段已经在临床应用,而且已经有相应的临床结果报道。尽管大部分血管扩张剂一般通过静脉给药,但是目前已经实现腺苷冠状动脉内给药,这样测量CFR更为科学。采用多普勒导丝测定CFR,多普勒导丝头端具有能发射和接受超声波的晶体。多普勒信号发射频率和到达移动的红细胞的反射频率之间存在差异,即多普勒频移,通过频移可以计算血流速度。连续记录基线平均峰值流速并存贮。通过冠状动脉内注射药物后诱发充血反应,获得最大充血状态下平均峰值流速。其与基线平均峰值流速之比即为CFR。这种无创性检查可重复性好,安全可信,现已经广泛应用于临床。静脉滴注交感神经激动剂多巴酚丁胺增加心脏做功,常常用来诊断冠心病患者的心肌缺血。但是多巴酚丁胺的作用不如血管扩张剂强烈,因此多巴酚丁胺并不是测量CFR的理想药物。增加运动量同样能够增加心脏做功,和多巴酚丁胺一样的局限性,而且身体的运动会影响PET和MRI的成像。血管扩张剂(例如腺苷、双嘧达莫等)的使用相较于运动可以标准化,而且简单的多。一些研究证据表明,最大血管扩张时的测得的心肌血流量(myocardial blood flow, MBF)比一般情况下测得的CFR提供更多的信息。例如原发性心肌病的患者,测得的MBF比一般情况下测得的CFR更有价值。冷压力试验,也可以结合PET,评估作用于内皮的依赖性冠状血管扩张药的性能。患者双臂浸入冷水中90-120s,冷水刺激使血压升高、心率增快,减少微血管的血流。冷压力试验可以鉴别使用血管扩张药物时,血管内皮功能正常与否。
5. 微血管阻力指数
微血管阻力可以用微血管两端的压力差与微血管血流之比表示;当下列条件成立时可以简化为微血管入口处(心外膜冠脉远端)压力和心外膜血流的比:1)静脉端压力很低,可以近似认为零,在没有右心衰等情况时一般成立;2)微血管血流等于心外膜冠脉血流,在没有分流或侧支供血情况下成立。心外膜血流速率与流经固定距离的耗时成反比,即微血管阻力与心外膜冠脉远端压力和上述耗时的乘积成正比。该乘积可作为反映微血管阻力高低的指数,即微血管阻力指数。临床的应用已证实其价值:一项对253个急性冠脉综合征患者进行的研究证明,直接PCI后IMR>40提示发生心源性死亡和由于心力衰竭需要再入院治疗的几率增加。然而,冠脉循环阻力指数具有相对性,且其有效性局限于同一病人的同一心肌区域。且侧枝循环的存在,IMR数值会被高估。此外,IMR的运用不能忽视标准操作程序(SOP)及规范化的问题。
尽管目前无创和有创评估冠状动脉微血管功能的方法很多,但是目前没有任何方法可以在人体内直接观察冠状动脉微血管结构与功能,导致临床上未能广泛应用(图1)。因为CMD只能通过血管活性药物负荷后测定冠状动脉血流(coronary blood flow, CBF)、冠状动脉血流速度或者冠状动脉阻力进行间接评估,当CMD病变范围小的时候可能未引起上述指标的变化,所以难以检测。其次CMD病因复杂多样,不同的病因在同一患者身上可相互重叠,临床上很难区分其具体的发病机制,临床上CMD可与心外膜大血管病变重叠,由于目前医生过度重视大血管病变而忽略CMD。冠状动脉微血管功能受多种因素的影响,如心率、血压、心肌收缩状态、心肌质量等,这在临床上很难全面进行判断。CMD病因复杂,涉及人群广泛,严重影响患者预后,目前,CMD尚缺乏系统化、规范化和标准化的检测方法,给冠心病的系统防治与综合管理带来极大困难,因此加强CMD检测方法的研究具有非常重要的理论与实践意义[37-41]。
表1 评估CMD的诊断技术的优点和局限

*假设排除阻塞性冠状动脉疾病。CFR,冠状动脉血流储备;CFVR,冠状动脉血流速度储备;CMD,冠状动脉微血管疾病;CMR,心脏磁共振;IMR,微血管阻力指数;MPRI,心肌灌注储备指数;PET,正电子发射断层扫描。
 京东健康互联网医院
京东健康互联网医院
 网站导航
网站导航
 5
5

 17
17
 47
47
 2
2

 2
2

 3
3

 1
1

 1
1

 9
9
 5
5