
(一)实验室检查
①贫血常见;
②活动期周围血白细胞增加,血沉加快,C~反应蛋白增高;
③人血白蛋白常有降低;
④粪便隐血试验常呈阳性;
⑤有吸收不良综合征者粪脂排出量增加并可有相应吸收不良改变。
⑥血清自身抗体检查参见:溃疡性结肠炎。
(二)X线检查
①小肠病变行胃肠钡餐检查,结肠病变行钡剂灌肠检查。
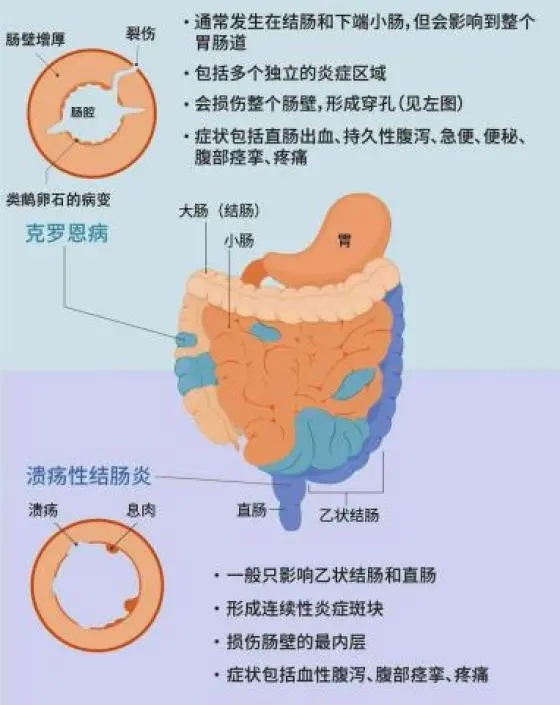
②X线表現为肠道炎性病变,可见黏膜皱裂粗乱,纵行溃疡或裂沟,鹅卵石征,假息肉,多发性狭窄,瘘管形成等X线征象,病变呈节段性分布。由于病变肠段激惹及痉挛,钡剂很快通过而不停留该处,称为跳跃征;钡剂通过迅速而遗留一细线条状影,称为线样征,该征亦可能由肠腔严重狭窄所致。由于肠壁深层水肿,可见填充钡剂的肠袢分离。
③CT检查及B超检查对腹腔脓肿诊断有重要价值;小肠和结肠CT成像对了解小肠和结肠病变分布,肠腔的狭窄程度以及通过肠壁增厚和强化等改变利于CD的诊断及鉴别诊断。
(三)结肠镜检查
①结肠镜行全结肠及回肠未段检查。
②病变呈节段性(非连续性)分布,见纵行溃疡,溃疡周围黏膜正常或增生呈鹅卵石样,病变之间黏膜外观正常(非弥漫性),可见肠腔狭窄,炎性息肉。
③病变处多部位深凿活检有时可在黏膜固有层发現非干酪坏性肉芽肿或大量淋巴细胞聚集。
④因为CD为肠壁全层性炎症,累及范围广,故其诊断往往需要Ⅹ线与结肠镜检查的相互配合。
⑤结肠镜检查直视下观察病变,对该病的早期识别,病变特征的判断,病变范围及严重程度的评估较为准确,且可取活检,但其只能观察至回肠末段,遇肠腔狭窄或肠粘连时观察范围会进一步受限。
(四)胶囊内镜与小肠镜
①胶囊内镜是无创,安全的小肠检查方法,它可以观察传统X线不能发现的早期小肠黏膜病变;小肠节段性多发性糜烂,溃疡以及狭窄病变。
②双气囊小肠镜为有创的检查方法,其优点是可进行活检,并适用于不宜进行胶囊内镜的小肠明显狭窄患者。

文章 急性胰腺炎:主要体征有哪些?

谭可来
主治医师
仙桃市江汉医院
文章 痛风:实验室及影像学检查

谭可来
主治医师
仙桃市江汉医院
文章 慢性乙型肝炎关键治疗时机

谭可来
主治医师
仙桃市江汉医院
腹痛,情绪波动大,体重下降,有恐慌感。患者女性21岁
就诊科室:中医肝胆科
总交流次数:329

谭可来
主治医师
仙桃市江汉医院
HPV疫苗接种后出现头晕、肠胃不适和心跳快,担心是否为疫苗副作用或焦虑症引起。患者女性21岁
就诊科室:中医肝胆科
总交流次数:374

谭可来
主治医师
仙桃市江汉医院
腰膝酸软,食欲不振,伴有腹泻,想了解可能的原因和治疗方法。
就诊科室:中医肝胆科
总交流次数:25

谭可来
主治医师
仙桃市江汉医院

谭可来
主治医师
中医肝胆科








