孩子腰后有小凹,时常尿床—警惕脊髓栓系综合征
发表人:
潘峰
阅读量:
463人
脊髓栓系综合征(tethered cord syndrome,
TCS)是由于各种先天和后天原因牵拉圆锥,使圆锥位置下降并产生一系列神经功能障碍和畸形的综合征。正常婴儿在出生时,圆锥位于腰3椎体平面,出生后2个月己达成人水平,圆锥尖端位于腰1椎体下缘或腰2椎体上缘。故将圆锥位置低于腰2椎体下缘作为诊断
TCS 的标准。
病因
造成脊髓牵拉的原因很多,增粗变短的终丝、椎管内肿瘤、隐性脊柱裂、脊髓脊膜膨出、脊髓纵裂、皮肤窦道、坚固的纤维血管神经束带、骨刺以及粘连的骶神经根增多均可导致圆锥牵拉。脊髓脊膜膨出修补术后,手术部位脊髓与硬膜易粘连,使其在生长过程中无法上升。个别有
TCS症状的患者圆锥在腰1~腰2间隙之上,但术中见终丝增粗变短、呈弓弦状,失去了缓冲作用。终丝有脂肪浸润者91% 产生TCS。可见圆锥的牵拉是造成神经损害的本质,而圆锥下降只是牵拉的结果。
脊髓受牵拉时总是在最低部位出现症状,脊髓各段对牵拉的易感性不同,骶尾脊髓最易损伤,腰段次之。
临床表现
TCS 的临床表现复杂,既可发生于婴幼儿亦可发生于成年人,可以原发,也可以继发,常与各种先天性畸形并存。圆锥收到的牵拉程度决定出现症状的年龄。当圆锥被严重牵拉时,在胎儿期或婴儿期就会出现神经损害,儿童开始直立行走时还会影响脊柱弯曲度。牵拉程度不严重时,则仅表现为儿童时期微小的、非进行性损害。最轻微的牵拉,在儿童时期可无症状,直至受其他因素影响打破了牵拉与神经功能两者之间脆弱的平衡而出现症状。
1、疼痛最常见的症状。疼痛部位可在肛门直肠深部、臀中部、尾部、会阴区、腰背部和下肢。下肢疼痛自腹股沟开始,分布范围广泛,超过单一神经支配区域。个别是单侧下肢放射痛,可与椎间盘突出症混淆,但下肢痛往往不能用一般常见病来解释。疼痛常因久坐或长时问身体屈曲而加重,很少因咳嗷或扭伤而加重。直腿抬高试验可阳性。
2、运动障碍主要是进行性下肢无力和步行困难。可表现为上运动神经元损伤,如下肢痉挛性瘫痪,步态不稳,腱反射亢进。也可表现为下运动神经元损伤,如下肢肌无力,肌张力减退,腱反射减弱和消失。症状多为单侧,但神经检查常发现双侧均有改变。下肢远端肌群最易受损,但股四头肌和股方肌无力也很常见,甚至整个下肢均有肌麻痹。个别患者有快速腓肠肌萎缩。
3、感觉障碍主要是鞍区皮肤麻木或感觉减退。
4、泌尿系统症状包括遗尿、尿频、尿急以及压力性尿失禁、滴流性尿失禁和残余尿增多。儿童以遗尿和尿失禁最多见。根据膀胱功能测定,可有痉挛性小膀胱和低张性大膀胱之分。前者常合并痉挛步态、尿频、尿急、压力性尿失禁和便秘,系上运动神经元损伤的表现;后者表现为滴流性尿失禁,残余尿增多,大便失禁及下肢腱反射减弱或消失,系下运动神经元损伤的表现。有的患者只有泌尿系症状。便秘和大便失禁常与泌尿系症状同时存在。
5、多系统畸形和异常。TCS
除有以上症状外,还表现为多系统的畸形和异常。脊柱畸形有脊柱裂、脊柱侧弯、脊柱前凸和后凸、半椎体、蝶形椎和移行脊椎。显性脊柱裂易发现,隐性脊柱裂易忽视,但却有重要意义。骶骨常发育不良,椎管扩大。下肢畸形以高弓足最多见,其次为马蹄内翻足和下肢发育不良。这些异常往往在症状出现之前就已经存在,发病时这些畸形可加重。神经系统畸形大多与椎管闭合不全并存,有各型脊髓脊膜膨出。大量资料表明脊髓栓系与脊髓脊膜膨出密切相关,而且常合并脂肪瘤。脂肪瘤可在椎管内、椎管外或通过椎管缺损处内外相连。脊髓纵裂也常见,且是造成TCS 的重要原因,其纵隔分为骨性或纤维性,偶见神经根从背侧或腹侧发出,可能与脊髓旋转有关。多数脊髓裂畸形合并TCS,个别不出现症状但有隐性脊柱裂和皮肤异常,皮肤异常是脊髓裂最常见的皮肤表现。畸胎瘤和血管瘤也常引起脊髓栓系。
6、皮肤异常。包括腰骶部毛发丛生、皮肤凹陷、皮肤斑块、瘢痕样组织和皮肤窦道。皮肤血管瘤常位于毛发丛生区。双下肢偶见复发性营养性溃疡,常久治不愈。
7、成人TCS 出现症状前常有明显诱因,根据致病机制可分为:
① 对业已紧张的终丝的一过性牵拉。如妇女截石位分娩,交通事故时双髋处于过屈位,芭蕾舞演员踢腿练习。
② 终丝紧张的基础上合并椎管狭窄和对椎管的挤压。如举重物时可加重症状,可能与椎间盘膨出有关。
③ 腰部直接撞击和坠落时臀部着地。前者使腰部脊髓直接受力而损伤,后者可能与下落时髋过屈有关。有时以上三种机制同时存在。
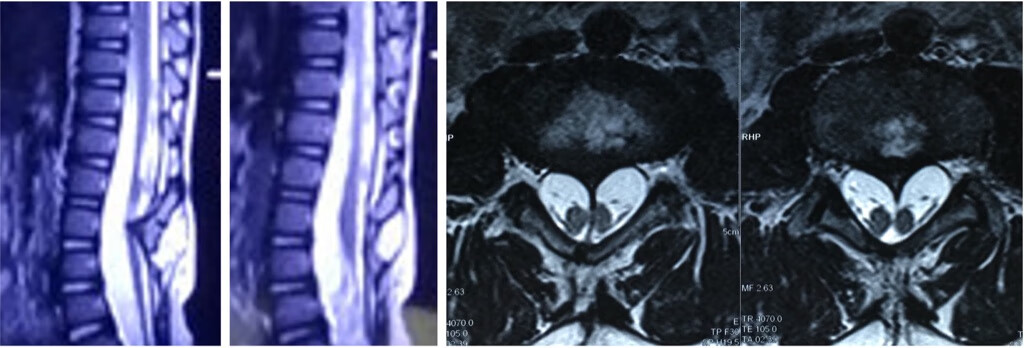
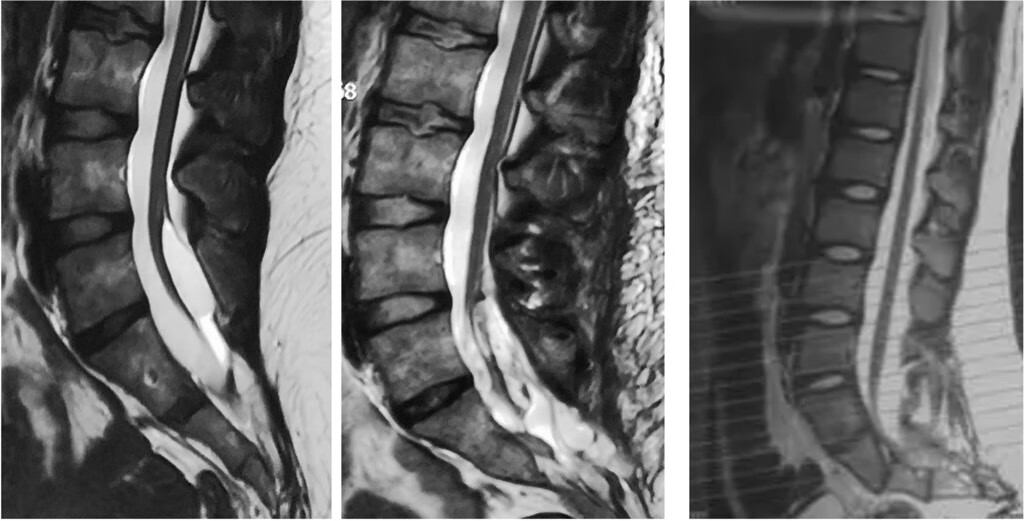
辅助检查
X线片可显示骨性异常,如隐性脊柱裂、椎管膨大等。
CT和CTM 可发现椎管内肿瘤,对圆锥的定位也有很大帮助,而且能够清晰显示脊髓纵裂畸形。分裂的脊髓在横截面上表现为两个互不相连的小圆,大小可不等。CT还能显示纵裂的纵隔。
MRI 的应用为脊髓畸形的诊断提供了最佳的手段。腰骶部整个蛛网膜下腔扩大,脊髓下缘与椎管背侧软组织粘连。MRI
不但能准确诊断脊柱裂,还可以发现脊髓空洞症、脊髓纵裂、Arnord-Chiari 畸形等其他异常。产生 TCS
的脊髓裂在MRI的冠状面上可表现为两条半脊髓互相分离,可有间断性分裂和连续性分裂两类。MRI
能清晰显示椎管内外脂肪瘤和增粗的终丝,两者在T1加权像上呈高信号区。MRI 还可在矢状面、冠状面和水平面准确定位圆锥终止点,并可发现栓系束带,而且有助于术后随访。
尿动力学检查包括膀胱内压力测定、膀胱镜检查和尿道括约肌肌电图检查。神经性排泄障碍的诊断基于以下三方面的依据:异常的尿动力学结果(括约肌-逼尿肌共济失调),异常的膀胱造影结果和明显的残余尿。膀胱内压增高见于痉挛性小膀胱,而内压降低见于低张性大膀胱。建议术前术后行尿动力学检查以判定手术疗效。
诊断
TCS 相对少见,患者可分散到神经科、泌尿外科、小儿外科和脊柱外科。诊断应根据病史、临床表现和辅助检查,概括起来有以下
特点:
(1) 大部分患者有诱因;
(2) 疼痛范围广泛,不能用单一神经根损害来解释;
(3) 神经损害呈进行性,感觉障碍在鞍区;
(4) 泌尿系症状出现率高;
(5) 继发性TCS 常有手术修补史;
(6) 常合并各种先天性畸形;
(7) 辅助检查有圆锥下降的证据。
治疗
TCS治疗的唯一手段就是手术松解。手术的目的是为了清除骨赘、纤维间隔、硬膜䄂及纤维神经血管束,松解粘连,解除对脊髓的栓系,纠正局部的扭曲和压迫,恢复受损部位的微循环,促使神经功能最大限度的恢复。有人对手术和非手术治疗的两组病例进行比较,发现手术能稳定症状,恢复部分神经功能。
手术时机越早越好,许多作者建议应在进行性神经损害出现前发现 TCS,因为神经损害常呈不可逆性。出现症状短于2年的预后较好。有泌尿系症状患者更强调早期检查,及时手术,以防止出现尿失禁。
手术并发症包括假性脊膜膨出、脑脊液漏以及由此引起的脑脊膜炎,再栓系也是并发症之一。术中的另一困难是个别患者终丝粗大,不易与圆锥鉴别,手术中使用电刺激法辨认,可有效地防止误伤神经组织。
大多数患者术后疼痛缓解或消失,感觉、运动功能亦有恢复,泌尿系功能恢复大多不满意。预后与病程长短、局部病理特点、神经损害程度和手术处理因素有关。

本文由作者上传,文章内容仅供参考。如有相关事宜请联系jdh-hezuo@jd.com
本站内容仅供医学知识科普使用,任何关于疾病、用药建议都不能替代执业医师当面诊断,请谨慎参阅。
相关文章
文章 什么是硬膜外脂肪增多症?
硬膜外脂肪增多症多见于腰椎,好发于男性,由硬膜外脂肪组织病理性增生所致,造成椎管狭窄,可引起进行性脊髓病、神经根病和(或)马尾综合征。 椎管内脂肪充填于硬膜外间隙中,是椎管的重要成分,对硬膜囊起缓冲作用,但是当椎管内的脂肪过度沉积时,也会压迫硬膜囊引起症状。硬膜外脂肪增多症是长期摄入皮质类固醇后常见的副作用之一,也见于类固醇分泌过多性疾病(如Cushing 综合征)、肥胖者。当有硬膜外脂肪增多而临床无Cushing综合征及无糖皮质激素使用史者,称之为特发性硬膜外脂肪增多症,并不常见。 MRI 为诊断该疾病的首选检查方法,常选取的测量平面是S1上方终板层面,测量的参数包括硬膜囊前后径、腹侧和背侧硬膜外脂肪层的前后径及椎管的前后径。 硬膜外脂肪增多症的标准诊断为: 1. 病史、查体与节段相符; 2. MRI矢状位提示病变节段硬膜外脂肪明显增多,超过相邻椎板前缘连线(胸腰段); 3. MRI轴位上硬膜外脂肪厚度>7 mm(与椎管大小有关,且不同个体椎管大小不同); 4. MRI轴位上硬膜外脂肪厚度与椎管前后径比值>50%; 5.BMI>27.5; 6.长期激素使用史,或有相关内分泌代谢疾病等。 胸段硬膜外脂肪增多时,脂肪通常堆积于椎管后方,向前压迫脊髓。而腰段硬膜外脂肪增多症病例,脂肪通常包绕整个硬膜囊,所以当硬膜外脂肪体积较大时,明显压迫硬膜囊,由于脊膜-脊椎韧带的牵拉作用而使硬膜囊呈多边形,在MRI横断面上呈现典型的“Y字征”或“星形征”。这些韧带出现在硬膜外间隙前方和后方的正中线、旁正中及外侧,将脊膜外表面固定于骨性椎管上。 随着硬膜外脂肪的堆积增多,可出现不同程度的神经受压症状。当脂肪增多发生于胸椎时,进行性背痛是最常见的症状;当发生于腰椎时,可出现下肢的疼痛、麻木,间歇性跛行,大小便失禁等症状。 治疗上应减少糖皮质激素的使用,限制碳水化合物、脂肪类食物的摄入,加强体育锻炼,严格控制体重。对于原发疾病导致内源性类固醇激素分泌过多的患者,应积极治疗原发疾病。如果患者出现严重疼痛,可以选择止痛药物对症治疗。如果神经功能损害进行性加重,且保守治疗无效的患者,可选择开放或微创手术治疗,开放手术如椎板减压脂肪切除术,微创手术如单、双通道脊柱内镜技术,可达到相同的治疗目的而损伤更小。

潘峰
副主任医师
武汉大学人民医院
4
人阅读
查看详情
文章 骨质疏松的生化检查(骨代谢/骨转换标志物)包括哪些?有什么临床意义?
骨在生命过程中一刻不停地进行着新陈代谢,旧骨吸收,新骨形成,不断更新。骨钙向骨外逸出,血钙向骨中沉积,保持动态平衡。骨形成、骨吸收和静止三个阶段构成了骨再建。骨形成与骨吸收的速率称为骨转换率。在骨的再建过程中,破骨细胞、成骨细胞及骨细胞都参与其中,其变化情况,包括骨矿的变化,骨基质的变化,骨转换率等,都能从生化检查中反映出来。 骨质疏松的生化检查,包括五个方面的内容:第一,反映骨形成的指标;第二,反映骨吸收的指标;第三,反映骨矿代谢的指标;第四,反映钙调节激素的指标;第五,反映性激素与其它相关激素的指标。 反映骨形成的生化指标有九种,其中主要包括碱性磷酸酶、骨钙素、血清I型前胶原展开肽。 碱性磷酸酶(ALP):很多器官都可以产生碱性磷酸酶,如肝胆系统、肾、小肠、胎盘及骨骼等。总碱性磷酸酶由骨、肝、肾、肠、胎盘和 Regan,Nagao等同工酶组成,特异性不强。骨的碱性磷酸酶由成骨细胞合成与分泌,当成骨细胞转变为骨细胞时,它的活性逐渐降低,最终消失。碱性磷酸酶与骨的矿化作用关系密切,在骨形成中,当成骨细胞数量增加或功能增强时,血清碱性磷酸酶活性增高。碱性磷酸酶之所以能促进骨矿化,是因为它催化无机磷酸盐水解,从而降低焦磷酸盐浓度,焦磷酸盐是骨矿化作用的强抑制剂,磷酸盐浓度下降,对骨矿化作用抑制削弱,于是骨的矿化作用增强。在很多骨路疾病中,血清碱性磷酸酶的变化较其它生化指标出现的早,且幅度较大,诊断的特异性也高,而且与病变程度呈一致性关系,对代谢性骨病的诊断、签别诊断、病程演变、动态观察及预后估计均有重要意义。原发性骨质疏松病人,碱性磷酸酶一般正常。 骨钙素,又称骨Gla 蛋白,或称骨γ羧基谷氨酸蛋白 (BGP),是由成骨细胞产生和分泌的一种非胶原蛋白,由49个氨基酸组成。BGP中谷氨酸羧化后才具有生物活性,可与 Ca2+和羟基磷灰石结合。BGP的主要生理功能是维持骨的正常钙化。骨转换率增高的代谢性骨病中,BGP升高,并与血浆中ALP的浓度呈正相关。测定血浆中BGP水平,可以了解骨细胞与成骨细胞的活性。 反映骨吸收的生化指标有九种,其中主要是尿羟脯氨酸、尿羟赖氨酸、酸性磷酸酶、尿中胶原吡啶吩、空腹尿Ca/Cr比值。 尿羟脯氨酸(HOP)是胶原蛋白特有的一种氨基酸,99%存在于人体结缔组织的胶原蛋白中。骨基质90%~95%是由胶原构成的。尿经脯氨酸50%来自于骨组织,在没有明显皮肤疾病和其它结缔组织疾病时,尿羟脯氦酸可反映骨代谢的状况。绝经后骨质疏松患者,约有28%尿羟脯氨酸高于正常。 尿羟赖氨酸(HIDIC)是胶原含有的另一种特异氨基酸,含量比HOP少,但判定骨吸收可能比HOP更敏感。 尿中胶原吡啶吩是反映胶原分解的指标之一,比尿中HOP更特异、更灵敏。 酸性磷酸酶(TRAP)主要由破骨细胞释放,TRAP 水平反映破骨细胞活性和骨吸收的状态。高转换率的骨质疏松患者,TRAP 可能增高。前列腺癌骨转移,TRAP也可能升高。 反映骨矿成分的生化指标:主要测定血中和尿中钙、磷、镁等离子浓度。原发性骨质疏松病人血中钙、磷水平正常。 反映骨调节激素的生化指标:主要测定甲状旁腺激素(PTH)、降钙素(CT)、活性维生素D3(1, 25 (OH)2D3)。 反映性激素及其它有关激素的指标:主要测定雌激素、孕激素(女性)、雄激素、甲状腺素等。 骨质疏松生化检查的临床意义主要在于以下几点: 第一,生化检查对骨代谢状况的判定有一定的灵敏性与特异性,对骨质疏松有诊断与鉴别诊断价值。原发性骨质疏松,血钙、血磷、血碱性磷酸酶一般都在正常范围,而继发性骨质疏松,则血钙、磷、碱性磷酸酶有一项或多项异常;绝经后骨质疏松骨形成指标(BGP)与骨吸收指标(HOP、HDLG、TRAP、尿吡啶吩、尿Ca/Cr比值)均可能增加,骨转换率高;老年性骨质疏松骨形成与骨吸收指标正常或降低,骨转换率低。 第二,生化检查可重复性强,可在短期内重复检查,便于动态观察,指导和调节用药,评价药物疗效。 第三,可以通过评价骨量的年丢失率指导骨质疏松的预防与治疗。 第四,生化检查与骨密度检测结合起来,可以更确切的预测骨折危险度。

潘峰
副主任医师
武汉大学人民医院
594
人阅读
查看详情
文章 坐骨神经痛到底是怎样引起的?
临床上经常会遇到腰椎间盘突出症患者在深受坐骨神经痛的困扰之时,会反复问医生:这坐骨神经痛到底是怎样引起的,为什么这么难受?医生一般会回答:是由于神经受压引起的,或者是由于炎症反应引起的。但如果深究其中的机制,可能也并非人尽皆知。对椎间盘突出引起疼痛的原因,已有相当的了解,但仍存在认识盲区。既往研究认为,疼痛是由于压迫和牵张所致;而且术中试验还证实,牵拉正常神经根并不产生疼痛,而牵拉己受压迫的神经根时则产生疼痛。 自 1934年Mixter 和 Barr 里程碑式地提出腰椎间盘突出症的疼痛与神经根受挤压有关,但经过多年的研究发现还有其他突出后的继发性病理过程参与。其中髓核物质的生化影响可能是重要的疼痛机制;此外,神经根及神经节细胞本身的继发改变,以及中枢神经系统的变化也参与了坐骨神经痛的形成。 解剖学上,神经根袖在起姶部固定于硬膜,在椎管内有些纤维带或系膜样组织(Hoffmann韧带)将其固定在后纵韧带及椎体骨膜上,在椎间孔处有放射状纤维(椎间孔韧带)将其悬吊固定,使之既能有少许移动,又不致移动过多。另有研究观察了神经根与其周围的骨及韧带的固定情况,发现有韧带將硬膜及神经根袖在椎间盘表面固定于后纵韧带及椎体后面骨膜,远侧的硬膜鞘及神经固定在椎间孔,将神经在椎管内固定于其前方的硬膜韧带。当椎管宽大时,神经根受到较大突出物的张力而产生症状,即所谓“张力机制”(单侧);而当合并侧隐窝狭窄时,则可产生双向压迫,即 “嵌压机制”(双侧),有的可同时受到上述两种力。年轻人椎管宽大,受张力机会多,直腿抬高试验阳性多,病程久可因神经根的逐渐松弛,疼痛也逐渐减轻甚至不痛;而老年人骨质增生椎管狭窄,压迫机制多,且不易缓解。这可解释有的突出不痛,有的疼痛可自行缓解,腰椎牵引也可使之渐渐松解,经皮穿刺减压缓解疼痛的机制可能也是这个原因。 坐骨神经痛的另一发生机制为,髓核里的化学物质释出后引起化学性神经根炎,产生疼痛反应。有人强调髓核里的糖蛋白及组胺等物质溢出引起化学性神经根炎,是部分椎间盘突出引起疼痛的原因。髓核摘除术中测定局部组织内的pH值为酸性。化学性因素可破坏正常的生理传导,使神经形成“人工突触”,使传入纤维发生短路,引起疼痛。 破裂溢出的髓核组织产生的化学刺激和免疫反应引起坐骨神经痛的机制已趋于明确,其中的磷脂酶A2是人体内重要的炎症介质和致痛物质, 临床上绝大部分手术病例在突出减压后疼痛立即缓解,充分说明牵张和压迫因素对疼痛起着重要的作用。同时,术后压迫解除、静脉回流改善、局部炎症消退,也考虑为疼痛缓解的机制。

潘峰
副主任医师
武汉大学人民医院
460
人阅读
查看详情
相关问诊
患者即将进行手术,询问手术类型及风险,关注术后恢复和用药建议。患者男性70岁
就诊科室:脊柱科
总交流次数:7
医生建议:手术建议:根据患者病情选择微创手术或开放式手术。术后注意恢复,遵循医生建议进行康复锻炼,保持积极心态。用药建议:术后用药需根据具体情况调整,建议带上所有药物去医院就诊。根据医生指导合理用药。

潘峰
副主任医师
武汉大学人民医院
查看详情
患者因腰椎间盘脱出及坐骨神经痛寻求治疗,想了解手术相关情况及治疗方案。患者男性45岁
就诊科室:脊柱科
总交流次数:49
医生建议:针对腰椎间盘脱出及坐骨神经痛,建议先采用针灸和牵引等保守治疗缓解症状。如治疗效果不佳,可考虑微创手术或椎腔镜手术治疗。手术需由经验丰富的医生操作,同时处理多个部位需慎重考虑。生活中注意避免长时间坐立、弯腰等动作,加强腰部肌肉锻炼,预防疾病复发。

潘峰
副主任医师
武汉大学人民医院
查看详情
腰部疼痛,合并左大腿疼痛,无外伤史,之前检查医生说不严重。患者男性36岁
就诊科室:脊柱科
总交流次数:30
医生建议:腰痛可能是腰间盘突出或腰肌劳损,建议口服艾瑞昔布片和腰痹通胶囊,外贴必艾得巴布膏,佩戴腰围保护,避免久坐和弯腰,加强腰背肌锻炼。保持良好的生活习惯,多数情况下可以恢复。

潘峰
副主任医师
武汉大学人民医院
查看详情








