简称:
山东颐养健康集团新泰良庄医院公司经营内科、外科、儿科、妇产科、口腔科、防疫科、检验科、放射科、B超室、心电图室、理疗科、供应科、预防保健科、全科医疗科、妇女保健科、小儿外科、儿童保健科、眼科、耳鼻喉科、皮肤科、传染科、结核病科、急诊医学科、麻醉科、医学检验科、医学影像科、中医科、中西医结合科、井口保健站。
-

20世纪90年代末以来,可切除性局部晚期直肠腺癌(LARC)的综合治疗已成为常规策略,成功延长了患者生存期。近年来,一刀切的治疗策略受到挑战,与此同时,对新辅助治疗与肿瘤长期预后相关性的认识提高,个体化治疗发挥着越来越重要的作用。过去十年来治疗方法迅速发展,使得临床II期(T3-T4, N0)和III期(Tany, N1-N2)直肠癌的治疗有了多种选择。当前的前瞻性试验聚焦研究疾病复发和远处转移的主要治疗策略,此外,直肠器官保留是一个有前景和越来越重要的研究重点。
辅助化疗
辅助化疗(ACT)仍然是指南推荐的LARC综合治疗中的一种方法,预期目标是根除微转移性疾病。然而,对所有新辅助放化疗和TME(直肠系膜全切除)术后的临床II期和III期直肠癌患者采用ACT,支持这一建议的数据仍有限,因此 常规应用ACT仍存在争议。
事实上,ACT用于LARC患者,很大程度上是根据结肠癌大型试验的获益外推的,这些试验评估了5-氟尿嘧啶(5-FU)和奥沙利铂在淋巴结阳性结肠癌中的作用。也有一些随机试验评估了ACT在直肠癌患者中的作用,然而,大多数试验都有显著局限性,例如放疗和化疗方案存在差异以及对预定治疗策略的依从性不佳。这些试验显示,与观察组相比,新辅助放化疗后接受ACT的患者,并未显示生存获益或无病生存期(DFS)的改善。
ADORE试验根据病理学将接受过新辅助放化疗的高危患者(ypT3-ypT4或ypN阳性)随机分配接受5-FU+亚叶酸钙或叶酸、氟尿嘧啶+奥沙利铂(FOLFOX)辅助治疗4个月。FOLFOX组的6年DFS得到改善(68% vs 57%),然而,这一获益仅在III期患者中明显,II期患者不明显。尽管DFS有所改善,但6年OS(总生存率)并无差异(78% vs 76%),提示 只有某些亚组患者可能受益于以奥沙利铂为基础的ACT辅助疗法。
进行放化疗和TME之后,是否应该对所有患者或特定患者给予ACT仍是一个争论话题。除此以外, 化疗的最佳持续时间也不清楚。常见的策略是,2个月的5-FU为基础的化疗加放疗,之后进行4个月的FOLFOX辅助化疗,即累计6个月疗程的化疗。这一疗程是基于MOSAIC试验的结果,即6个月的FOLFOX方案可作为淋巴结阳性结肠癌的治疗标准。近期的IDEA协作研究中,探讨了结肠癌较短时间辅助治疗的策略,可能在未来几年会影响直肠癌化疗的持续时间。
在许多直肠癌试验中,一个重要但经常被忽视的问题是 ACT的耐受性和依从性差。在EORTC 22921试验中,57%的患者没有接受或未完成预期的ACT疗程。其他研究报告,只有61%的患者接受了术后化疗。
新辅助化疗
理论上讲,新辅助 INCT(诱导化疗)具有许多优势,目前已被NCCN指南所接受。手术之前早期应用细胞毒化疗有可能消除肿瘤的隐匿性微转移。对化疗的反应也可以帮助定义预后良好或不良的患者组,并预测对放疗的反应。除了这些理论上的考虑,也有研究显示,INCT肿瘤缩小和降期的作用可增加pCR率,有可能扩大适合直肠器官保留的患者比例。
在放(化)疗后、手术前进行 巩固化疗(CCT)可能导致局部受损但同时也可能会改善患者生存,患者对细胞毒性化疗的敏感性增加,从而防止肿瘤复发并改善预后。与INCT相似,CCT也可增加cCR和pCR率,但与DFS和OS改善的直接相关性尚不确定。
OPRA试验直接比较了INCT和CCT,结果显示CCT组的三年直肠器官保留率更高(58%vs 43%;P = 0.01)。但是,INCT和CCT组的3年DFS和无转移生存率无差异,3年DFS率分别为78%和77%,3年远处无转移生存率分别为81%和83%。2019年发表的CAO/ARO/AIO-12试验比较了INCT与CCT,显示CCT组的pCR数值更高(25% vs 17%)。 在新辅助治疗中添加化疗是否会改善OS尚无定论,需要更长的随访时间;但很明显,pCR率增加了,而且可为相当多的LARC患者提供器官保留的可能性。
新辅助放射治疗
早期的随机试验显示出术后放化疗对OS、DFS和局部控制的益处,随后一项德国试验奠定了50.4Gy(25-28分割)术前放化疗可用于LARC。尽管高质量的直肠MRI已得到广泛应用,但仍有一些患者可能会过度分期从而接受了不必要的新辅助放化疗。ESMO指南推荐早期风险和中等风险的直肠癌患者最好仅进行直肠切除来治疗,避免骨盆放疗的毒性。
最佳放疗方案仍有很多争论。尽管长程CRT是常用策略,但 术前短程放疗(SRT)也是一种有效的替代方法,无需同时进行化疗。采用非最佳直肠手术(即未采用TME)的一项研究中,SRT改善了肿瘤学结局,后来在TME手术的随机试验中也得到证实,这项开创性的荷兰试验显示,与单纯手术相比,加上SRT的局部复发风险降低了50%;两组间的OS无明显差异。
一项荟萃分析比较了SRT和CRT治疗II期和III期直肠癌的疗效,5年DFS或OS无差异,但相比SRT组,CRT组的局部复发率降低。从现有证据看来,尽管首选的新辅助放疗方法尚不完全清楚,但与CRT相比,SRT成本更低,对患者更友好,并且3级和4级急性毒性发生率较低,因此可以提高依从性。
外科手术的时机
即使新辅助治疗取得较大进展,但要想治愈不可避免需要手术切除。不完整的TME将导致直肠系膜组织残留,存在潜在疾病,从而导致盆腔局部复发。关于手术时机, TME通常被推荐在SRT的1周内或放化疗后6-8周内进行。GRECCAR6试验报道,与7周间隔相比,放化疗后11周间隔与更高的术后并发症相关。但其他大型研究没有显示出时间间隔与手术并发症的关系,因此,延长时间间隔也许是可以接受的。
参考文献:
CA Cancer J Clin. 2021 Feb 16. doi: 10.3322/caac.21661.
京东健康互联网医院医学中心
作者:毛息花,肯塔基大学公共卫生硕士。主要研究方向为癌症流行病学与慢性病流行病学。
-

乳腺癌的风险因素有些可改变,有些不可改变。其中许多风险因素,如体重、锻炼和饮酒等,都属于可改变的生活方式危险因素,是适用于所有人包括乳腺癌高危人群可采取的预防措施。另一方面,对于乳腺癌高危人群来说,如果乳腺癌风险主要是由不可改变的风险因素驱动的,比如遗传家族史、乳腺密度高或良性乳腺疾病史,除了改变生活方式外,还需要考虑其他预防性治疗措施(如预防性手术),以降低他们的乳腺癌风险。
乳腺癌高危人群的一般建议
有或没有遗传易感性的女性
乳腺癌高危女性可分为两个亚组,有遗传倾向的女性和没有遗传倾向的女性。在这两类群体中,对乳腺癌风险的认知、心理影响、干预措施接受程度都不相同,因此必须采取 个体化预防策略。
多学科管理模式
对高危女性的干预措施很多都程度较大,而且是不可逆转的,例如,减少乳腺癌风险的预防性手术。因此,需要一个多学科小组进行管理,包括临床遗传学家、放射学家、心理学家、专业护士、乳腺外科医生、妇科医生和整形外科医生等。
生活方式改变
乳腺癌高危女性很多会选择预防性干预措施,但这些措施不能替代生活方式改变,即使采取了主要的预防性干预措施,乳腺癌的一些残余风险仍然存在。应在随访期、术后复诊时,与患者讨论生活方式改变的重要性。
药物预防措施
他莫昔芬等选择性雌激素受体调节剂(SERMs)和芳香化酶抑制剂(AIs)是乳腺癌内分泌治疗的主要药物。这两类药物对乳腺癌预防性治疗都有一定的作用。纳入3000多名参与者的9项III期试验的强有力证据显示, SERMs可使乳腺癌发病率降低约38%。
两项大型III期试验,IBIS-II和NCIC-MAP.3分别评估了阿那曲唑和依西美坦作为乳腺癌预防性治疗的效果,结果显示, AIs可降低至少50%的乳腺癌发病率,不过,这些益处仅限于预防ER阳性乳腺癌。主要的指南,如英国NICE指南、美国临床肿瘤学会(ASCO)指南、NCCN指南等,都建议医生与乳腺癌高危女性共同讨论预防性治疗策略。
长期获益
IBIS-I试验的长期随访结果(中位16年)值得关注,结果显示, 他莫昔芬在治疗后可持续降低乳腺癌的发病风险,有益作用在0-10年和10年后相似。这种较长的治疗后获益对预防性治疗策略有重要意义,而且副作用一般仅限于积极治疗期间。
有高危病变的女性获益更大
NSABP-P1试验显示,与试验中的总人群相比, 他莫昔芬对有非典型性增生女性的预防作用更大(乳腺癌风险降低:86% vs 49%)。在IBIS-II试验中,与无良性乳腺疾病的女性相比,预防性使用阿那曲唑可使有小叶原位癌(LCIS)、非典型性增生、乳腺增生的女性获得更大的益处。然而,在NCIC-MAP.3试验中,患有LCIS或非典型性增生的女性使用依西美坦获得的益处,与不伴有这些疾病的女性没有显著差异,不过该试验的中位随访时间更短,导致亚组分析的事件更少。 预防性治疗措施对有癌前病变/良性乳腺疾病的女性有更大的作用,可能也与他莫昔芬有长期持续性疗效有关。对AIs试验进行更长时间的随访将有助于探索这方面的问题。
对死亡率和肿瘤亚型的影响
没有一项乳腺癌预防性治疗试验是以乳腺癌事件或全因死亡率为终点设计的,因此,对死亡率的影响,无法得出有意义的结论。这些试验中发生的乳腺癌数量很少;由于乳腺癌存活率较高,乳腺癌死亡人数更少。此外,乳腺癌事件发生后的随访时间也不够长,如随访时间最长的IBIS-I试验的随访时间只有8年左右。对于ER阳性乳腺癌,需要更长的随访时间才能看到有意义的生存差异。
SERMs试验中观察到ER阴性肿瘤略多(160 vs 131)。目前,在AIs的试验中没有观察到这种差异性结果。 在不同肿瘤分期、不同淋巴结状态和不同肿瘤大小的亚组中,没有观察到他莫昔芬的疗效有显著差异。
研究显示在 预防ER阴性肿瘤方面缺乏益处,或此类肿瘤的发生率更高,应是BRCA1突变携带者使用他莫昔芬作为预防治疗的重要关注点,因为在这些女性中发生的乳腺癌,几乎有三分之二是ER阴性肿瘤。在BRCA2突变携带者中,这种担忧要更少。NSABP-P1试验的数据基于极少量的事件,显示他莫昔芬的获益似乎仅限于BRCA2携带者,BRCA1携带者缺乏获益。
手术预防 vs 药物预防
手术预防和药物预防的重要区别在于风险降低的程度和可逆性/不可逆性,药物预防可以灵活进行,在出现副作用时可以停止,但手术干预是不可逆的。
乳腺癌高危女性群体由2个亚组组成:已知有基因突变的女性和没有高危突变的女性。前一类人的高危状态往往在更早的时候就被发现,终身风险估计往往比后一组高得多。在监测一段时间后, 在适当的年龄进行手术降低风险往往是高危基因突变携带者的首选干预措施。然而,这段监测期提供了一个讨论和实施药物预防性治疗的机会。年轻的BRCA1突变携带者预防性使用SERMs仍存在顾虑,然而,这种顾虑不应妨碍对其他突变携带者进行个性化预防。
预防性双侧乳腺切除术(BRRM)对没有突变的高危女性的益处尚未得到证实,对侧降低风险的乳房切除术(CRRM)也未被证实能为这些高危女性带来风险降低或生存的益处。许多这样的女性在40多岁时被归入高危类别,可能接近绝经年龄,这就增加了预防性治疗的选择,包括在绝经后不久开始进行更有效的AIs预防性治疗;也可以根据对副作用的耐受性/个人偏好来选择预防措施。因此, 对于没有已知基因突变的高危女性,药物性预防可以作为预防性干预的首选。
参考文献:
Best Pract Res Clin Obstet Gynaecol. 2020; 65:18-31.京东健康互联网医院医学中心
作者:卢秀玲,毕业自北京大学公共卫生学院,曾在某知名医学网站担任医学总编辑,负责过肿瘤、心血管、内分泌等多个频道的内容产出。
-

根据世界卫生组织报告,2018年有210万例新发肺癌病例,其中土耳其、日本、中国、美国和英国的发病率最高。肺癌是一组异质性肿瘤,分为非小细胞肺癌(NSCLC)和小细胞肺癌(SCLC)。包括50多种不同的组织学亚型,例如,NSCLC又分为腺癌、鳞状细胞癌和大细胞癌。
近年来,肺癌治疗取得了相当大的进展,最初仅限于细胞毒化疗。化疗药物阻断细胞周期,攻击快速分裂的细胞。这种传统的治疗方法特异性较低,既会攻击正常细胞,也会攻击癌细胞,导致显著的副作用。癌症治疗的最新进展包括靶向治疗,这种药物可以阻断仅在肿瘤细胞中过度表达或过度活跃的特定分子。靶向治疗大致有三种类型:单克隆抗体、小分子抑制剂和免疫毒素。
肺癌治疗的突破主要体现在患者5年生存率的提高上,从20世纪70年代早期的10.7%上升至21世纪10年代的19.8%。然而,仍然存在一些挑战,如发现新的驱动基因改变,了解耐药机制,发现新疗法的疗效预测因子。NSCLC约占所有肺癌病例的85%,近年来晚期肺癌的治疗经历了从细胞毒性治疗到靶向治疗的转变,下文将重点关注NSCLC的治疗新靶点。
抗EGFR药物
表皮生长因子受体(EGFR)基因是NSCLC的主要驱动基因之一。2016年的一项荟萃分析发现,约32.3%的NSCLC肿瘤存在EGFR基因突变。这种突变在女性中(比男性高19.7%)、亚洲人(比北美人群高52%)、非吸烟者(比过去或者当前吸烟者高27.8%)和腺癌患者中(比其他组织类型高26.3%)更为常见。
抗EGFR治疗包括酪氨酸激酶抑制剂(TKI),是结合EGFR受体的靶向药物。第一代药物以可逆的方式与EGFR的ATP位点结合并抑制磷酸化,阻断EGFR相关的信号通路。第二代TKI通过引起EGFR的催化结构域的共价修饰,不可逆地阻断了该蛋白的酪氨酸激酶活性。第一代TKI包括厄洛替尼、吉非替尼和埃克替尼;第二代TKI包括阿法替尼和达克替尼。各种III期临床试验均显示出,晚期NSCLC中第一代和第二代TKI相比铂类化疗的益处。
第一代和第二代TKI的疗效取决于EGFR所携带的突变。大约70%的EGFR突变肿瘤对TKI有临床反应;剩下的30%对TKI药物一开始就耐药(称为原发耐药),对TKI治疗没有反应,与EGFR外显子20复制或其他突变有关,如PTEN和PIK3CA。尽管有良好的结果,第一代和第二代TKI有相当大的毒性。这些药物可能引起诸如口腔炎、腹泻、皮疹和甲沟炎等副作用,约40%的人群需要降低剂量。
靶向T790M的药物
为克服T790M导致的耐药,奥西替尼、美雷替尼和rociletinib等第三代TKI药物应运而生。这些药物不可逆地与T790M突变的EGFR蛋白高效结合,有效抑制癌症生长,第三代TKI的毒副作用更少。III期AURA研究发现,与NSCLC的标准化疗相比,奥西替尼的PFS增加了5.7个月,疾病控制率(DCR)增加了19%。FLAVUR 的 III期研究比较了奥西替尼和第一代TKI,发现PFS有所增加,从10.2个月延长到18.9个月。
ALK抑制剂
在NSCLC患者中,间变性淋巴瘤激酶(ALK)基因突变也是是药物治疗的常见靶点,约有5%的患者存在这种突变。克唑替尼是一种ALK抑制剂,在一项开放标签的3期临床试验中,针对ALK阳性晚期NSCLC的一线治疗,对克唑替尼与标准化疗的疗效进行了比较。结果显示,与化疗组相比,克唑替尼组的PFS明显更长(10.9个月vs. 7.0个月),然而,中位总生存期却没有显示出显著优势。克唑替尼组有恶心、疲劳、呕吐、食欲减退等不良反应。III期PROFILE 1014试验,也比较了克唑替尼与化疗作为ALK阳性NSCLC患者的一线治疗方案的疗效。克唑替尼每天两次,每次250mg;化疗组给予培美曲塞500 mg/m2 +顺铂75/m2或卡铂静脉注射,每3周一次,最多6个周期。结果显示,克唑替尼组的中位总生存期尚未达到,而常规化疗组的中位总生存期为47.5个月。
阿来替尼是一种高选择性ALK抑制剂。在一项随机、开放标签的3期临床试验中,研究者比较了阿来替尼(600mg,每日2次)和克唑替尼(250mg,每日2次)对ALK阳性NSCLC患者的疗效。结果显示阿来替尼组的PFS率较高(68.4% vs. 48.7%)。与克唑替尼相比,阿来替尼组的3级或5级不良事件更少(41% vs 50%)。
一项随机III期试验招募了303名以前未接受过化疗的患者,接受阿来替尼(600mg,每日两次)或克唑替尼(250mg,每日两次)治疗。在中位随访17.6个月(克唑替尼)和18.6个月(阿来替尼)期间,阿来替尼组和克唑替尼组疾病进展发生率分别为41%和68%。在阿来替尼组中有82.9%的患者有缓解,克唑替尼为75.5%。阿来替尼组3 - 5级不良事件发生率较低(41 vs 50%)。
c-MET抑制剂
c-MET蛋白是NSCLC进展的另一个关键因素,使其成为新的希望靶点。靶向c-MET激活机制的药物是治疗NSCLC的重要手段,这些药物包括MET酪氨酸激酶活性抑制剂(克唑替尼,特泊替尼,卡马替尼),针对MET(奥那妥组单抗)或HGF (利妥木单抗)的单克隆抗体。
AcSe II期试验发现,克唑替尼用于MET突变患者的ORR为36%,MET扩增患者的ORR为32%。METROS II期试验发现,接受克唑替尼治疗的MET突变或扩增患者的中位ORR为27%,PFS为4.4个月。
对卡马替尼的试验显示了更有希望的结果。卡马替尼主要靶向扩增和第14外显子突变的MET。GEOMETRY Mono-1试验研究了卡马替尼在晚期NSCLC中的疗效,结果显示ORR为71.4%,缓解持续时间为8.41个月。该研究还发现,与之前治疗的患者相比,既往未治疗过的患者PFS高了近4个月。
在对MET扩增和EGFR突变患者进行分析的II期JO28638试验中,与厄洛替尼相比,奥那妥珠单抗的ORR为68.9%,PFS为8.5个月。另一项对奥那妥珠单抗+贝伐珠单抗+培美曲塞进行的研究发现,加用奥那妥珠单抗并不能带来益处,只会增加不良反应的发生率,如外周水肿和血栓栓塞。抗HGF抗体利妥木单抗的研究中,显示DCR为60%,PFS为2.6个月。
参考文献:
J Clin Med. 2020;9(11): 3543.京东健康互联网医院医学中心
作者:卢秀玲,毕业自北京大学公共卫生学院,曾在某知名医学网站担任医学总编辑,负责过肿瘤、心血管、内分泌等多个频道的内容产出。
-

过去40年来,早发性结直肠癌(缩写为EOCRC;诊断时年龄<50岁)的发病率一直在上升,预计到2030年将增加超过140%。研究提示,已知的癌症危险因素与EOCRC有关,如饮食、久坐、吸烟和饮酒等。普遍认为,EOCRC从病理、流行病学、解剖学、代谢和生物学上均与晚发结直肠癌不同(LOCRC;诊断时年龄>50岁),因此,对EOCRC的调查、评估和管理不同于LOCRC。一些已知和未知但可疑的风险因素,可能解释了年轻人中结直肠癌发病率增加的原因。行为因素(如饮食、压力和锻炼)经历了代际转变,包括饮食西方化(热量高、营养少)、缺乏体育锻炼,均对结肠健康不利。
肥胖
毫无疑问,全球肥胖人数正在增加,到2030年,全球预计将有21.6亿成年人超重,11.2亿人肥胖。许多研究都探讨了肥胖与EOCRC的相关性,一个合理的假设是,EOCRC发病率的升高是人群平均BMI更高的结果。由于癌变过程长达十年,进一步的假设是,20多到40多岁诊断的癌症,可能是成年之前肥胖的后果。然而,将婴儿肥胖或母亲肥胖与EOCRC联系起来的研究尚未发表。
值得注意的是,尽管肥胖与结肠癌相关,但有关肥胖导致直肠癌的证据较弱。这一发现很重要,因为观察到的EOCRC增加,很大程度上是由直肠癌发病率增加引起的。此外,非肥胖者和肥胖者都会发生EOCRC。这些发现都指向一个观点,即还有全球肥胖流行之外的因素导致了EOCRC的增加。更复杂的是,有证据表明,儿童时期限制热量会增加以后发生结直肠癌的风险。
压力
研究显示,压力不仅会增加本人直肠癌的发生风险,怀孕期间有压力还会增加后代结直肠癌的风险。这个假设的可信度较强,主要理由是:第一,过去40年里,全球性压力增加与EOCRC的发病率增加同步;第二,睡眠减少会导致压力、肥胖和结直肠癌,反之亦然;第三,肥胖与EOCRC有关,而产前压力与后代肥胖有关;第四,社会心理压力增加了糖尿病的风险,而糖尿病与EOCRC有关;第五,压力会导致体力活动减少和饮食习惯恶化;第六,炎症环境、先天免疫、免疫细胞功能和微生物群在压力下会受到损害,而免疫力下降会增加结直肠癌的风险。压力不仅影响本人,在其后代中也会引起遗传、表观遗传和微生物群的变化,这种代际转移,包括异常DNA甲基化,也与结直肠癌有关。
膳食方式
大量文献一致表明,采用富含红肉、高饱和脂肪、低纤维的西方饮食对结肠会产生不利影响,而更健康的饮食模式,如地中海饮食,则能促进结肠健康。西方饮食也会导致肠道菌群失调和炎症,越来越多的儿童吃高精制碳水化合物,添加糖、脂肪和动物源蛋白的饮食。西方饮食模式尤其会增加远端结肠和直肠癌的风险,而EOCRC往往也多发生在远端结肠或直肠。
西方饮食模式也被证明与KRAS野生型、BRAF野生型、CpG岛甲基化物表型(CIMP)阴性或低水平以及MSS肿瘤相关。大量EOCRC患者往往是KRAS+、BRAF+ 、CIMP低和MSS肿瘤,因此,将饮食模式与EOCRC分子特征(即EOCRC亚组人群)关联起来,将促进对EOCRC与膳食相关性的进一步研究。
也存在反对将西方饮食与EOCRC联系起来的观点,主要是从流行病学数据出发,即在西方饮食为主的地区(如美国和加拿大)和传统饮食为地中海饮食的地区(如埃及),EOCRC都在增加。然而,应该考虑到,全球食物供应越来越趋向于同质化,传统饮食习惯为地中海饮食的国家,已逐渐采用西方化饮食。
红肉和加工肉
红肉和加工肉类在结直肠癌中的作用已被认可,主要基于流行病学研究的证据,特别是在西方化饮食的人群中。自20世纪60年代以来,全球人群以及儿童中,红肉和加工肉的摄入在增加;研究预测,红肉或加工肉类与EOCRC的因果关系将会被未来的研究所支持。
抗生素
抗生素滥用是一个严重的公共卫生问题。除了儿童滥用抗生素问题外,孕期时抗生素间接暴露,也可对婴儿出生后的微生物群产生持续影响。早期抗生素过度使用与包括肥胖在内的多种健康疾病相关。流行病学研究支持抗生素与结直肠癌之间的相关性。抗生素会影响结肠健康以及增加结直肠癌发生风险的机制在于,短期反复或长期暴露会发生抗生素耐药,并改变肠道菌群,导致促炎症和促致癌后果。多个研究一致表明,婴儿期使用抗生素会增加儿童肥胖的风险。
动物模型支持重度使用抗生素导致胃肠道癌症的观点,但研究结果并不一致。甚至一些研究表明抗生素可以预防结直肠癌,这可能是因为特定微生物(如梭杆菌)会促使结直肠癌的发生。不同研究的结果不一致,并不让人惊讶,这也强调了研究需要仔细控制变量,进行科学严谨的设计,考虑到“坏”细菌与“好”细菌,抗生素的类型和剂量等因素。值得注意的是,其他靶向胃肠道的药物,如质子泵抑制剂,与肠道生物失调有关,也可能影响EOCRC的发生。
食物添加剂
过去40年来,农业变化导致了全球和区域性食品质量和品种的重大变化,即能量密集型食物的消费增加(导致肥胖)和营养成分的下降,这些变化导致的健康后果才刚刚显现。此外,一些添加剂是致癌的。食品中包含各种各样的成分,从惰性化学物质,到已知致癌物或致癌前物质,如加工肉类中的硝酸盐和亚硝酸盐。通过饮用水暴露于硝酸盐与结直肠癌有关,摄入含亚硝酸盐的加工肉类与结直肠癌风险增加也相关。
参考文献:
Nat Rev Gastroenterol Hepatol. 2020; 17(6):352-364.
京东健康互联网医院医学中心
作者:李延龙,北京协和医学院硕士,专业方向为慢性病的预防与控制。以第一作者或共同作者在国内外期刊发表论文10余篇。
-
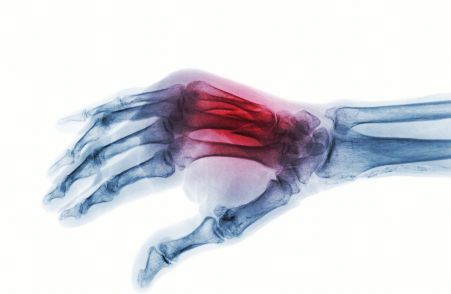
于某,男,42 岁,辽宁海城人事,X 线号 10112640,工人,工作中不慎铁器砸伤,右手拇指疼痛、肿胀、功能障碍两天来就诊。
查体:患者右手拇指近节肿痛、畸形、功能障碍、可触及骨擦感,局部压痛及轴向压痛(+)。
X 线 :右手拇指近节指骨粉碎骨折
诊断:右手拇指近节指骨粉碎骨折
治疗 手法复位,术者一手握其大鱼际,令一手拇示指握其断端,牵引,捺正手法后、触摸掌侧、背侧、尺桡侧第 1 近节指骨生理结构回复,手握绷带卷屈指位胶布牵引固定,外敷绷带加固。复查 X 线片号 10112736,示解剖复位。
-


很多人吃饭的时候特别谨慎,看着主食也不敢吃,唯恐自己胖上几斤。不吃主食也不行,不但减肥会更加困难,也会影响到身体健康。于是有些网友就问,有没有吃了不会胖的主食?

在我们父母或者是爷爷那一代,他们吃到的主食与现在我们吃的主食有着很大的差别。那时候的主食不是白面馒头,也不是白米饭,而是粗杂粮做成的主食。

粗杂粮的加工度比较低,能够保留更多的膳食纤维和B族维生素,对于减肥也有着很好的帮助。想要减肥,就要选择加工度低的粗杂粮。
粗杂粮的种类比较多,而在这些粗杂粮中饱腹感更强一点的就是燕麦。

虽然燕麦所含有的热量并不比大米低多少,但是燕麦的消化吸收速度比较慢,饱腹感特别强,即使少吃点也不会有饥饿感。

燕麦中所含有的B族维生素也比较多,而B族维生素参与人体能量代谢,足量的B族维生素能够让减肥起到事半功倍的效果。更何况燕麦的价格也比较便宜,把燕麦作为主食来吃,减肥也就变得更简单。
展开更多
展开更多














