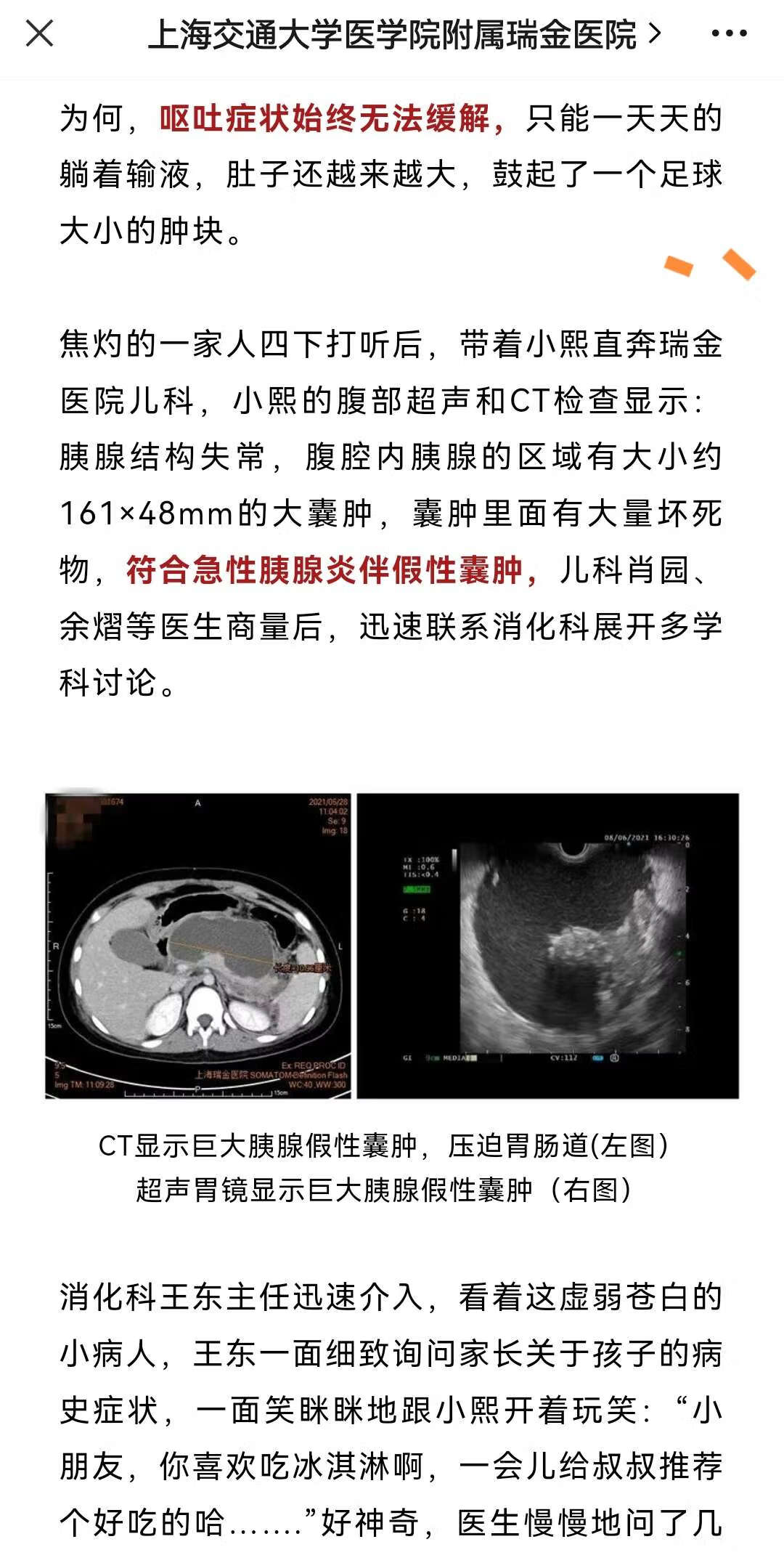
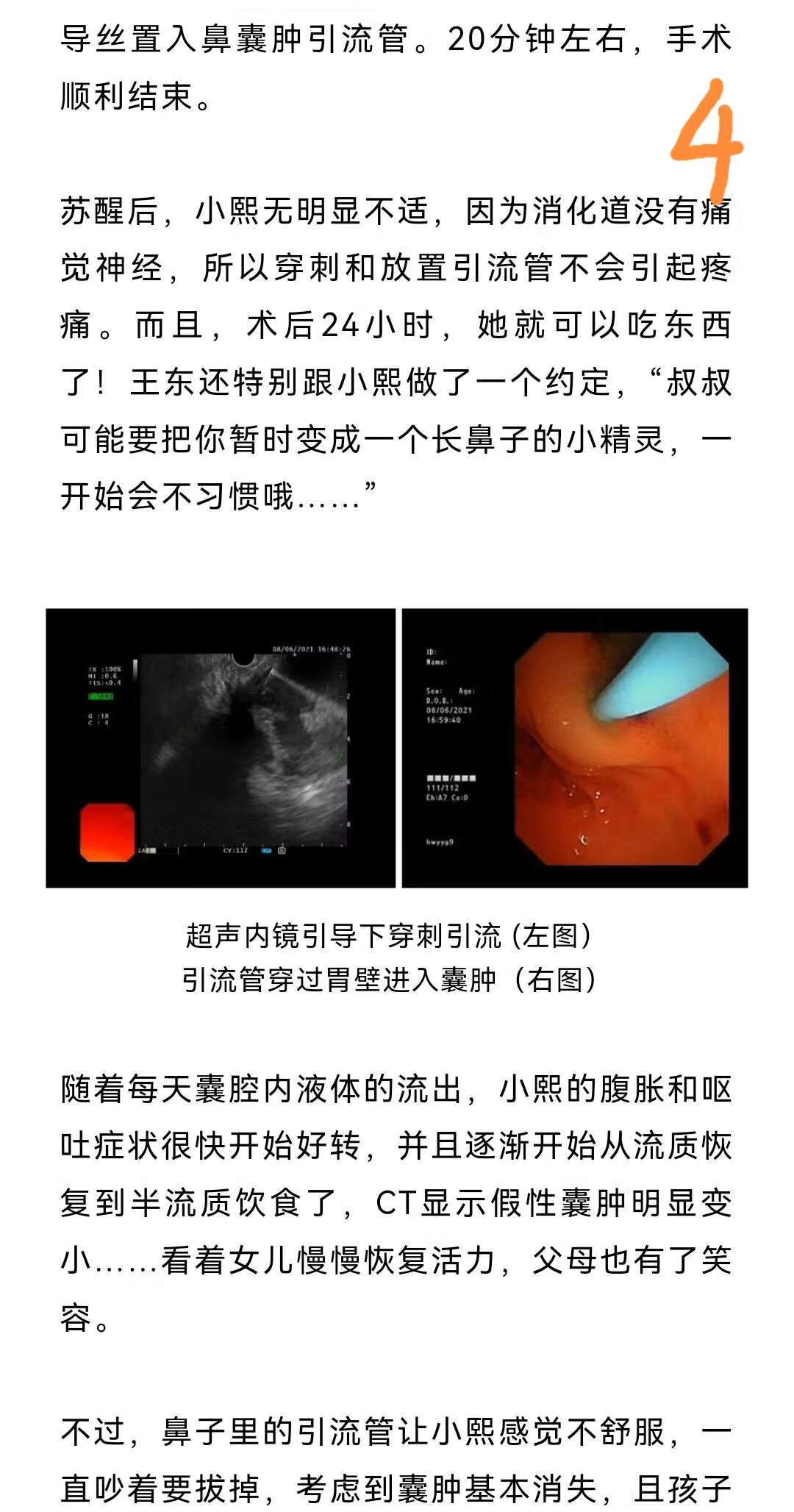
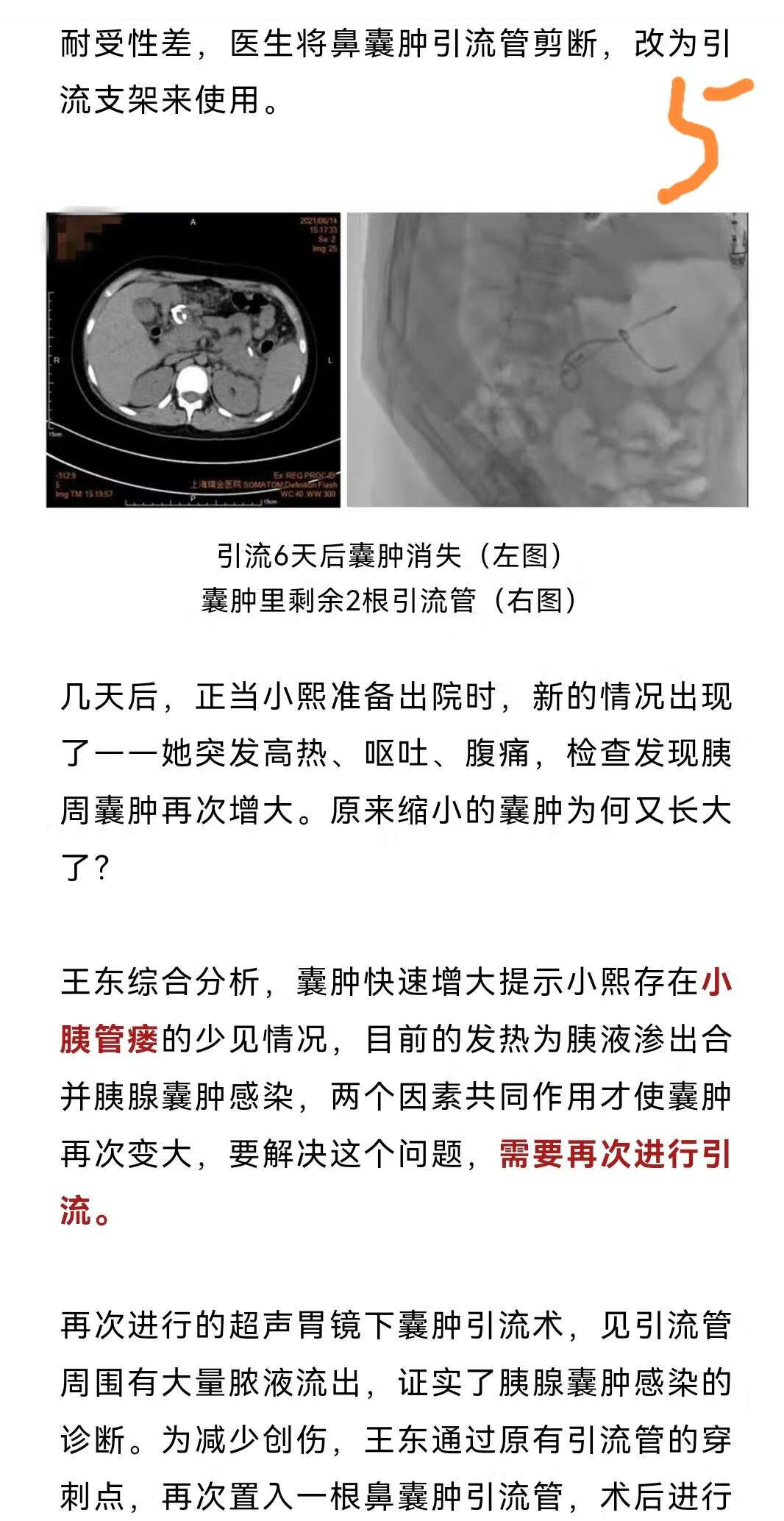
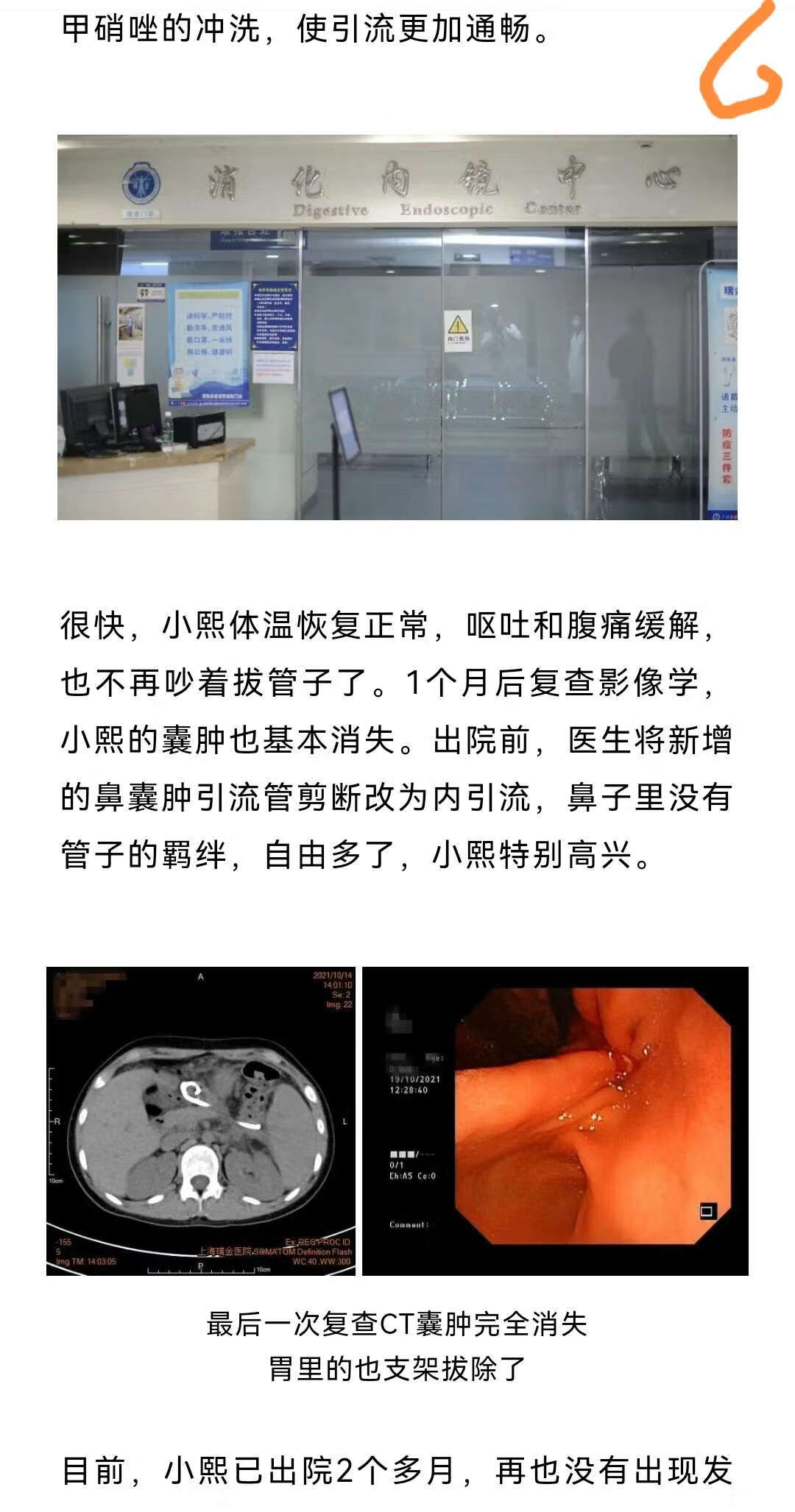
胰腺囊肿手术的切口大小因具体情况而异。一般来说,胰腺囊肿手术的切口不会很大。胰腺囊肿手术有时候可以进行微创手术治疗,切口较小。但实际采用的手术方式,需要根据囊肿的大小、位置以及患者的身体状况等进行综合评估。
在进行胰腺囊肿手术后,患者需要注意休息和康复,避免剧烈运动和过度劳累,同时需要定期进行复查和监测,确保手术效果良好。因此,胰腺囊肿手术的切口大小受手术方案影响,具体手术方案应遵循医生的建议,患者也需要在医生的指导下做好术后护理。
胰腺囊肿患者在饮食上,需注意补充优质蛋白、多吃新鲜的蔬菜和水果、少吃辛辣刺激食物以及油腻食物。
1.补充优质蛋白:如鸡蛋、牛奶、瘦肉、大豆等食物要适量摄入,以补充机体修复受损组织的需要。
2.多吃新鲜的蔬菜和水果:它们含有丰富的维生素C,有助于提高机体的免疫功能。
3.少吃辛辣刺激食物和油腻食物:辛辣刺激性食物会刺激胰腺分泌,加重病情,包括辣椒、洋葱等。油腻食物如肥肉、油炸食品等可能会加重胃肠负担,影响胰腺分泌胰液,导致病情加重。
胰腺囊肿患者要遵循清淡易消化的饮食原则,减少刺激性和油腻食物的摄入,同时保持良好的饮食习惯,不暴饮暴食。如果出现任何不适症状,建议及时就医。

最近我收住了一位特殊的患者,她来医院告诉我说是胰腺癌术后,肝转移 1 年半了,引起了我的怀疑,很少有胰腺癌晚期患者能存活超过 1 年的,所以我仔细翻看她的手术记录,才知道原来是胰腺神经内分泌肿瘤,可是患者本人、家属及很多不了解的医生都认为她是胰腺癌,特别是发现肝转移后,惶惶不可终日,世界末日到了,结果过了 1 年半了,依然还健在,只是精神比较压抑。
在这里我要说的是,胰腺内分泌肿瘤完全不同于胰腺癌,是起源于胰腺神经内分泌细胞的,恶性程度相对较低,且发展速度较慢的肿瘤。其生存期明显长于胰腺癌, 即使是伴有肝转移的胰腺内分泌肿瘤的中位生存期也可达 48 个月, 5 年生存率近 40%。而胰腺癌,众所周知,是名符其实的癌中之王,5 年生存率仅为 5-10%,晚期胰腺癌的中位生存时间仅有 3~6 个月。
首先我给大家简单介绍一下胰腺的基本知识,胰腺是我们人体最重要的消化器官,主要由胰腺腺泡组成,①分泌胰液(胰酶)到十二指肠内,帮助人体消化吸收食物。正常人胰腺每天约分泌 1 升胰液,这是外分泌功能;②胰腺中还存在一种特殊的结构,“胰岛”,主要分布在胰腺尾和体,可以分必胰岛素和高血糖素,这两种激素共同作用调节血糖,这是内分泌功能。当胰岛 B 细胞胞功能受损、胰岛素分沁不足,人体血糖升高,从而引发糖尿病。
神经内分泌瘤可分为功能性(约占 20%)和无功能性(约占 80%)两大类。所谓功能性就是指肿瘤细胞能否分泌相应的激素,并引起激素相关的临床症状。例如胰腺神经内分泌瘤中的胰岛素瘤分泌胰岛素可以导致低血糖症状,胰高血糖瘤又可以分泌胰高血糖素引起糖尿病等。无功能性神经内分泌肿瘤不分泌激素,临床上主要表现为肿瘤占位引起的各种症状如吞咽困难、腹痛、腹胀、腹部肿块、黄疸或黑便等。
对于神经内分泌肿瘤的最终确诊还需要病理学的诊断,就是我们常说的通过手术或者穿刺取下活体组织来“化验”,看里面的具体成分。当病理科医生发给你报告的时候,最重要的是看两件事情,第一个就是病理科医生对这个肿瘤分化程度的描述,它会告诉你分化好还是分化差,分化好的肿瘤相对预后好,分化差的相对要差;第二个是看报告里的 2 个指标: Ki-67 和细胞核分裂像。这是神经内分必肿瘤分级最重要的参考指标示,分级越低肿瘤的预后越好,分级越高恶性程度越差同时也决定不同的治疗方式。
胰腺神经内分泌肿瘤的特异性肿瘤标志物主要为 CgA(嗜铬粒蛋白 A),NSE(神经元特异性烯醇化酶),合并 CA199, CEA 升高并不多见。CA199 是胰腺癌的相对特异的指标,临床中可以见到很多胰腺癌晚期的患者 CA199 可以>1000umol/L。
胰腺神经内分泌肿瘤的常用检查,临床上我们常用的是①经腹超声和超声造影检查,主要是用于腹部神经内分泌肿瘤的初筛,超声造影可以了解肿的血供特点,尤其是超声引导下可以进行肿瘤的穿刺活检;②CT 和 MR:是胰腺神经内分泌肿瘤患者最常做的检查,可以对肿瘤进行定位。③PET-CT:目前对于神经内分泌脚瘤病人,有条件的医院会做两种 PET-CT 扫描,一种是用 68 镓同位素标记的生长抑素作为示踪剤(68Ga-SRS-PET-CT ),另外一种 PET-CT 扫是使用常规的 18F 同位素标记的葡萄糖作为示踪剂(18F-FDG-PET-CT )。
对于胰腺神经内分泌肿瘤的治疗,如果是早期的话,经过手术后的长期生存率可达到 100%,即使晚期的胰腺神经内分泌瘤经过内科相关药物治疗,很多患者的 5 年生存率也能达到 25-40%。
所以面对胰腺神经内分泌瘤时,不要过于绝望,如能早期发现,它在临床上还是一种可治愈的肿瘤。很多人都认为“苹果手机”教父乔布斯是死于胰腺癌,其实他也是神经内分泌肿瘤患者,所以他患病后生存期才比较长,活了 8 年之久。
总之,早期诊断率的提高, 积极的根治性切除肿瘤, 广泛开展的药物治疗临床试验等综合治疗措施,胰腺神经内分泌肿瘤预后是令人满意的。

亲爱的患者朋友们大家好,很高兴我们又见面了。胰腺肿瘤今年来发病率有逐年增加的趋势,目前临床上远期治疗并没有实质性突破。之前的话题中,我们一起学习了胰腺肿瘤的常见病因,临床表现,诊断方法,和治疗原则等等。今天我们一起讨论一下,胰腺肿瘤的治疗方法有哪些。
一般来说,依据胰腺肿瘤部位不同手术治疗方式和治疗原则,效果等均有所差异。可分为以下几种方法:
- 胰头部肿瘤。这是胰腺肿瘤最常见的情况,胰头部恶性肿瘤往往会压迫到胆管和胰管,造成胆汁和胰液的排泄不畅,出现梗阻性黄疸症状。这种情况若胰头肿瘤没有侵犯腹主动脉,往往可行胰十二指肠切除,同时行周围淋巴结清扫术,手术创伤非常大,术后近期并发症较多,术后预后总体欠佳。目前国内少数大型医疗中心开展了腹腔镜下胰十二指肠切除术,手术时间没有明显延长,但手术创伤明显减小,患者术后恢复较快,术后的远期疗效仍需要观察评估。一旦肿瘤侵犯到腹主动脉和门静脉,那往往手术是无法切除的,仅可行姑息治疗。
- 胰体尾部肿瘤。肿瘤位于胰体尾部若没有侵犯脾动脉和脾静脉手术切除可只切除胰腺体部和尾部,若肿瘤侵犯到脾脏血管往往需要切联合脾脏一起切除。
以上就是今天的内容,大家若是还有疑问,欢迎关注我,可以给我留言,方便您随时咨询。
胰腺出了问题,很多人是急性,还有一部分人是慢性,最后引发癌症。那我们首先先了解一下,胰腺炎症是什么。
急性胰腺炎是指胰腺消化酶被激活,面对自身及周围脏器产生消化作用而引起的验证或疾病。慢性胰腺炎是指由于各种不同疾病造成的胰腺组织和功能的持续性损害,最终导致胰腺内、外分泌功能永久性丧失。
 那得了胰腺炎,会有什么症状呢?
那得了胰腺炎,会有什么症状呢?
急性胰腺炎:上腹部剧痛,可像左背部放射,伴发热,恶心,呕吐,可发生黄疸,严重患者可出现血压下降或休克。
慢性胰腺炎:临床表现轻重不一,可无症状或有轻度消化不良,中度以上可出现上腹痛,腹胀,恶心,呕吐,黄疸,腹泻,消瘦等症状。
所以如果你出现了以上的症状,那就要多注意日常的生活习惯的饮食的调理了。
 如果被确诊为胰腺炎,那么在辅助药物治疗和手术治疗的同时 ,也要注意饮食的过度,减轻我们的疼痛不适。可以给自己的饮食制定周期,然后慢慢适应坚持:
如果被确诊为胰腺炎,那么在辅助药物治疗和手术治疗的同时 ,也要注意饮食的过度,减轻我们的疼痛不适。可以给自己的饮食制定周期,然后慢慢适应坚持:
1. 急性期禁食,行胃肠减压,给予肠外营养,病情基本稳定后行膳食过度
2. 缓解期(表现为腹痛明显减轻,肠鸣音恢复,血淀粉酶降至正常)
A. 在不停止胃肠外营养的同时,给予少量无脂无蛋白的清流试餐,150ml如米汤,稀藕粉,果汁,菜水,试餐2-3天
B. 无脂无蛋白全流:稠米汤,稀藕粉,果汁,菜水试餐2-3天
C. 无脂低蛋白厚流:烂米粥,米糊,稠藕粉,菜泥粥,清汤面片,蒸鸡蛋白等,每次100g清汤龙须面
D. 无脂低蛋白半流食
E. 低脂低蛋白软食
F. 低脂软食
3. 食物选择 忌用肉汤类食物,忌用肥肉,动物油,油炸食品等脂肪多的食物,忌用辛辣,刺激性食物,忌用肥肉,动物油,油炸食品等脂肪多的食物,忌用辛辣,刺激性食物,禁酒。
4. 烹饪方法要轻淡少油,易消化,无刺激,少量多餐。
好了,以上就是要和你分享的全部内容了,也欢迎你随时和我交流。祝你身体健康~
门诊经常遇到患者找我,一脸急色,拿着体检报告,查体超声发现胰腺囊肿,该怎么办?
其实胰腺囊肿是常见的胰腺疾病,大多数是查体时偶然被发现的。胰腺囊肿一般起病隐匿、发病率不高、症状不典型,近年来随着 CT 和磁共振成像检查技术的发展,胰腺囊肿疾病的检出率不断升高。胰腺囊肿病因不清楚,但发现随着年龄的增长发病率升高,国外尸体解剖研究发现,70 岁老人有 70%有胰腺囊肿,80 岁老人有 80%有胰腺囊肿,所以,胰腺囊肿就像消化道息肉一样,是机体老化的表现,除非出现下面的情况,一般不用手术,随访观察,每年定期复查就可以。
下面这个病例是随诊复查过程中,发现肿瘤性质改变,进行手术的病例:
- 中老年女性,慢性病程,主因体检发现胰腺囊肿 2 年余,加重 2 月余入院;
- 患者于 2 年前查体发现胰腺囊肿,未予诊治,2 月前体检复查行腹部 CT 示:胰管扩张,胰体部稍低密度灶导管内乳头状粘液瘤?患者自诉无不适,无腹痛、腹胀、恶心、呕吐、黄疸、头晕、乏力,无发热,无尿频、尿急、尿痛。1 月后行上腹部增强 MRI+MRCP 示:胰管扩张,胰体部多房囊性灶,IPMN 可能性大。为行进一步诊治收入院,患者自起病来,精神状态良好,体力情况良好,睡眠食欲良好,体重无明显变化,大小便正常;
- 查体: T 36.7℃,P 89 次/分,R 20 次/分,Bp 145/99mmHg。腹稍膨隆,无腹壁静脉曲张、条纹、疝;腹软,无压痛、反跳痛,未触及腹部包块,肝脾肋下未触及,胆囊未触及,Murphy 征(-);无肝肾区叩痛。肠鸣音正常,4 次/分;
CT 和核磁都发现囊肿与主胰管相通,并且发现主胰管扩张、在胰腺体尾部多发囊肿,提示胰腺体尾部多发病变。同时疾病较 2 年前进展,说明胰腺导管内乳头状黏液性肿瘤在慢慢的发生改变,有必要在癌变前手术,切除胰腺体尾部,阻止癌变。同时目前肿瘤偏良性,希望能够尽量保留住脾脏,减少术后血栓、免疫功能受损等等影响。
我们重建胰腺后,发现肿瘤与脾脏动脉、脾静脉有间隔,可以切除胰体尾、同时保留脾脏血管,保证脾脏安全。于是我们为患者实施了微创腹腔镜保留脾脏的胰体尾切除手术。术后患者恢复顺利,由于是微创手术,腹部仅仅有 5 个手指粗的瘢痕,术后疼痛轻、恢复快,术后 10 天就顺利出院。
术后病理为胰腺导管内乳头状黏液性肿瘤,我们通过手术成功的为患者去除了即将癌变的胰腺,同时保留了胰头、脾脏,保留了正常的胰腺功能和脾脏功能。
胰腺囊肿分为肿瘤性、非肿瘤性(例如胰腺炎后的假性囊肿),肿瘤性囊肿分为良性的胰腺囊肿(如浆液性囊腺瘤)、具有恶性潜能的胰腺囊肿(可能未来发展为癌)。恶性潜能的胰腺囊肿可包括导管内乳头状黏液性肿瘤(intraductal papillary mutinous neoplasm,IPMN)、黏液性囊性肿瘤(mucillous cystic neoplasms,MCN)、实性假乳头状肿瘤、胰腺神经内分泌肿瘤。胰腺囊肿的诊断依赖于影像学特点和囊液的分析。虽然有高质量成像的 CT、MRI 或磁共振胰胆管造影(MRCP )以及囊液分析,但囊肿类型的正确诊断仍有一定难度。
对于有恶性潜能的胰腺导管内乳头状黏液性肿瘤、黏液性囊性肿瘤,囊肿监测间隔通常根据囊肿特征和大小决定。囊肿<l cm 时,应每 2 年进行 1 次 MRI 监测,持续 4 年;l cm<囊肿<2 cm 时,应每年进行 1 次 MRI 监测,持续 3 年;2 cm<囊肿<3cm 时,应每 6~12 个月进行 1 次 mri 或 eus 监测,持续 3 年;囊肿 i>3 cm 时,应每 6 个月交替进行 1 次 MRI 和超声内镜监测,持续 3 年。监测结束后囊肿持续稳定者可考虑延长监测间隔。
复查期间胰腺导管内乳头状黏液性肿瘤、黏液性囊性肿瘤,具有以下任何特征时患者应进一步检查,必要时考虑手术:
- 继发于囊肿的黄疸,继发于囊肿的急性胰腺炎,伴有新发或恶化的糖尿病,血清 CAl9—9 显著升高。
- 囊肿内或胰腺实质内壁结节或实性成分的存在,主胰管扩张>5 mm,导管内乳头状黏液性肿瘤胰管局部扩张,囊肿的直径≥3 cm,囊肿在监测期快速增大(>3 mm/年)的患者恶性肿瘤风险增加。
- 内镜超声加细针穿刺检查,细胞学检查发现高度不典型增生或胰腺癌。
当影像或超声内镜诊断:实性假乳头状瘤、胰腺神经内分泌肿瘤时,为低度恶性肿瘤,本身为实性,当囊内出血时,表现为囊实混合的肿瘤。由于为低度恶性肿瘤,有复发转移风险,应考虑进行手术治疗。
其实,临床上绝大多数患者胰腺囊肿的患者,并不能确定是良性的胰腺囊肿(如浆液性囊腺瘤),或恶性潜能的胰腺囊肿,所以大多数患者在门诊随访观察,只有少数出现以上情况的患者,需要及时手术,手术后可以治愈,是目前预后最好的胰腺肿瘤。
北京医院 普通外科 刘燕南 主任医师、副教授
北京医院 门诊时间:周二上午、周五上午
子宫摘除之后可能会出现器官脱落、压迫膀胱的情况,所以,不要轻易切除子宫,能保留就保留。

硬度差的话是有可能影响生育问题的。是因为怀孕是需要把精子排到女性体内,那么如果硬度不够,勃起出现了问题,所以会影响同房、影响射精,从而影响生育。
但是呢,一般是不会影响生育的。因为早泄的话,是精子发射的快,短时间内就会出现射精,排到女性体内,等于说早泄是不影响精卵结合的。
有些患者往往合并和早泄,那么这类患者硬度不好伴随时间又短,所以也有可能会影响生育的。所以的患者,无论是为了生育还是夫妻生活,都建议查清病因,进行针对性的治疗。
参考来源
[1] 中国疾病预防控制中心
[2] 中华医学知识库
[3] 世界卫生组织
一天,四院生殖医学男科诊室来了一位胖乎乎男性患者,进来之后就愁眉苦脸,对医生说到:“医生,我同房没有精子。”
医生问到:“你怎么知道没有精子呢?在哪里查过吗?”他答到:“没有检查过,但是我自己就知道呢。”
医生继续说到:“有没有精子要在显微镜下才能看到呢。”他回答:“不是呀,我能看到,每次同房后都没有精子出来。”
说到这里,男科医生大概知道是怎么回事了,又继续问到:“你是每次同房都有高潮,都有射精的感觉,但是没有精液射出来对吧?”“嗯!”
医生说到:“我知道了。你先去小便一下,但是别尿完了,剩一点点尿,再过来找我。”
男士很听话的去了趟厕所,继续回到男科诊室,医生向他说到:“我给你开个查精液的化验单,但是取精方式不一样,按照我给您说的方法去取精,等到有射精感觉后,将膀胱里剩余的小便排到取精杯里,然后送去检查。”一个小时后,患者拿着报告高兴的过来了,说到:“医生!化验室大夫说我有精子!”
男科医生微笑着对男士说到:“是的,你有精液,精液里面有精子,但是你的精液走错地方了,进到膀胱里去了。趁着你早上还没吃饭,先去查个血糖吧!”男士不解了:“这个跟血糖有什么关系呢?”
“你先去查吧,等结果出来后再给你详细解释。”不一会儿,血糖结果出来了,超出正常水平很多,经过后期内分泌科的进一步诊断,确诊为糖尿病。
这种情况,在临床上叫做逆行射精,最常见于糖尿病患者(当然还有其他相关疾病),长期的高血糖会损伤膀胱内括约肌的功能。正常情况下,射精时候膀胱内括约肌会关闭,精液经过内括约肌门外,再从尿道口射出,但是当长期高水平的血糖损伤了支配膀胱内括约肌功能的神经后,内括约肌关闭不全,当精液再次进过门外时,看见门开着,它就偷懒了,从最近的门走了,进到了膀胱里,尿道口就很少或者没有精液射出。
膀胱内括约肌的损伤,可能是不可逆的,那么这类人除了需要正规治疗糖尿病之外,自然生育也会存在困难。对于这类人,可以到生殖医学科就诊,可以经过特殊的处理方法后,从小便里将精液提取出来,进行宫腔内人工授精。当然,由于尿液对精子活力及成活率影响较大,提前需要用药对小便的酸碱度进行调整,如果提取的精子达不到进行人工授精的标准,可以进一步选择试管婴儿技术进行助孕。
展开更多


 京东互联网医院药师团队
京东互联网医院药师团队
 银川京东互联网医院
银川京东互联网医院
 山东省戴庄医院
山东省戴庄医院
 首都医科大学附属北京佑安医院
首都医科大学附属北京佑安医院
 河北省胸科医院
河北省胸科医院
 中国中医科学院广安门医院
中国中医科学院广安门医院
 银川京东互联网医院
银川京东互联网医院
 宜昌市优抚医院
宜昌市优抚医院
 锦州市康宁医院
锦州市康宁医院
 金华市中心医院
金华市中心医院