头痛伴头晕——前庭性偏头痛
上海交大附属第一人民医院神经内科主任医师 祝茗
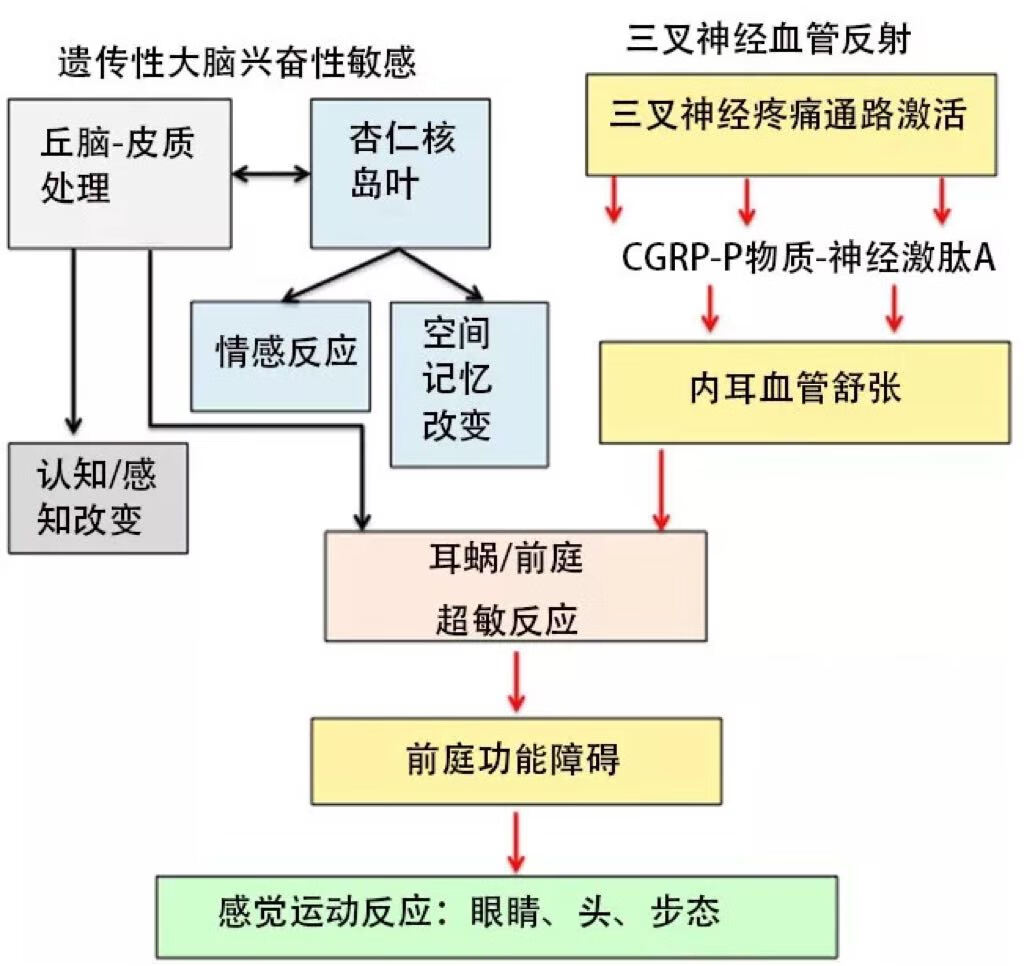
近年来对前庭性偏头痛(VM)的认识越来越得到关注。头晕和头痛像一对孪生兄弟一样时常“相伴而行”,而前庭性偏头痛目前认为是三叉神经血管系统功能紊乱为主要病理生理学机制的一种大脑网络的功能紊乱性离子通道病。那么内耳又是如何和三叉神经血管系统联系到一起的呢?其中非常重要的一点可能就是因为我们内耳的血管受到三叉神经支配的原因。三叉神经血管系统(TVS)是前庭性偏头痛的解剖学基础,其活化及致敏会导致头痛。TVS由三叉神经核、三叉神经节与神经、及其支配的脑膜血管组成。三叉神经眼支(V1)支配硬脑膜与软脑膜血管的伤害感受器,当激活后,会引起P物质(SP)、降钙素基因相关肽(CGRP)、神经激肽A等血管活性神经肽的释放,这反过来会引起脑血流量的增加,释放促炎症因子、神经炎症反应。
促炎症介质与谷氨酸释放水平增加,使三叉神经节TG(周围敏化)中初级神经元兴奋,从而产生搏动性疼痛。这些介质也使二级神经元与三级神经元敏化(中枢敏化),导致痛觉异常。功能性脑成像研究显示vlPAG、RVM与楔状核参与维持中枢敏化。实验 研究 表 明 ,三叉神经节 T G 的 化 学 刺 激与电刺激引起内耳血流量的显著增加 、 血管渗透性的改变及血浆蛋白外渗至内耳 。这些发现为TVS参与VM的病理生理学 敞开了大门。目前已确定在支配内耳和 前 庭神经核的三叉神经感觉纤维中存在血 管活性神经肽(如P物质(SP),降钙 素基因相关肽(CGRP))。
前庭性偏头痛(VM)在前庭-丘脑-皮质水平对大脑异常敏感反应的响应导致多模式感觉统合与处理失调(图1)。在分子水平上,这可能是由影响几种离子通道和受体功能的变体所引起的,这使得VM具有易感性。多个脑网络可能不仅参与疼痛基质与前庭通路,还涉及其他结构如边缘系统。
前庭性偏头痛的病理生理学机制。 异常的大脑敏化导致丘脑-皮质处理中多模式感觉整合失调,这可能与三叉神经-血管反射相互作用。 前庭与痛觉信息的异常处理能够导致具有偏头痛特征的短暂性前庭功能障碍。
明确性 前庭性偏头痛标准:
(1)出现5次前庭症状持续5 min到72 h。
(2)有或无先兆偏头痛病史(按照ICHD诊断标准)。
(3)至少有50%的前庭症状和1个或多个偏头痛特点:
①头痛为一侧、搏动性,中、重度发作;
②恐声、恐光;
③视觉先兆。
(4)不符合其他前庭疾病或偏头痛标准。


头晕恶心肚子疼怎么回事?


神经症性头痛症状的表现

起床后头晕、水肿,或许是身体发出的疾病前兆


偏头痛可怎么办?谁来救救我


17岁小女生时常头痛头晕,恶心呕吐

头晕脖子疼?人为什么会得颈椎病?


偏头痛多年难愈,原是因1种常见病导致


如果患有头痛应当及早检查!


偏头痛为什么会无缘无故就痛起来?


偏头痛是心脏疾病的前兆信号之一


颅骨骨瘤症状

猛一下眩晕是怎么回事

左胳膊疼痛和心脏有关系吗

脑出血康复后头晕怎么回事

颈椎引起头晕吗

流汗多是肾虚吗

高血压症状注意事项

颈椎病有哪些症状吃什么药好

为什么会低血压

高血压引起的症状、治疗与日常保养




