房颤的外科治疗
外科治疗房颤的起点
房颤的外科治疗始于上世纪八十年代。1987 年,James Cox 医生首次尝试通过外科来治疗房颤,叫做“左房隔离术”。它的手术原理是,将房颤这只“老虎”隔离在左心房,而右心房部分恢复为正常人的窦性心律。这个手术使右心房、右心室同步收缩,改善了心脏泵血能力。但由于左心房的房颤仍存在,所以发生血栓和脑卒中的危险性也依然存在。
外科治疗房颤的发展
此后,有人提出了应用“走廊术”治疗房颤。因为房颤的本质是心脏窦房结这个“总司令部”不能号令天下,以至于房室结更“不听话”,这种手术的原理是构建一条含有窦房结和房室结的心肌组织通道,也就是“走廊”,并与左心房和右心房的心肌组织隔离。“走廊”虽然有了窦性心律,并保持了正常的房室传导,但左右心房隔离的组织仍为房颤,还是不能消除房颤对血流动力学的影响和血栓栓塞的危险。
在房颤的外科治疗史上,其他外科医生还提出过“心房横断术”和“放射性线路切口手术”,但是,治疗效果一直不确切。
外科治疗房颤的希望---迷宫术
此后,手术方式不断改良,直到 1991 年,又是 James Cox 医生,首次报告了迷宫手术的效果,房颤的外科治疗才取得了实质性的进展。
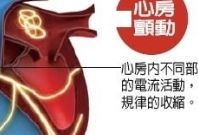
什么是迷宫手术呢?根据房颤电生理“大折返波”形成的原理,迷宫线路的设计就是消除大折返波,同时允许窦房结电冲动能激活大部分的左右心房,并同时经房室结传到左右心室。打个比方,窦房结相当于心脏的太阳,正常情况下,窦房结的阳光可以照到心房每个角落,自然也包括房室结,但是房颤的时候,心房内有无数的“猫”在转圈,有的追自己的尾巴,有的追老鼠玩,从而挡住了窦房结阳光照到房室结。迷宫术就是用外科方法,切缝心房肌肉,限制“猫”的活动,让它无法转圈,保证窦房结的阳光可以正常照到心房的每个角落。
后来,迷宫手术不断改进,到 Cox Maze Ⅲ 型(迷宫 Ⅲ 型)手术时,效果已得到肯定,并成为治疗房颤的标准术式。但由于迷宫 III 型是通过切和缝的方法治疗房颤,需要体外循环,手术时间长、创伤较大、出血风险高,这些缺陷限制了它的推广。直到 2002 年,出现了利用新型能量的治疗方法。例如,用射频(“烧烤”)和冷冻等方法替代传统的手术刀切缝技术,这就是 Cox 迷宫 Ⅳ 型手术。
1998 年,Haissaguerre 医生发现,房颤的局灶兴奋点有 90% 左右位于左心房肺静脉口周围,也就是说,引起“猫”转圈的“老鼠”有 90% 是从这里出来的,于是他成功开展了经导管房颤消融术,主要就是利用导管在肺静脉口部封住顽皮的“老鼠”。
外科治疗房颤的创新---微创迷宫术
随着微创技术的不断发展,医生们开始尝试通过技术创新来减轻创伤、缩短住院时间。2003 年,为一位有 12 年病程的长程持续性房颤患者,美国辛辛那提大学的 Randall Wolf 医生实施了世界首例胸腔镜辅助下微创心外膜消融,这开创了微创外科治疗房颤的先河。
2005 年,他报告了自己的研究成果,结果显示 23 例房颤患者,术后 3 个月的短期治愈率高达 91%,从此,他采用的微创术式被称为“Wolf Mini-Maze”。在此基础上,不断改良,但手术的核心步骤不变。
相对于传统的迷宫术,新型微创手术创伤明显减少,手术效果肯定,中风的风险降低。


房颤的常见症状有哪些?

房颤患者平时应如何护理?

可以用什么样的方法去识别房颤?


房颤引发的血栓要怎样预防?

房颤患者最后都会得血栓吗?

通过什么方法预防房颤呢?


房颤患者为什么要长时间服用预防卒中的药物?

房颤,让卒中风险高3—5倍!医生教你如何正确对待


房颤的治疗方式有哪些?

房颤对身体危害性有多大,如何预防?


房颤是怎么引起的该怎么治疗方法

常吸二手烟,你的孩子将面临生命“威胁”

心脏房颤是怎么引起的?

淮安心血管内科:线上问诊,守护心脏健康

房颤发作症状

频发房性早搏的症状与危害

早搏的症状

房颤治疗:非药物治疗备受关注

北京朝阳区心血管内科患者线上问诊记:与专家的温馨互动

从房颤诊断心衰
心房纤颤患者预防静脉血栓药物咨询
心房颤动的治疗与管理
心跳不齐和心电图检查
房颤、早搏、心率50次左右的治疗方案
利伐沙班与心宝丸的安全性及用法咨询
尼麦角林超量服用及老年痴呆管理
心房纤颤的治疗和监测方法
新冠康复后心悸和心率不齐的诊断与治疗
心房纤颤治疗与用药咨询
心房纤颤心电图解读及治疗建议




