简称:新化县洋溪镇中心卫生院
-
*丽霞回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*顺田回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*杰回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*明峰回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*贞强回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*国梁回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*文勇回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*珊珊回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*喜玲回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*秋凤回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
展开更多
-

猪肉是很多家庭平时常吃的肉类,虽然现在价格相比于以前上涨了不少,但也无法阻挡大家购买的欲望,毕竟肉类是餐桌上不可缺少的一部分。而且相比于素食,肉类中的营养更加丰富,有人体所需的优质蛋白和脂肪,为人体健康做出了不少贡献。
但是,猪身上的所有部位,并不是都有食用价值的,有些人“偏爱”的那些部位,其实都是毒素和寄生虫的“窝”!如果平时经常吃的话,患病几率将会明显增加。下面就一起来看看都是哪些部位吧。猪身上这3个部位,医生几乎一口不吃,希望你也能忍住
猪肝
对于很多朋友来说,猪身上的内脏是个“宝”,毕竟中国人相信“吃什么补什么”,所以对于猪肝,人们自然也没有放过的道理。而且猪肝也确实有一定的滋补作用,丰富的营养让它成为我们餐桌上常见的菜肴。
但是猪肝中除了铁元素和维生素等能为人体所利用的营养物质之外,还含有不少毒素,肝脏是负责毒素代谢的器官,所以猪肝中也存在着大量未完全代谢的垃圾和毒素,食用过量的话,很容易危害健康。
猪脖子
人们对猪身上很多特殊的部位有更大的兴趣,在一些卤味店,猪脖子也是深受大家欢迎的部位,卖得非常好,但是你知道吗?这个地方大多是宰杀猪时,放血的部位,所以会残留许多淤血,加上这个部位的淋巴腺、甲状腺较多,也是细菌和病毒的“藏身之处”。
虽然很多朋友都特别爱吃猪脖子,觉得这个部位的口感很好,但实在不建议大家多吃,尤其是免疫力比较低下的儿童而中老年人,摄入过量,对身体可能会造成严重的伤害。猪大肠
很多人在外面吃饭的时候,点的次数最多的可能就是猪大肠,其实猪大肠也是非常受大家欢迎的部位,无论是爆炒还是用其他的烹饪方式,都非常合适。但这个部位虽然美味,却也存在不少健康隐患。
猪大肠中含量最多的可能就是胆固醇和脂肪了,这两种物质相信很多高血压、高血脂患者都会主动避而远之,但也有很多朋友不知道,大量食用,不仅加重了身体的负担,还增加了患病的风险。
相信这三个部位,也是大家平时经常吃的,了解了以上知识,希望大家以后在吃之前,多想一想,尽量少吃几口。
猪肉相比于其他肉类,确实更受大家欢迎,但是在挑选猪肉的时候,大家也要谨记这2点:
闻味道
有些朋友不太会挑选猪肉,总是容易被商贩欺骗,其实我们在挑选猪肉的时候,首先应该闻一闻猪肉的味道,一般来说,新鲜的猪肉是不会出现异味的,而闻起来有异味的,往往都是一些变质、发霉的猪肉,遇到这样的猪肉,价格再便宜也别买,因为这种猪肉可能存在大量的细菌和病毒,吃了拉肚子事小,加重身体的负担、诱发疾病事大!
摸手感除了闻气味以外,我们在挑选猪肉的时候,还要学会用手摸一摸,新鲜的猪肉摸上去是有一层油腻的脂肪的,而变了质的猪肉手一摸上去就能摸到一层黏黏的物质,这种猪肉吃了对身体也是一种负担,希望大家别买错了。
总结:猪肉其实是我们平时经常吃的肉类,有的人觉得自己从小吃到大,要有问题早就发生了,其实存在大量病菌的部位吃下肚,不一定会立马在人体发生反应,可能会一点点吞噬我们的健康,最终造成不可挽回的后果,希望大家别置之不理。 -

一提到焦虑,现在大家好像都会想到这可能是一种精神疾病,或者是一种不好的精神状态,但你可能不知道的事情是,焦虑并不总是与负面的信息挂钩,有时候适当的焦虑反而是一件好事,有助于让我们保持活力、舒服地生活,而且有助于保持人类的特性。确切的说,从出生的第一天起,我们就在和焦虑打交道。

确切地来说,我们可以把焦虑区分为健康的焦虑和不健康的焦虑。健康的焦虑包括担忧、谨慎和警惕,这种焦虑可以让我意识到生活中一些需要注意的事情,从而做出相应改变来避免一些不好结果的出现,必要时,还可以保护我们的生命。比较常见的例子就是,有的人讳疾忌医,有的人却总是担心自己身体是不是出了什么问题,有不舒服就要赶紧去医院查一查,而这种适当的焦虑就可以让我们及时发现我们身体中的问题,而这种及时的发现有时就可以挽救我们一命。

而不健康的焦虑,常常是一种麻木的恐慌感、过分的担忧和恐惧情绪,这些情绪会阻止我们去做那些认为“很危险”的事情,而实际上这些事情并没有什么危险性。不健康的焦虑甚至可能会阻止我们去享受正常生活和发展人际关系,因为我们潜意识里会认为这些事情有很大的潜在风险。这种心理会导致我们表现不佳,并消磨我们的大把美好时光,甚至还会阻止我们发挥自己的创造力。

那怎么区分健康的焦虑和不健康的焦虑呢?
其实,它们二者之间的差距也不过是个“度”的差距,而这个“度”则跟个人生活经历、个人心理素质等因素息息相关,就像好像同样的一个东西,对于不同的人来说往往代表不同的意义,甲之蜜糖乙之砒霜说的也就是这个意思了。
焦虑情绪的本质,是一种对于潜在失控的恐惧。心理学家Freeston等人提出了“无法容忍不确定的程度”的概念,它被认为影响着“不确定”和“焦虑”之间的相互关系。
不确定性越大时,我们的焦虑程度就越高。

当我们面对的情形是未知、不确定的时候,这会带给我们一种不在掌控之中的感觉,让我们觉得不安全,比如说领导交给你一个你从来没接触过的任务时、比如说明天你上课要汇报但掌握并不好时等等情况。
而面对一种潜在的失控,或不安全,我们所感到的焦虑,其实是人潜意识中的恐惧,甚至是危及生存的恐惧。

怎么做才能避免健康的焦虑变成不健康的焦虑呢?
上面我们说到了,焦虑的本质,是对潜在的失控感的恐惧。那么,我们不论是从恐惧的层面,还是从失控的层面来做工作,都可以缓解焦虑。
所以最好的目标就是把未知变成已知,把不可控变成可控。大多数焦虑都可以通过我们的努力还获得改变的,目前最常见的焦虑莫过于“做的太少、想得太多”,所以如果我们做得越多,这样想得也就会越少,你会发现目标更加明确,情绪更加稳定,动力更加饱满。
比如说当我们面临一些比较长期,难度较大的任务时,焦虑情绪会更强。那么,缓解焦虑的方法,就是制定计划、拆解目标。

当然最重要的还是一定要按照计划完成任务!!!
制定计划时要从上往下拆分,先定整个项目的大目标,然后将大目标拆分成小目标。明确达到每个大目标和小目标时的衡量指标,截止日期、通过什么方式达到目标等。
将大目标拆成小目标,可以使得目标更明确,更可执行,让整个任务感觉更可控,从而缓解焦虑。 在各个小目标之间留些盈余时间,为突发事件预留时间,要不当发生突发事件的时候,你会变得慌乱,从而更加焦虑。
总之,未雨绸缪,准备得越充分,可控性越高,焦虑情绪也就会越低。
-
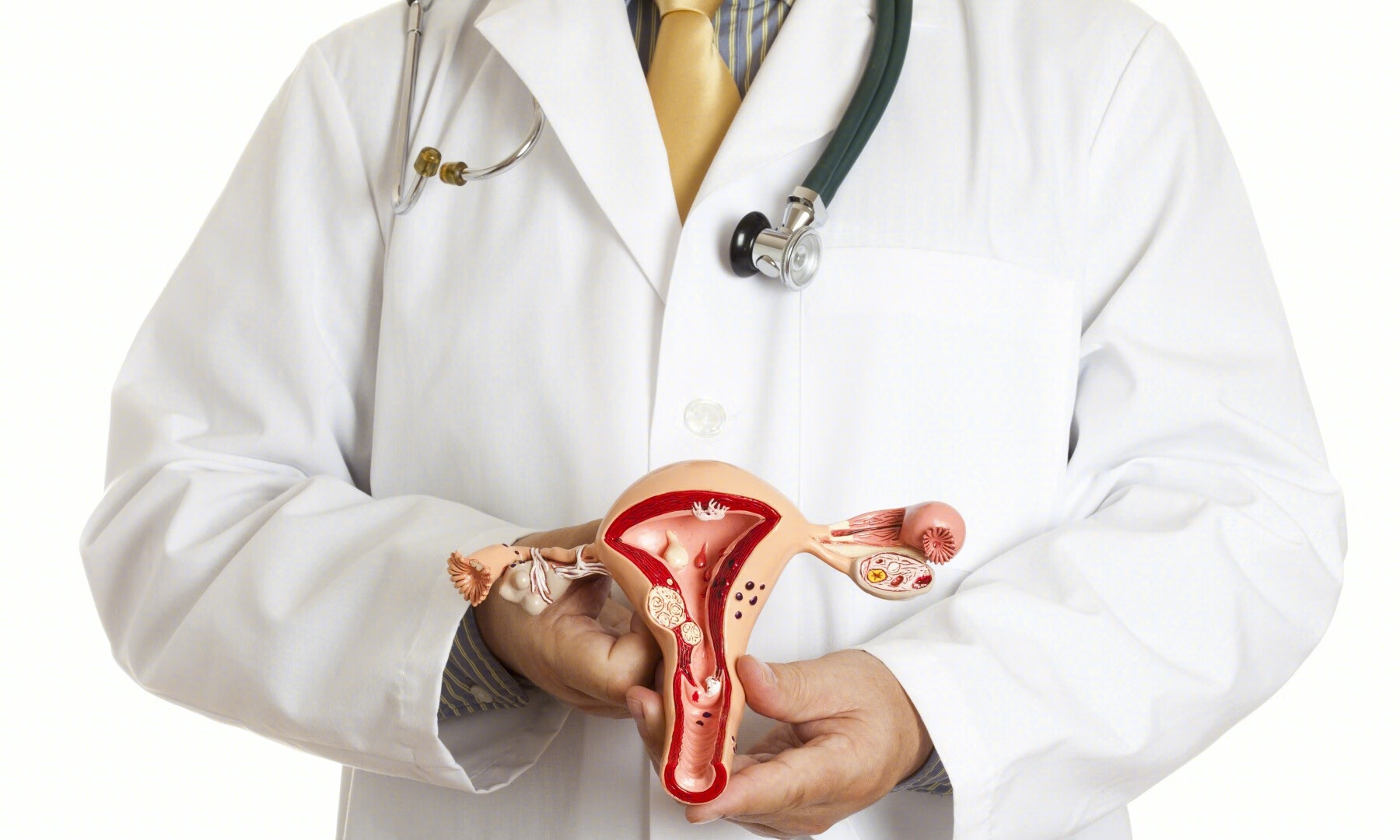
肥胖和与代谢综合征相关疾病,包括糖尿病和多囊卵巢综合征,是子宫内膜癌的危险因素。另外,雌激素过量,包括分泌雌激素肿瘤和激素替代激素(如不含黄体酮的雌激素治疗),增加女性子宫内膜癌的风险。他莫昔芬治疗也会时子宫内膜癌风险增加。预防子宫内膜癌的因素包括胎次(胎次与子宫内膜癌风险成反比)和口服避孕药。口服避孕药可将子宫内膜癌的风险降低30-40%,长时间使用可增加保护作用,这种保护作用在停止使用后可以持续数十年。
子宫内膜癌的手术治疗和分期
手术是早期子宫内膜癌治疗的主要手段,分期是基于手术后病理进行的评估。对于大多数患有子宫内膜癌的女性来说,可用的手术方法包括腹腔镜或机器人切除子宫、子宫颈、输卵管和卵巢,以及前哨淋巴结评估。两项随机手术试验表明,微创手术与传统开腹手术相比,术后并发症发生率显著降低,改善短期生活质量。然而,两项长期随访研究显示,不同手术方式的患者总生存率无显著差异。
多年来,子宫内膜癌的初始手术评估就包括对盆腔和主动脉旁淋巴结行标准淋巴结切除术,超过30%的患者会出现淋巴水肿,短期风险包括手术时间延长和失血量增加。过去十年中,前哨淋巴结策略已得到不断发展和完善。将吲哚青蓝染料注入宫颈,识别并切除双侧前哨淋巴结(如果没有识别出前哨淋巴结,则进行单侧特异性淋巴结切除术),并对前哨淋巴结进行病理学超分期。
为确定前哨淋巴结策略是否可能遗漏阳性盆腔淋巴结,进行了一项多中心前瞻性队列研究,在前哨淋巴结定位后进行了完整的淋巴结切除。在385名女性中,86%的患者成功定位了至少一个前哨淋巴结,假阴性率为2.8%。一项类似的研究中对高风险患者进行了研究,结果显示89%的患者成功定位了至少一个前哨淋巴结,假阴性率为4.3%。
初次手术后,使用FIGO2009分期系统对子宫内膜癌进行分期;AJCC的TNM分期系统也可以与FIGO分期结合使用。
早期子宫内膜癌的辅助治疗
近75%的子宫内膜癌患者为FIGO I期疾病,5年总生存率超过90%。多项前瞻性研究尝试如何识别复发风险高的早期子宫内膜癌患者,并对其进行有效的辅助治疗。然而,到目前为止, 还没有发现能提高总体生存率的辅助治疗策略。
I期子宫内膜癌,肿瘤1级或2级,子宫肌层浸润小于50%的女性患者,生存率为97%,不需要辅助治疗。其余I期患者可根据年龄、肿瘤分级、组织学特征、肌层浸润程度以及淋巴血管浸润的存在与否,分为低-中风险、高-中风险和高风险亚组,但对亚组的具体标准还没有达成共识。多项研究表明,辅助治疗对高-中风险亚组患者的生存没有益处;一个重要的进展是降级治疗,从全骨盆放射治疗转向阴道近距离放疗或监测。
处于疾病早期但风险较高的患者,即那些肿瘤3级且子宫肌层浸润程度达到50%以上的患者,无论淋巴血管受累程度如何,复发风险都会增加,传统上需接受盆腔放疗。两项大型前瞻性研究, GOG–249试验和PORTEC-3试验,纳入了早期高危患者,但没有一项研究发现何种治疗策略可比盆腔放疗更有生存优势。目前研究 将辅助治疗进一步局限于阴道穹隆近距离放疗,特别是手术分期为早期高危的患者。
早期子宫内膜癌的一个重要亚组是具有 浆液性组织学特征的患者。这些肿瘤患者有很高的远处转移风险,即使疾病仅限于子宫内膜。I期浆液性疾病患者有较高的盆腔外复发风险,通常推荐包括系统化疗(卡铂和紫杉醇)和阴道近距离放疗在内的辅助治疗,但还没有前瞻性随机试验显示出生存获益。这种方案也可用于罕见的侵袭性类型的早期肿瘤,如癌肉瘤。
晚期和复发性子宫内膜癌的治疗
子宫内膜癌分子学特征在指导晚期和复发性子宫内膜癌的治疗中至关重要。除了组织学分析外,雌激素受体(ER)和孕激素受体(PR)状态的评估,MSI(微卫星不稳定),以及HER2状态的评估,对浆液性癌也很重要。
对于HER2过度表达的子宫浆液性癌患者,将 曲妥珠单抗加入卡铂和紫杉醇方案中可延长无进展生存期。这种三联用药方案对接受初始治疗的子宫浆液性癌患者的疗效,要大于复发性疾病患者。目前,对于其他复发性子宫内膜癌, 卡铂+紫杉醇被认为是标准治疗方案,中位无进展生存期为13个月,总生存期为37个月。在化疗中加入贝伐珠单抗和其他生物制剂的研究没有显示出任何获益。对于晚期和复发性子宫癌肉瘤的患者,一线治疗策略是卡铂+紫杉醇。
对于晚期或复发性、肿瘤1级或2级、ER和PR阳性的子宫内膜癌患者,自1961年以来, 激素(特别是孕酮)一直是一种治疗选择。不幸的是,没有随机试验比较一线治疗中化疗和激素治疗的疗效。临床上,化疗可作为晚期和复发性疾病的一线治疗,激素治疗适用于身体状态有限的女性的二线或三线治疗。 孕激素可单独使用,但联合疗法的临床试验结果表明,联合治疗的疗效更好。醋酸甲地孕酮和他莫西芬的序贯治疗,患者缓解率为27%,53%的缓解可持续20个月以上。
近期,抗雌激素治疗和生物制剂的新型联合疗法被证明是有效的,可作为子宫内膜癌的二线或三线治疗。依维莫司+来曲唑的客观缓解率为32%。在一项单组随访研究中,将二甲双胍加入到依维莫司+来曲唑方案中,客观缓解率为28%,PR阳性患者缓解率为45%。根据一项随机试验的初步数据,将依维莫司+来曲唑与他莫西芬和醋酸甲孕酮序贯治疗方案进行了比较,结果显示两组的疗效相似,前者可显著降低血栓发生的风险。可以考虑单独使用芳香化酶抑制剂、氟维司群或他莫昔芬,但 单药治疗的缓解率通常比联合治疗低。
对于二线或三线治疗失败但身体状况较好的患者,标准治疗方案的选择包括 贝伐珠单抗、紫杉醇和阿霉素。可使用下一代测序技术检测患者的基因突变情况,看患者是否符合临床试验的条件,例如,PI3K通路突变。
参考文献:
N Engl J Med. 2020;383(21):2053-2064.
京东健康互联网医院医学中心
作者:刘山水,医学博士、副教授。研究疾病领域为老年疾病及常见慢病,已在国内外医学期刊发表署名论文80余篇。
-

血糖高,糖尿病,是困扰着很多人的一个问题。据数据观察,我国每年糖尿病人数量都在不断扩大,并且糖尿病的年轻化程度也越来越明显。糖尿病似乎将“矛头”指向了中年人甚至青年人。糖尿病的预防和控制是我们每个人都必须要重视的。

而糖尿病的形成并不是一朝一夕的,是长时间的不良生活习惯所导致的,因此预防糖尿病更需要从日常生活当中着手。
早上起来不碰“2物”,睡前坚持“2事”,血糖或许能稳如泰山
少喝粥类
有的朋友可能会好奇,为什么不能在早上喝粥呢?我们知道,喝粥虽然可以养胃,但是粥类食物多是由大米等谷物所熬制的,进入我们的肠胃之后,可以被迅速的进行消化和吸收,形成糖分。对于正常人来说,这类糖分可以被我们的身体当做能量或热量来使用。

但是对于糖尿病人,粥类可以让体内的血糖含量迅速上升。并且在早上我们的胃中是属于一个空腹的状态,更容易导致血糖指数的升高。
但是糖尿病人也不是说一点粥也不能喝,只是要注意喝粥的频率和量的大小。糖尿病人每周可以为自己安排3次左右喝粥的次数,且喝粥的量不宜过多。在食用的同时,可以搭配一些有盐分的食物来进行中和,从而起到调节体内血糖含量的效果。
不吃水果很多上了年纪的朋友由于肠胃蠕动速度较慢,很容易就会出现便秘的情况,因此在早晨起床后会食用一些水果来调节肠胃,缓解便秘。这虽然是一个缓解便秘的方法,但是对于糖尿病人来说并不适用。因为肠胃在早晨空腹的情况下,会充分的吸收水果中所含有的糖分,并由此将血糖含量迅速升高。
有些水果我们虽然吃起来并没有什么甜味,但是水果不甜并不意味着它含糖量就少。因为有很多糖类我们人体的味觉器官是感受不到的。我们常说的糖分指的是碳水化合物,而水果中所含的是单糖和多糖,即使没有甜味,但是这些糖分也会进入到人体,使得血糖的上升。因此,糖尿病人一定要忌口。
糖尿病人在睡觉前也要注意血糖的维持,记得在睡觉前这两件事,能让你安心睡个好觉。喝小半杯水
因为我们在睡觉时,身体就会处于一个比较缺水的状态,而体内的消化器官进行运作时,就会产生一些杂质,血糖含量也会因此提高。睡前喝一点水可以使血液中的血糖含量被稀释,减少因为血糖上升而给睡眠中的我们所带来的不适感。
除此之外,睡觉前所摄入的水分也不宜过多。因为过多地摄入水分会导致肾脏负担加重,从而出现浮肿的现象。并且,如果睡觉前喝水太多,夜晚起来上厕所的次数也会增多,会影响到人们的睡眠质量,造成白天精神不振等。睡前吃药
在睡觉前服用药物会使得药效更佳。因为我们在进入睡眠后,人体就会停止食物或水分的摄入,并且此时距离上次吃饭的时间也过了很久,肠胃中的食物已基本被消化掉了。这时服用药物可以让药效充分和身体相融合,能够更好地保持药力的持久性。
同时要提醒各位,不要主观臆断地去调整用药量的多少。有的朋友可能认为自己的血糖稳定后,就不必要再吃那么多药了,毕竟“是药三分毒”。但是血糖稳定下来的前提是患者本身按时按量吃药所维持的。如果自己私自减少药量,那么就会造成身体出现“耐药性”或者血糖反弹升高。到那时再想控制住血糖就不是那么容易了。因此,糖尿病人一定要控制自己的饮食,并根据医嘱按时按量服用药物。
-

为何现在社会的主流就是养生,因为现在的人们都想拥有一个好身体,让自己健康长寿。那怎么才能使自己身体健康?这个答案相信大家都有所了解,毕竟自己身体的好坏,自己最清楚,就像你减肥的时候,吃一样东西会不会让你体重增加,你心理肯定有数,但却还是无话克制自己。其实对于我们人类来说,最大的阻碍就是自己,而想要成功的秘籍,不是其他任何方法,而是自己的意志力。你能否决定自己的行为才是你是否成功的关键。

我们生活中有很多小习惯,而这些无论是坏是好,我们基本都不怎么关注,因为我们自己有时可能都没注意到,但这些小习惯却会为我们的身体带来很大的影响,它会使我们的身体逐渐变差。早起时的坏习惯:
不要憋尿
根据调查得知,很多人在夜间或者早起,为了在多休息一会,而进行憋尿行为。在半夜感到尿意而不愿起床去上厕所,非要等到早晨起床之后再去,很容易因为排尿速度过急,膀胱排空从而引起头晕的情况,有时还会出现排尿性晕眩,跌倒的状况出现,尤其是对老年人而言,一定要注意这样的行为。
喝凉水虽说早晨一杯水,对身体及其有利,能帮助人清理肠道,保护肠道健康。但是根据2018年的出的一个生活刊文证明,在晨起的时候和凉开水不仅不会起到保护肠道的作用,还会使胃肠粘膜突然受冷,出现毛细管收缩的情况出现,有可能会导致肠胃不适或者出现腹泻的情况,若是想要在早起喝水,最好选择温水进行饮用。
起床过猛
对于老年人而言,任何一件事情都有可能会对身体造成伤害,尤其是生活中,我们不怎么在意的事情,我们每天睡觉醒来后,都会坐起身来,这看似普通毫无危险的一件事情,对于老年人而言都是一件必须要重视的。因为老年人的椎间盘已经较松弛了,若是突然从卧变成了立,很容易出现扭伤的情况,还有可能影响到神经系统。对于原本就有高血压,心脏病的来人,这种动作更加危险,所以一定要注意。
我们生活中的习惯和我们的健康息息相关,因为它是我们决定我们身体健康的最重要指标,从饮食上来说,若你只喜欢吃肉或只喜欢吃素,在或者你喜欢饭前吃零食等行为,都是坏习惯,且这种习惯若是不能即使纠正,那出问题是迟早的事情,一直这样下去,你可能会出现营养不良,肥胖等问题。这种生活习惯若不改善,那你将会和健康背道相驰。所以才会说,健康长寿的第一步,就是从改变习惯开始,若你无法改变,一切都无法进行。 -

我的健康养生法宝,每晚都睡饱!
-

近几十年来,2型糖尿病的患病人数已大大增加,尤其是在发展中国家。60%的糖尿病病例位于亚洲,给亚洲大多数国家带来了巨大的社会和经济负担。数据表明,与西方国家相比,亚太地区的2型糖尿病患者中,心血管疾病(CVD)的患病率略高(33.6–44.5% vs. 27.5–46%)。研究还证实,与非2型糖尿病患者相比,2型糖尿病患者的CVD风险翻倍。
2021年4月,亚太心脏病学会(APSC)发布了优化2型糖尿病患者的心血管结局的共识建议,主要共识内容涉及糖尿病前期、血糖目标、高心血管疾病风险患者、慢性肾病患者、心力衰竭患者以及降压目标、抗血小板治疗。
糖尿病前期
建议1:糖尿病前期患者,应密切监测并提供生活方式干预的咨询。
大型随机对照试验(RCT)表明,在糖耐量受损的患者中,与对照组相比, 生活方式干预和体重减轻可明显降低糖尿病、心血管疾病和全因死亡率的风险。糖尿病预防计划研究小组还发现,与二甲双胍相比,生活方式干预在降低高危人群中糖尿病的发病率方面明显更有效。
血糖目标
建议2:如果可能,最佳的血糖控制目标应为 HbA1c<7%。
建议3:低血糖会增加死亡和心血管事件的风险,应避免出现低血糖。
建议4:对于年龄较大、寿命有限和易患低血糖的合并症患者,建议HbA1c目标不要太严格,<8%即可。
建议5:血糖管理复杂的患者可能需要转诊至内分泌科。
一项针对5项2型糖尿病患者前瞻性随机试验的荟萃分析显示,与标准治疗相比,强化治疗可使随访时 平均HbA1c <7%,与非致命性心梗和冠心病的风险明显降低有关。DCCT/EDIC对1型糖尿病患者的研究还表明,目标HbA1c为7%,与目标为9%相比,非致死性心梗、卒中或死亡风险明显降低。UKPDS的后续研究发现,接受强化治疗的患者在试验后10年中,微血管和大血管并发症(包括心梗和任何原因导致的死亡)的风险不断降低。
一项分析发现,1型糖尿病和2型糖尿病患者发生低血糖引起的心血管事件和死亡率的风险增加。DIGAMI 2前瞻性研究显示, 严重低血糖是急性心梗的明显危险因素。因此,应该尽可能避免出现低血糖。与年轻患者相比,即使血糖控制很好,老年糖尿病患者发生低血糖的风险也更高。合并症的存在,例如慢性肾脏或肝功能不全,也会增加低血糖的风险。低血糖症也与老年痴呆症和急性心血管事件的风险增加有关。因此, 在某些低血糖风险增加的患者中,建议使用不太严格的HbA1c目标。
高心血管疾病风险患者
建议6:对于肾功能正常但有心血管疾病高风险的2型糖尿病患者,建议使用胰高血糖素样肽-1受体激动剂( GLP-1受体激动剂)和钠-葡萄糖共转运蛋白2抑制剂( SGLT2抑制剂),研究已经证实GLP-1受体激动剂对心血管事件有益。
针对高心血管风险患者的LEADER,SUSTAIN-6和EXSCEL 研究结果表明,与安慰剂相比,GLP-1受体激动剂减少了主要不良心血管事件(MACE)的风险。PIONEER-6 研究表明,与安慰剂治疗相比,索马鲁肽可降低MACE发生率,并明显降低心血管疾病高风险的2型糖尿病患者的心血管死亡和全因死亡风险。
针对4项研究(CANVAS,CREDENCE,DECLARE-TIMI 58和EMPA-REG)的荟萃分析显示,SGLT2抑制剂可使MACE发生率降低12%。当用于二级预防时,SGLT2抑制剂可使MACE降低14%,心血管死亡降低20%,全因死亡率降低17%。
慢性肾病患者
建议7:对于估计肾小球滤过率(eGFR)>30 ml/min/1.73 m2的患者,建议使用SGLT2抑制剂和GLP-1受体激动剂。研究已经证实其对心血管和肾脏有益。
建议8:对于正在透析的终末期肾病(ESRD)患者,建议使用胰岛素、短效磺酰脲类和二肽基肽酶4(DPP4)抑制剂。
建议9:对于eGFR <30 ml/min/1.73 m2的患者,应避免使用二甲双胍。
建议10:eGFR <30 ml/min/1.73 m2或蛋白尿>1g /天的2型糖尿病患者,仍应考虑转诊至肾脏科,即使已有最佳血压管理和肾素-血管紧张素-醛固酮系统阻滞。
2020 ADA指南和2020 KDIGO CKD指南中关于糖尿病管理均建议,当eGFR≥30ml/min/1.73 m2时,对患有2型糖尿病和糖尿病肾病的患者使用SGLT2抑制剂,以降低CKD进展和心血管事件的发生风险。
DECLARE-TIMI 58试验显示,与安慰剂相比,SGLT2抑制剂达格列净对心血管比较安全。 达格列净还与心血管死亡或心衰的复合疗效终点的风险降低和肾脏终点风险降低24%有关。在2型糖尿病和CKD患者(eGFR 30–90 ml/min/1.73 m2)中进行的CREDENCE试验表明,与安慰剂相比,卡格列净降低了肾脏复合终点的发生风险,包括进展为ESRD以及心血管死亡率、MACE和心衰。
心力衰竭患者
建议11:对于射血分数降低(≤40%)心力衰竭患者(HFrEF),建议使用 SGLT2抑制剂,以减少因心衰和心血管死亡引起的住院。
针对HFrEF患者的DAPA-HF研究表明,与安慰剂相比,达格列净可显著降低因心衰或心血管死亡而导致住院或紧急就诊的风险,以及心衰事件和因心衰和心血管死亡而导致的死亡率。DECLARE-TIMI 58试验,CANVAS和EMPA-REG研究也证明, SGLT2抑制剂明显降低了心血管死亡和心衰的风险。
血压目标
建议12:对于2型糖尿病患者,通常建议目标血压为< 140/90 mmHg。高心血管疾病风险,或10年ASCVD≥15%,或其他器官受累的2型糖尿病和高血压患者,目标血压应为< 130/80 mmHg。
在1148例2型糖尿病和高血压患者中进行的UKPDS试验表明,与154 mmHg相比,收缩压(SBP)的平均控制水平为 144 mmHg时,明显降低了糖尿病相关死亡、卒中和微血管终点的风险。ACCORD-BP研究结果显示,在大约4700名糖尿病患者中,与目标血压为<140 mmHg相比,目标SBP <120 mmHg时,并没有降低致命性和非致命性重大心血管事件的发生率。与标准降压治疗组相比,目标SBP <120 mmHg可使卒中发生率降低41%,但严重不良事件发生率明显增加。
抗血小板治疗
建议13:对于已有心血管疾病的患者,应该使用抗血小板治疗进行二级预防。
二级预防试验的荟萃分析显示, 阿司匹林可导致严重血管事件明显降低,总卒中和冠状动脉事件减少20%。尽管抗血小板治疗能够降低缺血风险,但使用更有效的抗血小板治疗和长期强化治疗也可能会增加出血并发症。因此,在2型糖尿病患者中,P2Y12抑制剂的使用需要根据每位患者的整体缺血和出血风险进行个性化处理。
参考文献:
Eur Cardiol. 2021; 16: e14. doi: 10.15420/ecr.2020.52
京东健康互联网医院医学中心
作者:肖靖,2009-2012年就读于301医院内分泌学硕士,2012年毕业后工作于北京博爱医院内分泌科。
-

作为全友的老粉,已经在他家买过好多次家具了。这不最近要给家里换床垫,又来了~ 挑选过程中,我有点纠结,怕我现在喜欢软的,后面又想要硬的,频繁更换麻烦不说,还浪费钱。所以最后就干脆入手了这款正面睡感适中、反面偏硬的双睡感床垫,可以随时切换另外一种睡感,舒适自在。 床垫正面填充了吸湿性非常的纤维棉,能够排掉睡觉时产生的湿气汗水,保持内部干爽透气,让睡觉变得清爽舒适。 弹簧方面,这款床垫采用的是独袋静音弹簧,对我这样的上班族来说非常友好,晚上翻身睡觉,再也不用担心有咯吱声了。休息好了,第二天才能状态在线,工作和生活效率up!️ 除此之外,边缘部分还有M形弹簧加持,更加稳固耐用,既是久坐久睡边沿,也能放心。性价比超高,值得推荐~
-

产品的自信,来源于对品质的严苛!
-

生了娃以后,坚持纯母乳的我就没睡过一个整觉,加上家里的床垫不够舒服,月子里差点把我直接“送走”,整个人的情绪变得相当不好。老公见我如此难受,赶紧从网上下单了穗宝椰棕床垫,希望能够帮我改善睡眠。用了一段时间以后,还真是挺不错的。

1、材质测评:
双重椰棕,给脊椎有力支撑
因为频繁地给孩子换纸尿裤和哄睡,很多妈妈都会出现腰痛的情况,这样的情况睡软床垫只会加重疼痛,得睡硬床垫才会有所缓解。穗宝的床垫采用了双层椰棕材质,上面一层椰棕可以提供质地偏硬的睡感,养护我们的腰椎,下面一层椰棕可以增加立体支撑感,给我们的脊椎增加支撑力,这样一来,就再也不用担心支撑不够睡着不舒服了,一觉醒来腰痛真的缓解了不少。

2、弹簧测评:
高锰碳钢弹簧,护腰健脊
除了独特的材质之外,这款床垫的弹簧也是提供支撑力的关键所在。穗宝床垫选取了高锰碳钢作为弹簧材质,每个弹簧都有5圈,不仅坚韧还很拥有足够的回弹力,做出来的弹簧支撑力特别强,躺下去以后不会有深陷其中的无力感,即便是翻身的时候也很平稳。并且,2.32MM的线径可以实现强韧承托,这么强的支撑力,躺下去就能感觉到整个背部被有力的支撑起来,带娃的疲劳感都被缓解了不少。

3、纤维测评:
抑菌清晨纤维,三重健康防护
家里有了小宝贝以后,我就格外注意卧室的卫生,尤其是床垫,毕竟孩子是要经常睡的。穗宝床垫让我特别放心,因为它的床垫抑菌率可以达到99%,提高床垫的安全性,即便是没有频繁的晾晒床垫,也不用担心受到细菌的侵害,很好的守护了我们母女的健康。而且它还有O2净化功能,可以帮助妈妈们更快进入睡眠,多睡一会儿是一会儿,最近我也是沾床就能睡着!

睡了快半个月了,腰也不怎么疼了,睡得也更舒服了,建议睡眠不足的妈妈们入手一个,改善睡眠从换床垫开始。
展开更多


















