简称:
-
急性肾损伤(AKI)最常见的内在原因是急性肾小管坏死(ATN),损伤主要发生在肾脏内。管状坏死一词用词不太准确,因为真正的细胞坏死通常很少,而且改变不仅限于管状结构。急性肾小管坏死在住院患者中很常见,可发生于缺血、接触毒素或败血症后,与高发病率和死亡率相关。急性肾小管坏死的损伤类型包括肾小管细胞损伤和死亡。
流行病学
PICARD(改善急性肾脏疾病护理计划)研究纳入了在重症监护病房(ICU)的618名AKI患者。据报道, 50%的急性肾衰患者的病因是缺血性原因引起的急性肾小管坏死,还有25%是肾毒性急性肾小管坏死导致肾功能衰竭。一项在13家三级医院进行的多中心研究发现,在45%的住院患者中,急性肾小管坏死是AKI最常见的原因。
病史和体格检查
病史和体格检查可为鉴别肾前病变和肾灌注减少引起的急性肾小管坏死提供许多线索。 腹泻、呕吐、败血症、脱水或出血导致的组织缺氧可能提示急性肾小管坏死的风险。低血压、败血症、术中事件、使用肾毒性药物(如放射造影剂或肾毒性抗生素)的住院患者有助于识别引起AKI和急性肾小管坏死的临床表现。
体格检查可能发现 心动过速、粘膜干燥、皮肤充盈减少和四肢冰凉等,都可能出现在容量不足和低血压的患者中。发热和低血压是败血症的常见表现。横纹肌溶解时出现肌肉压痛。腹腔内高血压导致腹腔室间隔综合征引起的腹胀也阻碍了肾灌注,需考虑到急性肾小管坏死的可能。
临床评估
临床评估通常是为了区分急性肾小管坏死与肾前性AKI和其他原因的AKI。鉴别诊断的疾病包括:急性肾损伤、急性肾小球肾炎、氮血症、输卵管间质性肾炎、慢性肾病、药物诱发的肾脏毒性。 有助于鉴别诊断的主要检查包括尿液分析(UA)、对补液的反应、尿钠浓度、尿钠排泄分数( FENa)、使用利尿剂后的尿素排泄分数、新型生物标志物。
尿液分析(UA)
在肾前疾病中,尿液显微镜检查正常或可能包含透明管型。急性肾小管坏死的尿液分析表现为 土棕色管型,或肾小管上皮细胞,是由于缺血或中毒性损伤导致的肾小管细胞进入管腔。
尿钠排泄分数( FENa)
这是很好的鉴别急性肾小管坏死和肾前病变的方法, FENa小于1%倾向于肾前病变,大于2%倾向于急性肾小管坏死。然而,这些值并不总是准确,因为在慢性肾前疾病中,如充血性心力衰竭和肝硬化,ATN和肾前AKI之间存在重叠。
尿钠浓度
值大于40-50 mEq/L提示急性肾小管坏死,小于20 mEq/L提示肾前疾病。
新型生物标志物
与血清肌酐相比,许多生物标志物已经成为早期检测AKI/急性肾小管坏死的标志物。这些生物标志物包括 血清胱抑素C,与血清肌酐相比,它是肾脏损伤的早期和可靠的标志物,而血清肌酐通常是在初始损伤后48至72小时出现。其他标志物包括 尿α1微球蛋白、β-2微球蛋白、尿肝型脂肪酸结合蛋白(L-FABP)和用于检测近端小管损伤的 肾损伤分子1(KIM-1),用于区分ATN和慢性肾病的 尿白细胞介素-18(IL-18)、尿路感染(UTI)和肾前氮血症。
治疗
患者管理的主要方法是降低急性肾小管坏死的发生风险,需识别出接受了高风险手术的患者以及存在糖尿病、心力衰竭、晚期恶性肿瘤、动脉粥样硬化和慢性肾病等合并症的患者。 以下是一些高风险因素:心源性休克、出血性休克、胰腺炎、严重烧伤、败血症、低血容量症、大手术(心脏搭桥、血管外科手术、肝胆手术、紧急手术探查)。
存在上述情况时, 降低急性肾小管坏死风险的干预措施包括:预防低血容量或低血压,包括,低血压患者停止使用ACEI或血管紧张素Ⅱ受体阻滞剂,通过静脉输液优化血容量状态,如晶体液,以确保足够的肾灌注。 避免使用可导致急性肾小管坏死的肾毒性药物,包括非甾体抗炎药,抗生素,如两性霉素B、氨基糖苷类、万古霉素、哌拉西林/他唑巴坦,造影剂。
利尿剂仅用于控制容量状态,改善全球肾脏病预后组织(KDIGO)2012年指南中 不推荐将利尿剂用于治疗急性肾小管坏死。其他药物如多巴胺、非诺多泮、心房利钠肽等对急性肾小管坏死患者没有任何生存获益。
肾脏替代疗法(RRT)具有相同的适应症,适用于利尿剂治疗无效的容量超负荷、低钾血症、尿毒症征象和代谢性酸中毒患者。对于 血流动力学不稳定的重症患者,持续肾脏替代治疗(CRRT)是首选方案。
预后
急性肾小管坏死患者的死亡率取决于导致急性肾小管坏死的基础疾病。这类患者预后不良的相关因素包括少尿症、营养不良、男性、需要机械通气、卒中、癫痫发作和急性心肌梗死。少尿患者的死亡率高于非少尿患者,这提示了坏死的严重程度。败血症和手术患者的死亡率很高(约60%),会导致多器官衰竭。
并发症
急性肾小管坏死相关并发症与AKI相同,包括酸碱和电解质紊乱,如低钙血症、代谢性酸中毒相关的高钾血症和高磷血症。容积超负荷与无尿症或少尿症有关。尿毒症并发症导致心包炎、出血性疾病和精神状态改变。
重视多学科团队的协作
ATN的诊断和治疗最好由一个多学科团队来完成,包括 肾脏科医生、药师、内科医生、心脏科医生和重症监护病房医生。管理的主要内容是预防急性肾小管坏死的发生,识别进行高危手术的患者,以及有糖尿病、心力衰竭、晚期恶性肿瘤、动脉硬化、慢性肾病等合并症的患者。
参考文献:
Acute Renal Tubular Necrosis. StatPearls [Internet]. 2021 Mar 7.
京东健康互联网医院医学中心
作者:杨超,毕业于北京大学医学部,现在北京大学第一医院工作,研究方向为慢性肾脏病。
-

慢性粒-单核细胞白血病是一种骨髓造血干细胞异常增殖的疾病,其临床表现主要有血液异常、肝脾肿大、感染倾向等。
1.血液异常:患者常出现血液异常,如贫血(红细胞减少)、血小板减少(导致易出血和瘀斑)以及白细胞计数增高(由单核细胞和嗜酸性粒细胞增多引起)。
2.肝脾肿大:慢性粒-单核细胞白血病患者还可会出现肝脾肿大,即肝脏和脾脏增大。一般是因为异常细胞在这些器官中的积聚所致。
3.感染倾向:由于白细胞功能异常,导致身体免疫力下降,患者容易出现感染。常见的感染症状包括发热、咳嗽、咽痛、皮肤感染等。
此外,还可导致出血倾向、骨骼疼痛等不适,需尽快到医院就诊,在医生的指导下采用合适的方法进行治疗,可帮助患者有效控制病情的进展。
-
给孩子补充维生素D。#我在快手涨知识 #健康科普在快手 #儿童健康在快手
-
今天这篇科普,送给为了追求爱情而不妥协,或者被迫或者主动延后生育的女同胞们。
不孕症的定义是夫妇为避孕未孕1年。根据最新版的国际共识建议,女方年龄大于等于35岁,未避孕未孕的时间超过半年就应该前往生殖科就诊。
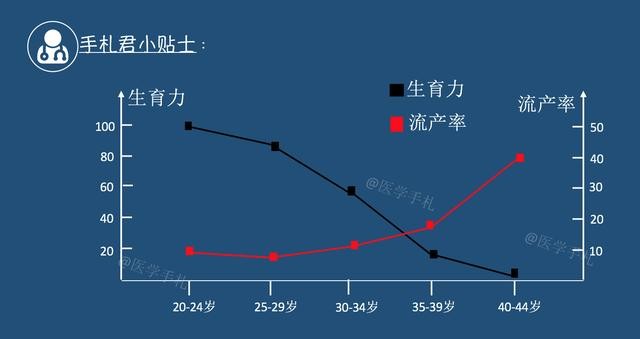
年龄超过35岁,生育力明显下降,流产率显著上升
从上图的数据就可以理解:为什么大于等于35岁,在我们生殖中心就属于重点关注帮扶的“困难户”了。

1、基础性激素:月经的2-4天早晨空腹抽血(前晚12点后禁食水)
基础性激素包含促卵泡生成素(FSH)、促黄体生成素(LH)、泌乳素(PRL)、雌二醇(E2)、睾酮(T)。其中FSH在一定程度上与卵巢储备成反比。
2、经阴道超声:月经的2-5天对卵巢内窦卵泡(始基卵泡)进行计数。双侧卵巢窦卵泡相加如果小于5个,考虑卵巢储备低下。
3、抗苗勒氏管激素(AMH):AMH在早期小于4mm的窦卵泡中分泌旺盛,不随月经周期变化,是预测卵巢储备特异性较高的指标。AMH小于1ng/ml结合窦卵泡计数小于5个通常提示卵巢储备下降。
上面3项综合的结果用于多维度评估卵巢功能。
4、男方精液分析:精液分析对一次射精后的精子总量、精子活力(主要看前向运动率)、精子形态这三个指标进行检验。做该项检查要求男方禁欲时间控制在2-7天。禁欲时间过短,精子浓度及成熟度低,禁欲时间过长,精子活力降低、畸形率升高。
5、输卵管造影:月经干净3-7天内(禁止性生活)可行该检查,为了判断配子运输通路是否通畅。如果卵巢功能很差,需要做试管婴儿时则不需要做该项检查,因为试管婴儿是体外受精,和输卵管通畅与否没有一毛钱关系。

1、期待观察半年:女方做完这些前期的卵巢功能评估后,如果卵巢储备功能尚可,男方精液分析基本达标,可以再观察备孕半年。
2、人工授精:若期待观察半年后肚子没有动静,卵巢储备功能尚可,男方的精液分析能达到人工授精精液处理后的标准(精子浓度X体积X前向运动精子率X洗涤回收系数0.3后的精子数量大于等于500万个),以上标准达标再让女方做个输卵管造影,只要不是双侧堵塞,那么尝试2-3次简单的人工授精也不失为一个高性价比的选择。

3、试管婴儿:女方如果经常熬夜抽烟酗酒,或者因为年龄的原因卵巢储备功能低下,或者双侧输卵管闭塞,或者男方的精液提示重度少弱精子症,亦或者人工授精已经尝试了3次以上仍未受孕,那么,试管婴儿就成了为数不多的选择。如果卵巢储备很低,生殖中心的医生会选择自然周期、拮抗剂方案等针对卵巢储备低下患者设计的促排卵方案。

写在最后:
今天这篇科普,送给为了追求爱情而不妥协,或者被迫或者主动延后生育的女同胞们。是否生育,准备什么时候生都是自己的选择,旁人无权干扰。作为生殖科的医生,我们希望在你们有生育需求的时候,能尽上绵薄之力,仅此而已。
更多生育问题请咨询本文作者【方褀】医生
-
不要因为无知,耽误孩子的治疗。#我在快手涨知识 #健康科普在快手
-

注意!这5种饮料别给孩子喝!#饮料 #健康科普在快手 #南方健康
-
右脚肿可能是损伤或骨折、水肿、关节炎等原因。
1.损伤或骨折:右脚遭受损伤或骨折,骨膜破裂及周围软组织损伤,小血管断裂出血时局部产生血肿,右脚就会出现肿胀的情况。
2.水肿:机体长时间站立或坐着、高温天气、高盐饮食等导致身体水肿,由于体内液体潴留,可能有右脚肿的表现。
3.关节炎:比如有类风湿性关节炎、骨关节炎的患者,关节受累后出现关节腔积液或周围组织的炎症,会引起脚部关节肿胀,有右脚肿的现象。
右脚肿的原因比较多,除了以上因素的影响,也可能是感染、静脉曲张等原因,严重者建议及时就医治疗。
-

宝宝磕到头!什么情况下该送医院?#健康科普在快手 #过个快手健康年 #南方健康
-

春节带娃注意事项,家长一定要收藏 #春节 #带娃 #育儿
展开更多
展开更多










