口腔修复科
展开更多
-
耳朵红肿,疼functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
拉肚子腹泻functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
银屑病五个月functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
糖尿病人喝那种奶粉functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
咳嗽乏力没精神functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
扑尔敏可以和安乃近和**functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
哪种适**岁半宝宝吃functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
五个月宝宝嘴巴上起了泡functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
最近有点积食,想健脾胃functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
过敏性鼻炎functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者:
展开更多
-
 点击查看å很多人总是感觉腹部、肚脐周围胀胀的不舒服,敲起来跟熟透的西瓜一样咚咚咚的,不仅小孩多见,大人也是很常见的一个临床症状。中医认为导致腹胀的原因有很多,下面我就临床最常见的原因简单讲述一下。第一种情况就是经常便秘的人会出现这种情况,因为大便不通,肠道中的燥屎阻至了肠道气机,不能使大便正常排除导致。平常可以多吃蔬菜,粗粮并且时常拍腹揉肚,以此来促进肠道蠕动。第二种情况是肝胆湿热,这种情况往往伴随口干口苦,中医讲肝的疏泄功能促使胆汁分泌而助脾胃消化吸收,湿热影响了胆汁分泌,从而出现了消化能力下降导致腹胀。此外还有一种情况是肝郁克脾,这种情况还是非常常见的,主要表现是烦躁易怒或情绪低落,时间久了不仅损伤了脾胃的功能,还会导致肝郁化火,形成肝胆湿热,第三种情况是小孩子最常见的,中医讲饮食自倍,脾胃乃伤,就是吃进去食物远远超过了脾胃的消化能力,从而导致了脾胃损伤,出现功能下降的临床表现,这种除了腹胀之外多伴随舌苔的白腻或黄腻,有口臭,放屁较臭,中医比较文雅,叫做矢气臭如败卵,臭的跟坏鸡蛋一样。另外“胃中寒则腹胀”现在人们饮食不注意,经常食凉损伤脾胃阳气,导致运化功能的下降,出现腹中胀满不适。总之导致腹胀的原因有很多,有时候大家自己购买一些健脾消食药物有效,有时无效,这是因为没有弄清楚出现腹胀的具体原因是啥,或者是因为多种原因导致的。
点击查看å很多人总是感觉腹部、肚脐周围胀胀的不舒服,敲起来跟熟透的西瓜一样咚咚咚的,不仅小孩多见,大人也是很常见的一个临床症状。中医认为导致腹胀的原因有很多,下面我就临床最常见的原因简单讲述一下。第一种情况就是经常便秘的人会出现这种情况,因为大便不通,肠道中的燥屎阻至了肠道气机,不能使大便正常排除导致。平常可以多吃蔬菜,粗粮并且时常拍腹揉肚,以此来促进肠道蠕动。第二种情况是肝胆湿热,这种情况往往伴随口干口苦,中医讲肝的疏泄功能促使胆汁分泌而助脾胃消化吸收,湿热影响了胆汁分泌,从而出现了消化能力下降导致腹胀。此外还有一种情况是肝郁克脾,这种情况还是非常常见的,主要表现是烦躁易怒或情绪低落,时间久了不仅损伤了脾胃的功能,还会导致肝郁化火,形成肝胆湿热,第三种情况是小孩子最常见的,中医讲饮食自倍,脾胃乃伤,就是吃进去食物远远超过了脾胃的消化能力,从而导致了脾胃损伤,出现功能下降的临床表现,这种除了腹胀之外多伴随舌苔的白腻或黄腻,有口臭,放屁较臭,中医比较文雅,叫做矢气臭如败卵,臭的跟坏鸡蛋一样。另外“胃中寒则腹胀”现在人们饮食不注意,经常食凉损伤脾胃阳气,导致运化功能的下降,出现腹中胀满不适。总之导致腹胀的原因有很多,有时候大家自己购买一些健脾消食药物有效,有时无效,这是因为没有弄清楚出现腹胀的具体原因是啥,或者是因为多种原因导致的。 -
 点击查看å
点击查看å#腰疼腿疼 #骨科 #骨科陈超 #中药 #硬核健康科普dou来说
-
 点击查看å
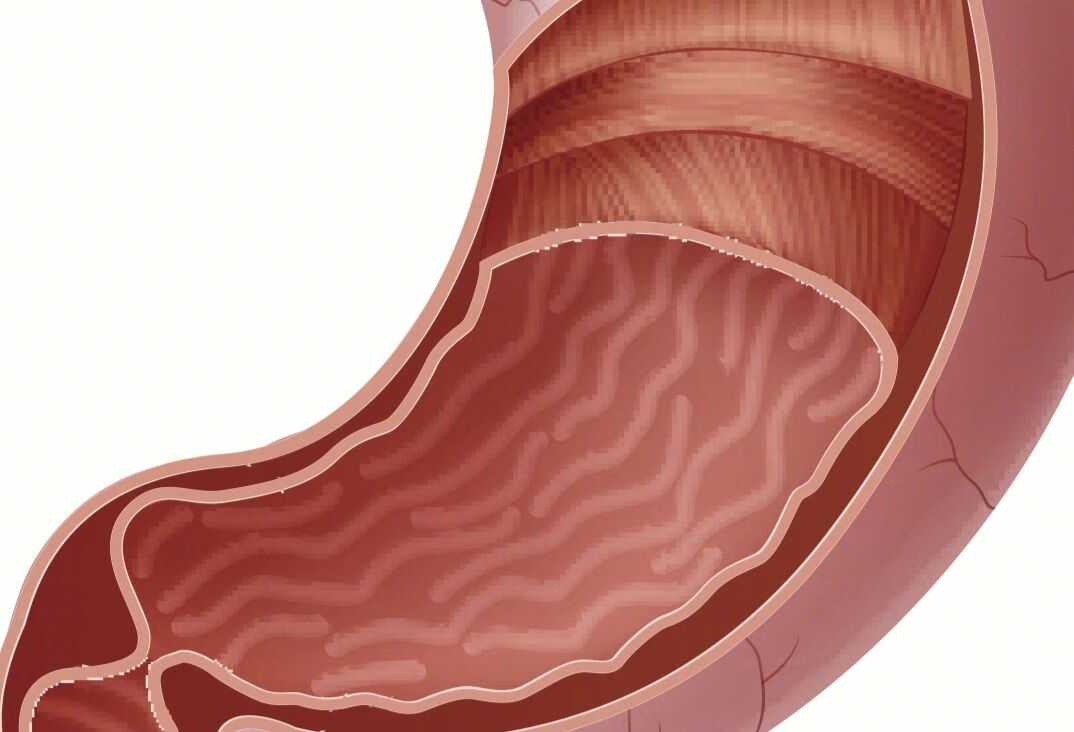
点击查看å急性胃黏膜病变是指胃黏膜发生炎症或损伤的疾病,注意事项包括控制应激和焦虑、饮食调整、避免用非甾体类抗炎药、遵医嘱治疗。
1.控制应激和焦虑:情绪压力和焦虑可能加重胃部症状。尝试放松技巧、瑜伽、深呼吸等方法来减轻应激和焦虑。
2.饮食调整:避免食用刺激性食物和饮料,比如辣椒、花椒、咖啡、浓茶、酒精等,选择清淡易消化的食物,比如米粥、面条、煮蔬菜和水果等。少食多餐,避免过度饱食,减轻胃的负担。吸烟和酗酒会刺激胃黏膜,延缓愈合过程,尽量戒烟和限制酒精摄入。
3.避免使用非甾体类抗炎药:非甾体类抗炎药,比如布洛芬、阿司匹林等,可能会加重胃黏膜病变,有必要使用这些药物,请遵医嘱使用。
4.遵医嘱治疗:按照医生的指导进行治疗和用药,常用抗酸药、胃黏膜保护剂等,比如碳酸氢钠、硫糖铝等,遵循医嘱的用药剂量和频率,不要随意更改或停止药物。
急性胃黏膜病变注意事项比较多,具体的可以去正规医院咨询医生了解,以上药物遵医嘱使用。
-
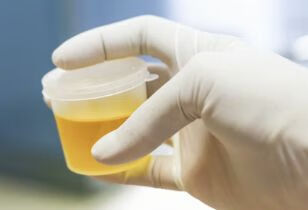 点击查看å正常新鲜尿液为透明、琥珀色液体,随尿量的多少,尿液有深有浅,但为什么尿中有泡沫呢,或是说有些人泡沫多,而有些人泡沫少?正常情况下,尿液表面张力较低,形成气泡较少,尿中含有有机物质及无机物质导致尿液表面张力增强时尿中泡沫增多。临床常见因多种原因导致尿中成分改变时,尿液表面张力减低,尿中泡沫增多。泡沫尿的原因:1. 肝肾疾病,尿中胆红素或蛋白增多导致尿液成分发生改变。2. 泌尿系统感染。3. 糖尿病。4. 泌尿道有产气菌存在时。泡沫尿都是肾病吗?1. 尿中漂浮很多细小泡沫,切久久不易散去,蛋白尿的可能性大,可能存在肾脏损害。2. 如果尿中泡沫较大或泡沫大小不等,且泡沫很快消失,这时候的尿可能是正常现象,不一定肾脏出现了问题。现今社会,越来越多的慢性肾衰竭被发现,很多等发现肾脏疾病时已经达慢性肾脏病的晚期,丧失了治疗时机。我们的肾脏每侧约有100万个肾单位,每天从事滤过功能,肾功能受损时肾单位不会随年龄增长而增多,只能逐渐减少或功能减退。保护我们的肾脏尤其重要。尿检很简单,随时送检随时出结果,尽早发现,尽早治疗
点击查看å正常新鲜尿液为透明、琥珀色液体,随尿量的多少,尿液有深有浅,但为什么尿中有泡沫呢,或是说有些人泡沫多,而有些人泡沫少?正常情况下,尿液表面张力较低,形成气泡较少,尿中含有有机物质及无机物质导致尿液表面张力增强时尿中泡沫增多。临床常见因多种原因导致尿中成分改变时,尿液表面张力减低,尿中泡沫增多。泡沫尿的原因:1. 肝肾疾病,尿中胆红素或蛋白增多导致尿液成分发生改变。2. 泌尿系统感染。3. 糖尿病。4. 泌尿道有产气菌存在时。泡沫尿都是肾病吗?1. 尿中漂浮很多细小泡沫,切久久不易散去,蛋白尿的可能性大,可能存在肾脏损害。2. 如果尿中泡沫较大或泡沫大小不等,且泡沫很快消失,这时候的尿可能是正常现象,不一定肾脏出现了问题。现今社会,越来越多的慢性肾衰竭被发现,很多等发现肾脏疾病时已经达慢性肾脏病的晚期,丧失了治疗时机。我们的肾脏每侧约有100万个肾单位,每天从事滤过功能,肾功能受损时肾单位不会随年龄增长而增多,只能逐渐减少或功能减退。保护我们的肾脏尤其重要。尿检很简单,随时送检随时出结果,尽早发现,尽早治疗 -
 点击查看å
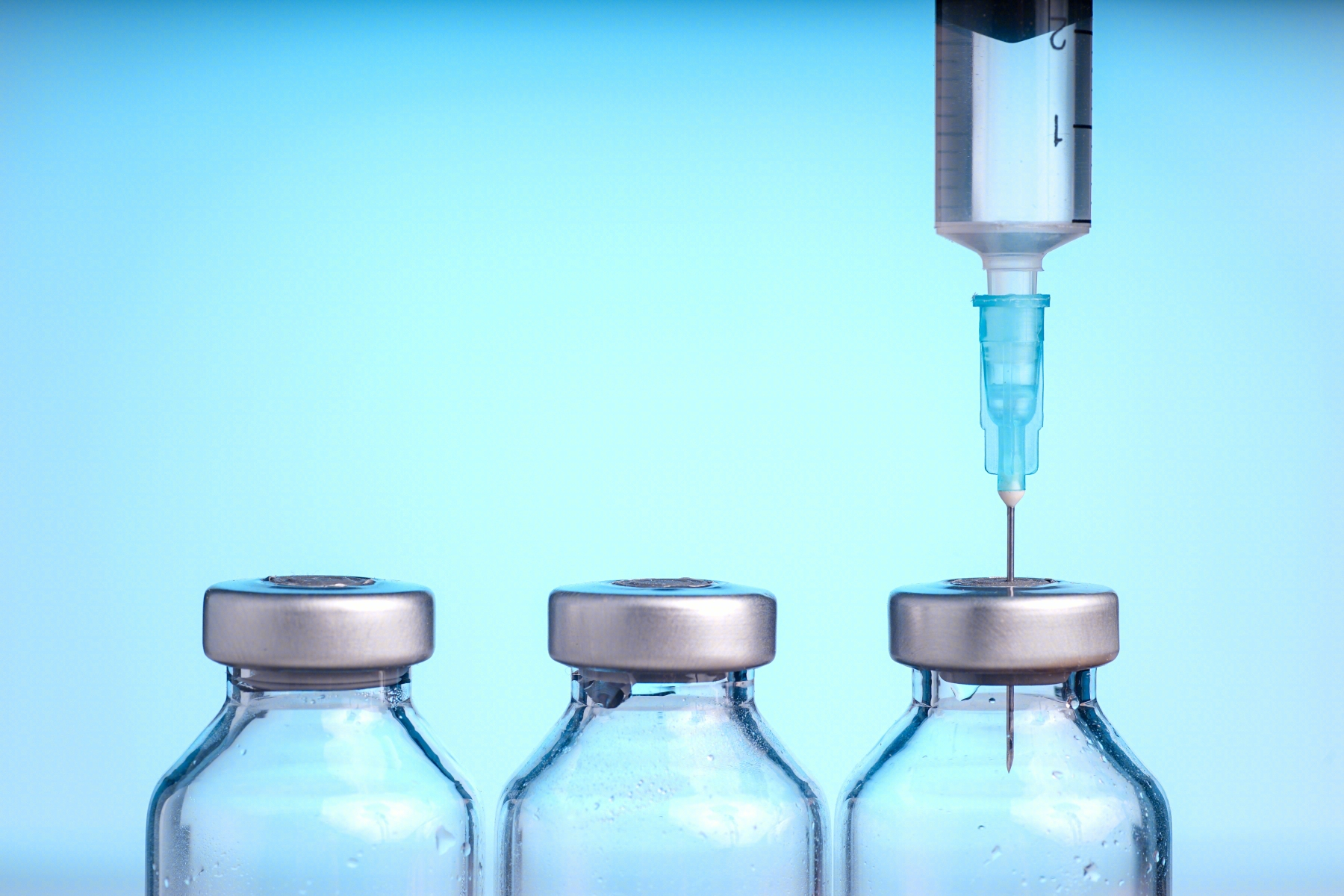
点击查看å新冠病毒又双叒叕变异了!11月9日,南非再次发现了一种新冠病毒变异株。11月26日,WHO将其定义为继阿尔法(Alpha)、贝塔(Beta)、伽马(Gama)、德尔塔(Delta)之后,第五种“关切变异株”,并取名为奥密克戎(Omicron)。[1]面对如此态势,大家一定要做好防护,勤洗手、带口罩、少出行,最重要的是,还没有打疫苗的朋友一定要尽快行动了!

然而,也有些人担心,新冠疫苗的本质是病毒,会不会让本来健康的人感染上新冠肺炎呢?这种担心是完全没有必要的。就让我们一起来了解一下新冠疫苗,看看它到底是怎么在我们的体内发挥作用的。
一. 新冠疫苗的种类
常见的新冠疫苗主要有四类——灭活病毒、病毒载体疫苗、重组疫苗和mRNA疫苗。其中,灭活病毒是被“杀死”的病毒。其他三类则会最终转化为病毒蛋白质。[2]
这四类疫苗都只保留了新冠病毒的免疫原性,而没有病毒的致病性。所谓免疫原性,其实就是激活免疫系统的能力,是疫苗功能的基础。病毒的致病性则体现在其复制能力上,而无论是灭活病毒,还是病毒蛋白,都不具有复制的能力,不能引起人体致病。
二. 新冠疫苗的功能
在人类和细菌的“斗争史”中,我们发现了一种“大规模杀伤性武器”——抗生素,它能广泛地杀伤多种细菌,是我们用于防治细菌感染的“特效药”。病毒则没有类似的特效药,我们只能依赖自己的免疫系统。而疫苗能提前激活我们的免疫系统,刺激产生记忆细胞,为病毒的入侵做好准备。
新冠病毒能通过飞沫、密切接触等方式在人与人之间传播。如果人人都能接种疫苗,病毒就“无从下手”,更何谈形成流行。因此,接种疫苗,也是对他人生命健康安全的负责。
三. 新冠疫苗的工作原理

1. 抗原提呈
注射入人体的疫苗要想发挥功能,首先要经过树突状细胞的“抗原提呈”。树突状细胞会将疫苗吞入胞内,随后切割为小的片段,“提取”其中具有免疫原性的部分,也就是抗原,“呈递”在细胞表面,以供其他免疫细胞的识别。
2. T、B淋巴细胞分化
树突状细胞表面的抗原,是开启特异性免疫的“钥匙”,能激活特定类型的初始T、B细胞。初始T、B细胞识别抗原后,能分化为效应T细胞和浆细胞,进而有“针对性”地清除我们体内的新冠疫苗。
3. 记忆细胞产生
初始T、B细胞还能分化为记忆细胞。与效应细胞会很快失活不同,记忆细胞的存活时间较长,能坚持到下一次病毒的入侵。其反应性也较快,新冠病毒来袭时,能快速分化为对应的效应细胞,发挥免疫杀伤功能,大大增强了我们对于新冠病毒的抵抗力。
新冠疫苗没有病毒的复制能力,不会引起新冠肺炎;对于变异株“奥密克戎”,现有的疫苗仍然有效;它们能刺激我们的身体产生“免疫记忆”,降低我们的感染风险……安全、有效、强力,接种新冠疫苗,你还在等什么?
【参考文献】
[1]中国疾病预防控制中心[EB/OL]. https://www.chinacdc.cn/yyrdgz/202111/t20211129_253200.html, 2021/12/4.
[2]廖小艳,陈丽丽.COVID-19疫苗研究现状[J].中国生物工程杂志,2020,40(12):8-17.
-
 点击查看å
点击查看å#痛风 #骨科陈超 #骨科 #硬核健康科普dou来说 #传承中医文化
-
 点击查看å
点击查看å
(一)治疗原则
由于血脂谱异常症通常没有明显症状,往往通过体检或者发生相应的心脑血管疾病,糖尿病或者糖耐量受损,胰腺炎等才得以发现,因而及早识别血脂异常并给予早期干预,可防治动脉粥样硬化,减少心脑血管事件,降低糖尿病等代谢综合征的风险,从而降低死亡率。

(二)控制目标
首要目标是降低LDL~C。根据巜中国成人血脂异常防治指南》的标准和血脂谱异常的危险分层,确定治疗的个体化目标。一般危险性越大,调脂治疗的要求越严格。

①其他危险因素包括:年龄(男>45岁,女>55岁),吸烟,低HDL~C,肥胖,早发缺血性心血管病家族史。
②低危患者是指10年内发生缺血性心血管病危险性<5%;
③中危患者是指10年内发生缺血性心血管病危险性为5%~10%;
④高危患者为冠心病或冠心病危症,10年内发生缺血性心血管病危险性为10%~15%;
⑤极高危患者是指急性冠脉综合征,或缺血性心血管病合并糖尿病。
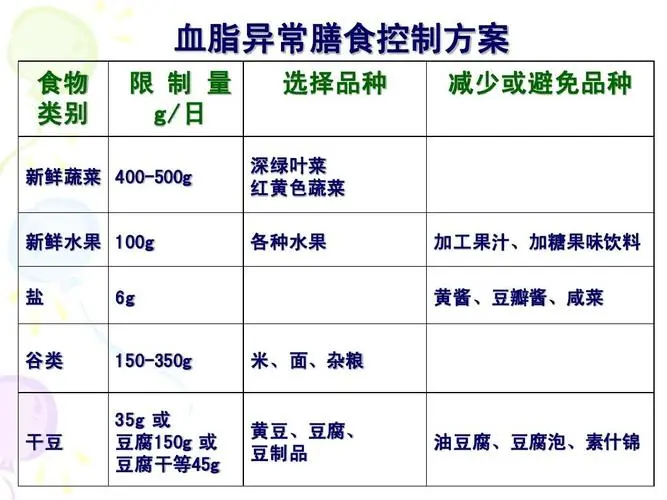
(三)治疗性生活方式改变
血脂干预应该以治疗性生活方式改变为基础,并应该贯穿治疗全过程。
1 治疗性生活方式改变包括饮食调节(减少饱和脂肪酸和胆固醇的摄入),减轻体重,增加运动,纠正不良生活方式(如戒烟,限酒,限盐)等。
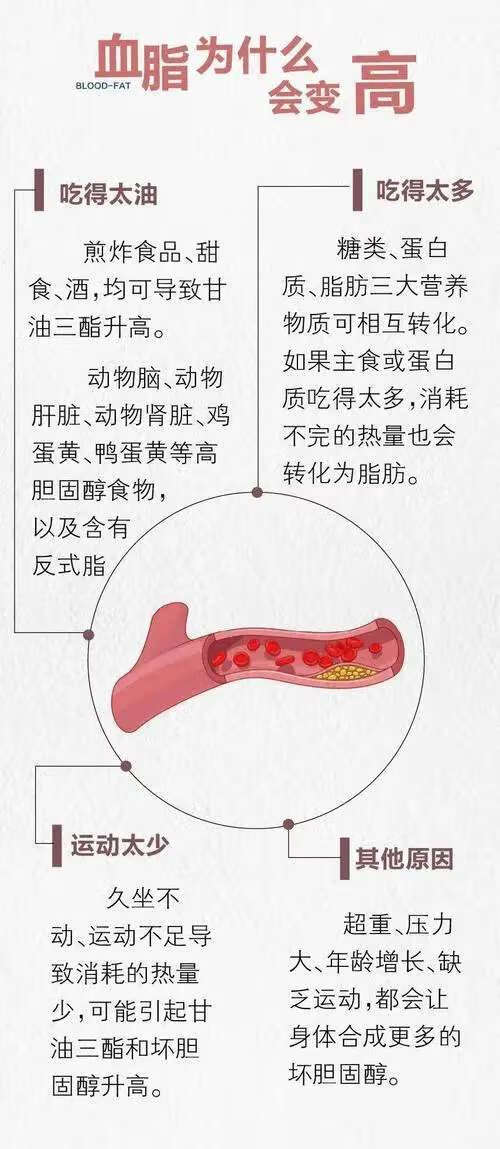
2 饮食治疗控制饮食可使血浆胆固醇降低5%~10%,同时有助于减肥,达到或者接近标准体重,并使调脂药物发挥出最佳效果。

-
 点击查看å
点击查看å大量饮酒不仅会加速体内维生素的消耗,还会使B族维生素的吸收能力大幅降低,造成情绪不稳、精神不济等问题,因此经常大量饮酒的人,应更多地摄取B族维生素。粗杂粮、全麦面包、瘦肉、燕麦、花生、大多数种类的蔬菜、麦麸等都富含B族维生素,适合这些人补充。
另外,B族维生素中的各个成员常需要相互配合才能发挥作用,因此建议同时摄入多种B族维生素,以达到最佳效果。如果平时饮酒比较多,则可以在多吃相应食物的同时,吃些复合维生素B。需要注意的是,补充维生素只能起到有限的保护作用,平时应注意避免饮酒过多,养成良好的生活习惯。
-
 点击查看å
点击查看å阴囊静脉曲张,也称为精索静脉曲张,是指阴囊内的蔓状静脉丛异常扩张或形成蚯蚓状的静脉团。病因包括生理因素以及病理因素,如静脉高压或静脉瓣功能不全。
1.生理因素:青壮年性机能较旺盛,阴囊内容物血液供应旺盛,使得精索静脉曲张多见于青壮年男性。在青春期前该病较少见,而在青春期后发病率明显上升。
2.病理因素:(1) 静脉高压:静脉高压是指在静脉血液在静脉内长期淤滞,导致静脉出现迂曲、扩张。在阴囊中,尤其是左侧的引导静脉通过精索静脉汇入肾静脉,由于肾静脉呈直角汇入,因此左侧的静脉承受的压力较大,这容易导致阴囊静脉曲张。(2) 静脉瓣功能不全:精索静脉瓣先天缺失或出现功能不良,导致血液反流,引起阴囊静脉曲张。而继发性阴囊静脉曲张通常是由其他疾病因素所引起,如肾肿瘤、盆腔肿瘤、血管压迫、巨大肾积水等。
早期的阴囊静脉曲张一般不会引起明显的临床症状,但随着病情加重,可能会导致阴囊疼痛,并可能对睾丸的生精功能造成影响,甚至引起男性不育。因此,对于重度的阴囊静脉曲张应考虑进行手术治疗。同时,患者应该尽早就医,进行详细的诊断和治疗。
-
 点击查看å
点击查看å1.等待观察和主动监测
(1)等待观察的指标:①晚期(M1)前列腺癌患者,仅限于个人强烈要求避免治疗伴随的不良反应,对于治疗伴随的危险和并发症的顾虑大于延长生存和改善生活质量的预期;②预期寿命<5年的患者,充分告知但拒绝接受积极治疗引起的不良反应;③临床T1b~T2b,分化良好(Gleason2~4)的前列腺癌,患者预期寿命>10年、经充分告知但拒绝接受积极治疗。
(2)主动监测的指征:①极低危患者,PSA<10 ng/ml时,Gleason评分≤6,阳性活检数≤3,每条穿刺标本的肿瘤≤50%的临床T1c~T2a前列腺癌;②临床T1a,分化良好或中等的前列腺癌,预期寿命>10年的较年轻患者,要密切随访PSA,TRUS和前列腺活检;③临床T1b~T2b,分化良好或中等的前列腺癌,预期寿命<10年的无症状患者。
2.外科治疗
外科治疗是前列腺癌重要的治疗方式,包括双侧睾丸切除术、根治性前列腺切除术(RP)和盆腔淋巴结清扫术。
(1)双侧睾丸切除术
双侧睾丸切除术是雄激素剥夺治疗(ADT)中外科去势的基本方法。尽管目前多以睾酮<50 μg/L(1.7 nmol/L)为前列腺癌去势标准,但双侧睾丸切除术后睾酮可以<15 μg/L。双侧睾丸切除术或被膜下睾丸切除术操作简单,几乎无并发症,可在局部麻醉下实施并在12小时内使睾酮达到去势水平;但此种手术无法逆转,且患者失去了间歇性内分泌治疗的机会。
(2)RP
RP需完整切除前列腺、双侧精囊,以及足够的外周组织以获得阴性切缘,目的是去除病灶同时保留尿控功能,尽可能地保留勃起功能。高龄不是RP的禁忌证,但患者预期生存时间应≥10年。随年龄的增长,尿失禁等并发症的发生风险相应增加,非前列腺癌相关的死亡也会增加。我国共识推荐:
①符合适应证的患者可选择其他治疗方式,包括主动监测和放疗。
②中、低危前列腺癌、预期寿命≥10年的患者可行RP。
③术前有勃起功能、前列腺癌突出包膜风险较低的患者(T1c期、Gleason评分<7分和PSA<10 μg/L)实施保留性神经的手术。
④中、高危前列腺癌患者,采用多参数MRI决定是否保留性神经。
⑤高危局限性前列腺癌和预期寿命>10年的患者,可行包括综合治疗在内的RP。
⑥经高度选择的局部进展性前列腺癌cT3a、cT3b~T4N0或TxN1期和预期寿命>10年的患者,可行包括综合治疗在内的RP。
⑦RP前不建议常规行新辅助内分泌治疗。对于局部进展、前列腺体积较大、手术难度较高的患者,新辅助内分泌治疗可以缩小前列腺体积,使肿瘤降期。
⑧pN0期患者,无需新辅助内分泌治疗。
⑨前列腺癌突破包膜(pT3期)、外科切缘阳性、精囊受侵、盆腔淋巴结转移(pN1期)的患者,建议行辅助放疗。
(3)盆腔淋巴结清扫术
淋巴结转移风险超过5%的患者应接受扩大淋巴结清扫术(eLND),清扫范围包括髂外动静脉、闭孔窝及髂内动脉周围的淋巴结组织。前列腺癌eLND和淋巴结转移患者,我国共识推荐:
①低危前列腺癌患者不建议实施eLND。
②如果术前评估淋巴结转移风险超过5%,建议对中危前列腺癌患者实施eLND。
③建议对高危前列腺癌患者实施eLND。
④不建议实施局限性盆腔淋巴结清扫术。
⑤如果淋巴结转移阳性,对pN1期患者进行内分泌治疗,并辅助放疗。对eLND术后<2个淋巴结存在显微转移、PSA<0.1 μg/L且无淋巴结外转移的患者建议观察随访。
展开更多






