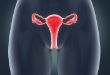
诊刮后病理提示子宫内膜增生包括增生不伴不典型增生(EH)与不典型增生(AH)
对于 EH 首先药物治疗。可以应用高效孕激素(甲羟孕酮 炔诺酮等)作为规范性的治疗,有连续治疗和后半周期续贯治疗。推荐 3-6 个月的治疗后检查,6 个月内膜活检,也可以应用曼月乐环(更推荐,内膜逆转率 100%国外为 EH 治疗首选方案),曼月乐也适合口服孕激素效果不理想的患者。目前临床资料显示曼月乐更有优势,更高的逆转率,更好的控制出血模式,更低的停止治疗后的复发率,没有生育要求的可长期放置(宫腔内药物浓度是外周血的 1000 倍以上。有效期为 5 年)
内膜逆转 2 次可以延长复查时间(1 年查一次)。如果治疗 12 个月无逆转,或治疗后复发,或进展为 AH,持续异常子宫出血,可以行全子宫切除术。
AH 依据患者有无生育要求及年龄决定,因其约 14%-30%发展为子宫内膜癌或同时合并内膜癌,如果没有生育要求,子宫全切为首选治疗。
子宫内膜增生主要与长期雌激素刺激而缺乏孕激素拮抗有关。比如肥胖,脂肪可以储存雌激素,减缓其代谢,过量的脂肪可能变为雌酮和甲基胆蒽(有致癌作用哦)。老年肥胖者比不胖者雌激素高 15-20 倍。再如长期不排卵又丧失了孕酮对雌激素的拮抗。初潮早绝经晚意味着雌激素作用持久且强。下面总结了相关因素:
- 妇科内分泌因素:围绝经期无排卵、绝经延迟、初潮早、未产等。
- 疾病:代谢疾病(肥胖症、糖尿病、高血压)、不孕症、多囊卵巢综合症、分泌雌激素的肿瘤、Lynch 综合征、长期子宫内膜炎。
- 免疫因素:系统性红斑狼疮等。
- 遗传因素:比如家族癌瘤(尤其是子宫内膜癌、结肠癌、卵巢癌和乳腺癌)。
- 激素治疗:长期雌激素暴露,他莫昔芬(乳癌用药,其结构与雌激素相似)。
首先我们了解一下,子宫内膜过薄是什么原因造成的?
一般来说是内分泌紊乱导致的激素失衡,使子宫内膜的周期性发生了变化。例如雌激素水平偏低、孕激素水平不足、排卵障碍、生长激素分泌不足等都可造成子宫内膜变薄。
某些宫腔手术(如人流刮宫等)如果损伤到子宫内膜的基底层,内膜无法正常增殖、增厚。在此,建议大家如果暂时没有生育要求,一定要做好避孕措施,不要轻易做人流,否则可能对未来的生育影响很大。
正常情况下,子宫内膜厚度<6mm 时,想要怀孕是有一定难度的,但子宫内膜偏薄并不等于绝对无法怀孕。
子宫内膜过厚又是什么原因造成的?
子宫内膜过厚主要也是由于卵巢功能紊乱导致的雌激素分泌过多所致。例如肥胖、子宫内膜增生、内分泌肿瘤等。
当子宫内膜厚度超出正常范围时会影响女性怀孕。一方面子宫内膜过厚与内分泌失调有关,排卵也会受到影响;内膜过厚>14mm 时,同样会造成受精卵不易着床。
女性一定要做好孕前检查,子宫内膜过薄或过厚都不利于受精卵的着床,会直接影响怀孕。如果女性子宫内膜异常,一定要在治疗后再怀孕。怀孕后也要时刻注意检查,一旦怀孕期间发现子宫内膜异常等现象时,需要及时就诊,以免影响胎儿的发育。
受精卵从输卵管分泌的液体中吸取营养和氧气,不断进行细胞分裂。与此同时,受精卵逐渐向宫腔方向移动,3-4 天后到达宫腔时已发育成为一个具有多个细胞的实体,形状象桑椹,所以称为桑椹胚。桑椹胚在子宫腔内继续细胞分裂形成胚泡,大约在受精后 6-8 天进入子宫内膜,这个过程叫做着床或种植,都需要合适肥沃的土壤----子宫内膜。
受精后 5-6 日,受精卵发育成晚期囊胚,通过定位、黏附和侵入三个过程着床。晚期囊胚首先接近子宫内膜,黏附在子宫内膜上开始分化。其分化出的滋养细胞穿透侵入子宫内膜、内 1/3 肌层及血管,囊胚完全埋入子宫内膜中且被内膜覆盖。自此着床完成。
目前,胚胎着床机制尚未充分阐明,但胚胎成功着床的要素包括高质量的胚胎、有接受性的子宫内膜和适宜的内分泌环境。在受精卵着床时,女性一般处于子宫内膜的分泌期,此时子宫内膜厚度在 8-12mm 之间。
而怀孕后,子宫内膜会出现一定变化。子宫内膜会比怀孕前增厚,约在 10-14mm 的范围内,甚至更厚一些,子宫内膜增厚,能对胚胎起到一定的保护作用。

子宫内膜增厚是指子宫内膜在炎症、内分泌紊乱,或某些药物的刺激下引起子宫内膜过度生长的一种疾病。在更年期,由于卵巢功能不断衰退,卵巢对垂体促性腺激素反应性低下,卵泡发育受阻而不能排卵,导致子宫内膜受雌激素持续作用而无孕激素拮抗,可以发生不同程度的增生性改变。
更年期子宫内膜增生症的治疗需要根据子宫内膜增生的性质、患者的症状来综合分析,制定治疗方案。
国际妇科病理协会把子宫内膜增生症分为三型。
- 一,单纯型增生。是最常见的子宫内膜增生类型。腺体和间质呈弥漫性增生,细胞与正常增生期内膜相似,腺上皮为单层或者假复层,细胞呈高柱状,没有异型性。发展为子宫内膜腺癌的几率仅为 1%。
- 二,复杂型增生。只是腺体增生,通常为局灶性。腺体增生明显,拥挤,结构复杂,出现腺体与腺体相邻,呈背靠背现象,增生的腺上皮可向腺腔内呈乳头状或者间质出牙样生长。腺上皮细胞没有异型性,约 3%可发展为子宫内膜腺癌。
- 三,不典型增生。腺体增生、拥挤,结构复杂,间质细胞显著减少,腺上皮细胞增生,出现异型性,细胞极性紊乱,体积增大,可见核分裂像。发展为子宫内膜腺癌几率为 23%。
从以上子宫内膜增生症的分型看,各型的预后是不一样的,所以更年期子宫内膜增厚,一般采取的治疗方法是刮宫,子宫内膜做病理,如果是单纯型增生,一般月经后半期可以用孕激素,促进子宫内膜由增生期转为分泌期,避免子宫内膜增厚。如果是复杂性和不典型增生,需要密切观察,如果还有阴道不规则流血,经期时间长,淋漓不尽的,可以宫腔镜手术治疗。
子宫内膜增厚可能是不同的疾病引起的,不同的病变有不同的治疗方法:
1.单纯性增生:
孕激素(有生育要求)
孕激素+曼月乐环(无生育要求)
2.复杂增生:
孕激素(有生育要求)
孕激素+曼月乐环(无生育要求)
3个月后宫腔镜检查,再取子宫内膜送病理
3.不典型增生:
(1)高效孕激素(有生育要求)
3个月后宫腔镜二探,再取子宫内膜送病理
(2)子宫全切+双侧附件切除(无生育要求)
4.子宫内膜息肉:
(1)宫腔镜下子宫内膜息肉电切术(有生育要求)
(2)宫腔镜下子宫内膜息肉电切术+曼月乐环(无生育要求)
5.子宫粘膜下肌瘤:
宫腔镜下子宫粘膜下肌瘤电切术
6.子宫内膜癌:
做必要的手术-病理分期
在月经前半期时,子宫内膜在雌激素的作用下,呈增殖期状态改变,此时内膜厚度一般是4-8mm。所以此时超声显示子宫内膜6mm属于正常范围。
在月经后半期时,子宫内膜在雌激素、孕激素的作用下,使继续增厚的子宫内膜呈分泌状态改变,此时内膜厚度一般是8-14mm,所以此时超声显示子宫内膜6mm是异常的,可能是因为刮宫次数过多,子宫内膜受到伤害,子宫粘连所致。
绝经后女性,子宫内膜一般<4mm,超声显示子宫内膜6mm是异常的,有子宫内膜息肉、子宫粘膜下肌瘤、子宫内膜癌前病变、子宫内膜癌的可能性,必须进一步检查,针对不同的病因作出相应处理。
青春期及育龄期女性,子宫内膜的厚度随着月经周期的变化而改变
在月经前半期时,子宫内膜厚度一般是4-8mm;
在月经后半期时,子宫内膜内膜厚度一般是8-14mm;
绝经后女性,子宫内膜厚度应该<4mm
当子宫内膜增厚时,可能会出现异常子宫出血,如月经周期缩短、经期延长、经间期出血、月经淋漓不尽、经量增多、绝经后出血,不孕等症状。
无论是月经前半期(增生期),还是月经后半期(分泌期),阴道超声显示子宫内膜超过其厚度的正常上界,或者绝经后女性,子宫内膜厚度>=4mm,均为子宫内膜增厚,就要通过宫腔镜检查找寻原因,通过病理组织学检查作出最后诊断。通常有多囊卵巢综合征(PCOS)、AUB、子宫内膜息肉、子宫粘膜下肌瘤、子宫内膜癌前病变、子宫内膜癌之可能。
针对子宫内膜厚度的问题,因为个体的差异,还有子宫周期性的问题和激素的影响,子宫内膜的厚度也会随着时间不同。
增生期子宫内膜的厚度约为九毫米到十毫米。分泌期子宫内膜的厚度大约为五毫米到六毫米;月经期子宫内膜厚度大约是八毫米到十毫米;子宫内膜厚度是随卵巢周期的改变而产生变化的,到了月经结束第 5 天的时候子宫内膜正处于增生期,内膜不断增厚到月经第十四天,可以增厚三毫米到四毫米的样子;到了月经后半期的时候,内膜就是处于分泌期了,但是仍然在继续增厚,至月经来潮之前的内膜厚可达十毫米。
所以说在正常情况下,女性的子宫内膜厚度为八毫米到十二毫米,就是最低也不能低于六毫米。

B型肝炎病毒(HBV)是一种全球性公共卫生问题,影响着超过2.5亿人。根据统计数据,每年因HBV相关疾病而死亡的人数约为82万,这一数字反映出HBV对人类健康的严重威胁。尤其是肝癌,作为HBV感染的主要并发症之一,已成为全球范围内的重要死亡原因。
然而,尽管已有多种HBV治疗药物问世,这些药物仍无法完全消除癌变的风险,且HBV引发癌变的具体机制仍未得到充分揭示。
HBV与肝癌的发病机制
在HBV感染过程中,病毒会在宿主细胞内复制,产生多种病毒蛋白。其中,病毒蛋白HBx被认为在HBV的致病机制中发挥了重要作用。研究表明,HBx通过降解宿主蛋白Smc5/6来促进病毒复制。Smc5/6是宿主细胞中与DNA损伤修复密切相关的重要蛋白质,其功能的损害可能导致DNA损伤的积累,进而增加癌变的风险。
东京大学医学部附属医院的研究小组,包括关场一磨特任临床医师、大塚基之讲师和小池和彦教授等,针对HBx对Smc5/6的影响进行了深入研究。他们提出了一个假设:HBV产生的HBx不仅促进病毒复制,还可能通过降解Smc5/6来抑制宿主的DNA损伤修复能力。
研究方法与发现
研究团队通过使用人类样本、小鼠模型和HBx过表达细胞进行实验,发现当宿主蛋白Smc5/6被HBx降解时,宿主细胞的DNA损伤修复能力显著降低。DNA损伤的积累被广泛认为是癌变的主要促进因素,研究结果显示,在Smc5/6被降解的细胞中,肿瘤形成能力得到了增强。
此外,研究还发现,使用化合物尼塔佐克仑(Nitazoxanide)抑制HBx的功能,可以有效阻止Smc5/6的降解,从而恢复宿主细胞的DNA损伤修复能力。这一发现为HBV相关肝癌的预防提供了新的策略,表明通过抑制Smc5/6的降解,可能能够降低癌变风险。
新的癌变预防概念
本研究不仅揭示了HBV相关肝癌发生机制的一部分,还提出了“通过Smc5/6分解抑制药物来预防癌变”的新概念。这一概念的提出,可能为未来的癌症预防和治疗提供新的思路。研究团队的成果已于9月1日在《肝脏病学杂志》(Journal of Hepatology)在线版上发表,标志着这一领域研究的重要进展。
研究支持与未来方向
本研究得到了日本医疗研究开发机构(AMED)和文部科学省科学研究费补助金等多个机构的支持。AMED的肝炎等克服实用化研究事业中,研究团队围绕HBV cccDNA维持相关宿主因子的全面鉴定和控制展开了深入研究。这些研究不仅有助于理解HBV的生物学特性,也为开发新型治疗策略提供了基础。
未来的研究方向可能会集中在以下几个方面:
1. 深入探讨HBx的功能:进一步研究HBx在HBV感染及肝癌发生中的作用机制,尤其是其对宿主细胞信号通路的影响。
2. 开发新型药物:基于Smc5/6分解抑制的概念,开发新型抗HBV药物,以降低肝癌的发生风险。
3. 临床试验:将实验室研究成果转化为临床应用,通过临床试验验证新药物的有效性和安全性。
4. 公众健康教育:加强对HBV感染和肝癌风险的公众教育,提高人们的防范意识,促进早期筛查和治疗。
结论
B型肝炎病毒的研究不仅是基础医学的挑战,也是公共卫生的重要议题。随着对HBV及其相关癌变机制的深入了解,未来有望开发出更有效的治疗和预防策略,减少HBV感染者的癌变风险,最终改善全球范围内的肝病防治状况。
通过科学研究的不断推进,我们有理由相信,战胜HBV及其引发的肝癌是可以实现的目标。
参考文献:https://www.h.u-tokyo.ac.jp/participants/research/saishinkenkyu/20210901.html
本内容仅供医学知识科普使用,不能替代专业诊疗
文章发布时间:2021年9月 来源:u-tokyo

ChatGPT的基础技术,Transformer提高了精度
东京大学医学部附属医院检验部的讲师佐藤雅哉(消化内科医师)、消化内科的助教中塚拓马、副教授建石良介、东京大学名誉教授小池和彦、教授藤城光弘等研究小组,开发了一种基于射频消融术(RFA:Radiofrequency ablation)后的肝癌预后预测模型,并首次证明了使用Transformer模型的预测模型比传统基于深度学习的模型具有更高的精度。
RFA作为肝癌有效的根治术,已广泛应用于医疗实践。然而,肝癌的复发率较高,且存在预后不良的肝癌,因此治疗仍面临挑战。准确了解RFA治疗后肝癌的预后对于实施个体化的知情同意和制定最优治疗方案至关重要。
2017年,Google Brain研究团队开发的AI模型Transformer,作为ChatGPT(生成预训练Transformer)的基础,已在自然语言处理和计算机视觉领域展现出超越传统深度学习技术的高性能。通过使用Transformer模型,有望更准确地评估RFA后肝癌患者的预后,但迄今为止尚未有使用Transformer模型进行肝癌预后估计的报告。
使用Transformer的机器学习模型进行的预测,除了肝癌之外,还可以应用于医疗的多个领域,未来的其他领域应用也备受期待。本研究成果于2023年9月9日(当地时间)在美国学术期刊《Hepatology International》在线版上发表。
本内容仅供医学知识科普使用,不能替代专业诊疗
文章发布时间:2023年8月 来源: Hepatology International
展开更多














