
北京医院皮肤科 葛蒙梁
白癜风(vitiligo) 是一种获得性、特发性色素脱失性疾病,病程慢性。全球发病率0.5%~2%[1]。病因不明,其发病与遗传性和非遗传性多因素有关。白癜风的发病主要有如下假说:①遗传因素,双胞胎和家系的研究表明遗传因素在白癜风发病中起重要作用,但不同人种具有显著的遗传异质性。研究发现了与白癜风相关的许多候选基因,并已确定在染色体17p的一个白癜风易感基因NALP1[2]。②黑素细胞自身免疫损伤学说,白癜风病人血清中有抗黑素抗体或同时患甲状腺疾病等自身免疫性疾病。③黑素细胞内在结构和功能缺陷学说。④自由基学说,体内自由基产生过多或自由基清除系统受损,导致黑素细胞代谢障碍。⑤神经化学物质损伤黑素细胞学说,如自主神经的某些产物(乙酰胆碱、正肾上腺素、肾上腺素、褪黑素)干扰酪氨酸酶的活性。⑥黑素细胞生长因子缺乏学说,研究发现,角质形成细胞能分泌多种细胞因子,如碱性成纤维细胞生长因子、神经生长因子等,它们对黑素细胞生长起重要作用。另外劳累和精神创伤与白癜风发病或加重关系密切。
【诊断要点】
一、 临床特点: 白癜风是皮肤或黏膜突然出现的色素脱失斑点或斑片。斑片大小不等,形态不一,数目不定。皮损颜色通常为牛奶白或粉笔白,但无萎缩或脱屑。一般无自觉症状,少数人皮损出现前有局部痒感或皮肤发红,逐渐出现白斑。白斑可发生于皮肤任何部位,可沿神经单侧或对称分布。好发于面、手背、肘、膝、乳头、腋下、骶尾部、腹股沟和生殖器等易受摩擦部位。病变部位毛发色泽正常或变白。白斑境界清楚,其周围皮肤可有色素增加现象。但初发皮损可为轻度色素减退斑,边界模糊。
2011年国际色素细胞大会白癜风欧洲学组专家会议达成共识,将白癜风临床分为节段型、非节段型和未定类型[3]。节段型白癜风多发生于儿童,皮损发展迅速,并较早累及毛囊毛发,以后病情大多稳定不再发展,一般不伴发自身免疫疾病。非节段型白癜风多数在成人期发病,病情缓慢进展,累及毛囊毛发较晚,且常伴发自身免疫性疾病。非节段型白癜风又分为肢端型、黏膜型、散发型、泛发型、混合型和少见变异型。要正确判断白癜风进展期、消退期和稳定期来选择治疗方案,但文献对稳定期的定义从3个月至2年不等。进展期白癜风患者外伤后容易发生同形反应,不适合做外科手术治疗。
不典型白癜风诊断需Wood灯检查,白癜风皮损在暗室中用Wood灯照射呈瓷白色,而其它炎症后暂时性色素脱失斑因有一些黑素,能吸收光线,因此不像白癜风那样白,而可与这类白斑鉴别。白癜风患者脉络膜和视网膜的色素上皮内常有散在的色素脱失区。
二、 实验室检查:白癜风诊断一般很少做化验检查,但有些检查可了解患者是否有自身免疫性疾病。可检查抗核抗体(ANA)、全血细胞检查、血糖、促甲状腺素(TSH)和甲状腺自身抗体。
【治疗】
白癜风是一种难治性皮肤病,虽然目前的治疗方法很多,但治疗效果因人而异,很难令人满意。一般来说初发或病程较短者、皮损位于头面部者、年龄小者治疗效果要好些。要根据不同类型、部位、病情是否稳定及对治疗的反应确定治疗方案,让患者充分了解该病知识,树立治疗信心,坚持长期治疗才能获得较好疗效。
一、白癜风治疗方案的选择[4]:
(一)、节段型白癜风或局限性非节段型(<2-3%体表面积)
一线治疗:避免诱因,局部外用糖皮质激素或钙调神经酶抑制剂
二线治疗:窄波UVB治疗,308准分子激光最好。也可联合局部外用糖皮质激素或钙调神经酶抑制剂。
三线治疗:如果面部等部位的白癜风经上述治疗复色不理想,可考虑外科手术。
(二)、大于体表面积3%的非节段型白癜风
一线治疗:窄波UVB治疗3个月,如果有效,继续治疗9个月。
还可加用局部外用糖皮质激素或钙调神经酶抑制剂治疗。
二线治疗:如果N-UVB治疗无效,可系统应用糖皮质激素。
三线治疗:如经上述治疗1年无效,且病情稳定,可考虑外科手段治疗,
四线治疗:如果皮损面积>50%,或面手部皮损较多,经上述治疗无效者,可考虑脱色治疗。
二、白癜风治疗方法
(一)、局部药物治疗
1. 糖皮质激素 对小面积的局限型白癜风,外用糖皮质激素有效。外用糖皮质激素制剂有溶液、软膏、霜剂等,如0.05%卤美松乳膏,每日2次,对非节段型白癜风皮损有较好疗效。长期应用可出现毛细血管扩张、色素沉着和皮肤萎缩等副作用。可与其他类外用药物轮流使用,减少副作用的发生。如果外用糖皮质激素2个月没有明显效果,要停用或换用其他治疗。
2. 钙调磷酸酶抑制剂 面部和外阴白癜风避免较长时间外用糖皮质激素,可以用他克莫司(0.1%、0.03%)或吡美莫司软膏(1%)局部外用,每天2次,疗效较好,且没有糖皮质激素外用的副作用。局部可出现短暂烧灼感。
3. 维生素D衍生物 卡泊三醇软膏外用有效,每天2次,2-4个月。
4. 氮芥酒精 盐酸氮芥50mg溶于95%酒精100ml中,每日2次外涂,药物进入人体形成乙烯亚胺基,与巯基起作用,激活酪氨酸酶,加速黑素合成。副作用有局部刺激或因用药范围过大致白斑周围正常皮肤色素加深。
(二)、紫外线治疗:
1.光化学疗法(补骨脂素加长波紫外线,PUVA) 常用的光敏剂补骨脂素是8甲氧补骨脂素(8-MOP)。8-MOP不能直接产生黑素,而是加强紫外线的作用,一方面使还原黑素氧化为黑素并促其扩散,另一方面皮肤产生炎症,破坏皮肤中的疏基化合物,激活酪氨酸酶活性,催化黑素的形成。因其副作用大现基本被窄波UVB替代。
2. 窄谱UVB(NB-UVB) NB-UVB是能量主要分布在311nm的中波紫外线,可以在不依赖光敏剂的情况下产生光化学反应,从而发挥治疗作用。并且NB-UVB减少了宽谱UVB中容易产生红斑效应的小于300nm的波长成分,因而可以应用较大的治疗剂量而不产生红斑反应。首次照射剂量使用0.6J/cm2,后续治疗根据皮疹反应递增,每次增加10%或20%。在白斑部位出现轻微红斑反应后,维持剂量不变,每周2-3次,坚持2-3个月,如局部出现点状色素再生,需要继续坚持至6个月的疗程,多数患者均有不同程度的色素再生。患者对于治疗的耐受性良好。主要的不良反应为治疗后皮肤干燥,轻度瘙痒感,可以通过外用润肤剂改善。
3. 308准分子激光 准分子激光使用308nm单一波长,将高剂量的光能直接照射到白癜风皮损上,较NB-UVB疗效好,副作用少,是目前市场上治疗白癜风疗效最好的光疗仪器[5]。且36×14 cm2的治疗头特别适合治疗各种特殊部位的白癜风。局限性白癜风皮损每周治疗2次,平均约24-48次。部分病人在治疗1-2周就可以出现明显复色。
(三)、系统应用糖皮质激素 适用于进展期及泛发型白癜风,尤其是伴发自身免疫性疾病的患者。小剂量治疗,安全有效。泼尼松每日15mg,连服2个月。见效后每2-4周递减5mg,直至隔日服5-10mg,维持3-6个月。有效率可达74%-90%。应用时要注意禁忌症及可能出现的副作用。
(四)、手术治疗 适用于面积小、非瘢痕体质、药物治疗效果不理想的稳定期白癜风。
1.黑素细胞自体移植:选择色素正常的非暴露部位皮肤作供皮区,白癜风部位及供皮区均采用负压(300-500mmHg)抽吸2-3小时产生水疱,将受区疱顶弃去,再将供皮区疱顶移植于白癜风受区创面上,敷料包扎固定,7天后移植片成活,半个月至1个月色素恢复。此法简单易行,无痛苦,亦不会形成疤痕,色素不易消退。
2.自体小片植皮:用1-1.5mm钻孔器打孔,孔间距约5mm,使其自然止血,将供区小片游离皮片植于孔内,加压包扎15天成活,恢复色素,并向周围产生色素。
3.自体或同种异体黑素细胞培养移植:取患者或同种异体正常皮肤,分离黑素细胞在培养基中进行人工培养,细胞达到一定浓度,将黑素细胞混悬液注入到用负压法产生的水疱中。水疱吸收后,移植区逐渐恢复色素。
4.毛囊移植: 适用于眉毛、睫毛小面积白癜风。取一小条带有毛发的枕部区头皮,以单个毛囊分离,利用毛发移植器,间隔5-10mm,对皮损进行毛发毛囊移植,色素自毛囊处恢复,扩展融合而逐渐复色。
5.单纯皮肤磨削术 适合于面积小的白斑,一般1-2cm2的稳定期皮损。磨削机或砂纸擦破皮损至轻微出血,然后每天用5%氟尿嘧啶涂布后用聚乙烯封包,7-10天后改用5%磺胺吡啶钠聚乙烯二醇,每日一次,至上皮形成,1个月内色素沉着出现。
6.文身 使用一种非变应原性的三氧化二铁色素对皮损区进行纹身,形成永久的微色素形成。
7.外科手术切除 直接切除皮损后缝合或应用局部皮瓣转移。适用于面积较小、晕痣、特别是毛发区域、经规范用药无效而白斑稳定的患者。
(五)遮盖剂(化妆) 安全方便,但停药数天就开始褪色,故每2-4天需重复应用。
1. 5%二羟基丙酮重复外用,直至形成正常皮肤相似的色素。停药2-3天开始褪色,2周后色素完全消退。
2. 青核桃提取液重复外用,可形成正常皮肤相似的色素。停药2-3天开始退色,部分患者皮损中出现正常色素岛,并逐渐扩大,可恢复色素。
3. 高锰酸钾液:2.4mg高锰酸钾溶于250ml水中,涂于患处,干燥后形成暂时性着色。
4. 化妆品商店的各种肤色的遮盖霜局部外涂,可以遮盖白斑,起到较好的美容效果。
(六)脱色剂 对于皮损面积大于50%,对现有疗法无效者,或暴露部位皮损面积远多于正常肤色的患者,可采用10%~20%氢醌进行脱色治疗,将残留的色素区色素脱失以达到美容的目的。
白癜风是一个慢性病,维持一段时间的治疗非常重要,有研究表明,维持治疗5年以上,患者复发的可能性明显减少。在积极配合医生治疗的同时,要做到充足睡眠,心情舒畅,均衡饮食,适当运动。要记得多晒太阳,但不要暴晒。

白癜风出现瘙痒症状是怎么回事?
白癜风是一种由于黑色素缺失所引起的皮肤病,一般情况下不痛不痒。然而,任何事都不是绝对的。比如在临床上我们就发现,有少数患者在白斑出现前会有局部痒感症状,当白斑出现后痒感就会消失。
白斑处瘙痒症状的出现,很可能是由于外界的一些不良刺激所导致的,比如阳光暴晒、皮肤过敏、病菌感染或者用药不当等因素所引起。还有一种可能就是,白斑正处于快速发展期,因为研究发现,有些患者在发展期会伴随皮肤瘙痒症状。因此,要想缓解这种瘙痒症状,就需要弄清楚发痒的原因,然后针对性地进行护理。
白斑处出现瘙痒怎么办?
白斑处出现瘙痒症状,千万不要老是挠抓,也不要随便抹药,一定要及时找正规的皮肤病专科专业医生咨询。深圳肤康皮肤病专科门诊部张庆果医师温馨提示,以下几点需要注意:
- 切莫经常抓挠
- 当患处皮肤出现瘙痒的情况时,建议患者不要用力用手抓挠,以免把患处皮肤抓破,进而引起白斑处皮损的感染,或者发生同行反应,使得皮肤组织的免疫力下降,从而使白癜风的病情更加严重。
- 要慎用外用药
- 很多白癜风患者往往会使用外涂药,如果外用药物涂抹太多,一旦经紫外线照射,很容易对皮肤造成一些不利刺激,或引起一些过敏性不良反应。另外,白斑处出现瘙痒后,也别胡乱使用一些止痒膏,一定要在医师的指导下使用。
- 少用化妆品
- 对于习惯化妆的面部患者来说,如果皮损部位出现瘙痒症状,建议还是少接触各种各样的护肤品为好,以免引起皮肤过敏,导致白斑蔓延。因为很多化妆品里含有铅、汞、砷等重金属成分,可能会堵塞毛孔,影响皮肤的呼吸。
- 平时要加强护理
- 患者在日常生活中也要勤讲卫生,在使用一些化学物品时也要有所注意,比如在使用洗衣粉、肥皂等洗涤用品时,要避免让这些物质接触到皮损部位和瘙痒部位,以免带来一些不良的刺激。

一旦身上出现白斑,往往会引起惊慌,担心患了白癜风;其实白斑≠白癜风。患者对于“白”的畏惧是可想而知的,发生在不同部位的白斑对患者带来的影响也是不一样的,一般来说发生在头面部、颈部、双手部等暴露部位的白癜风可能对患者的影响更大,因为这些部位是要直接见人的,这些部位的白斑的治疗往往需要比较快速而激进的治疗方法,而其他部位的白斑你可以通过衣物去遮盖,但对于比较隐私部位或者私密部位的白斑呢?患者一般是怎样一种态度,而大夫往往推荐怎样的治疗方案呢?在这里我们将进行尽可能详尽的分解。
首先我们谈谈男性私密部位白斑给患者带来哪些影响?
男性私密部位一般来说是指阴囊、阴茎及肛周在内的肚脐以下穿三脚裤的区域。该部位的白斑虽然说可以通过内衣内裤遮盖,但也存在其他问题。对于未婚男女的话,可能会担心自己因为该部位的白斑而被将来的另一半所嫌弃而产生自卑的心理,对于已婚男女的话,可能这方面的影响会稍微小一点,但或多或少也会有一定的影响,因此针对男性私密部位发生的白斑,患者迫切治疗的愿望依然是相当强烈的。
白斑可以是先天性的,也可以是获得性的。也可以是其他疾病的表现。白斑一定是白癜风吗?还包括哪些病呢?
下面主要谈谈白癜风:
病理学上,白癜风主要影响表皮的黑素细胞,毛球内黑素细胞也有一定程度的受累,表现为表皮、粘膜内黑素细胞及黑素颗粒的减少或消失。
一.白癜风诊断标准为:①通常在儿童期或青春期发病,表现为大小和形状各异的脱色性白斑,周围颜色正常或有色素增加;②亦常见于外伤部位,白斑部位的毛发通常也变白;③排除其他白斑性皮肤病;④在wood灯下白斑区见亮白色荧光。Wood灯:皮损颜色呈灰白色,边界欠清,Wood灯下皮损面积大于目测面积,提示是进展期。皮损颜色是白色,边界清,wood灯下皮损面积≤目测面积,提示是稳定期。以上3条符合任何一条即可考虑病情进展。
二.治疗原则
(一)进展期自癜风
1.未定类型(原称局限型):可外用糖皮质激素(简称激素)或钙调神经磷酸酶抑制剂(他克莫司软膏、吡美莫司乳膏)等,也可外用低浓度的光敏药,如浓度<0.1%的8-甲氧沙林(8-MOP);维生素D3衍生物;局部光疗可选窄谱中波紫外线(NB-UVB)、308 nm准分子激光及准分子光。对于快速进展期,可系统用激素。
2.非节段型与混合型:VIDA积分>3分考虑系统用激素,中医中药、NB-UVB、308 nm准分子光及准分子激光。快速进展期采用光疗可联合系统用激素或抗氧化剂,避免光疗引起的氧化应激而导致皮损扩大。局部外用药治疗参考进展期未定类型。
3.节段型:参考进展期未定类型治疗。
(二)稳定期白癜风
1.未定类型(原称局限型):外用光敏剂(如呋喃香豆素类药物8-MOP等)、激素、氮芥、钙调神经磷酸酶抑制剂、维生素D3衍生物等;自体表皮移植及黑素细胞移植;局部光疗参考进展期未定类型。
2.非节段型与混合型:光疗(如NB-UVB,308 nm准分子光及准分子激光等)、中医中药、自体表皮移植或黑素细胞移植(暴露部位或患者要求的部位)。局部外用药参考稳定期未定类型。
3.节段型:自体表皮移植或黑素细胞移植(稳定6个月以上),包括自体表皮片移植,微小皮片移植,刃厚皮片移植,自体非培养表皮细胞悬液移植,自体培养黑素细胞移植等。参考稳定期未定类型治疗。
三.治疗细则
(一)激素治疗
1.局部外用激素:适用于白斑累及面积<2%~3%体表面积的进展期皮损。超强效或强效激素,可连续外用1~3个月或在皮肤科医师的指导下使用,或予强弱效或弱中效激素交替治疗。成人推荐外用强效激素。如果连续外用激素治疗3~4个月无复色,则表明激素疗效差,需更换其他治疗方法。
2.系统用激素:适用于VIDA>3分的白癜风患者。口服或肌内注射激素可以使进展期白癜风尽快趋于稳定。成人进展期白癜风,可小剂量口服泼尼松0.3mg·kg-l·d-l,连服1~3个月,无效中止。见效后每2~4周递减5 mg,至隔日5 mg,维持3~6个月。或复方倍他米松针l ml,肌内注射,每20~30 d 1次,可用1~4次或由医生酌情使用。
(二)光疗
1.局部光疗:NB-UVB每周治疗2~3次,根据不同部位选取不同的初始治疗剂量,或者在治疗前测定最小红斑量(MED),起始剂量为最小红斑量的70%。下次照射剂量视前次照射后出现红斑反应情况而定:如未出现红斑或红斑持续时间<24 h,治疗剂量增加10%~20%,直至单次照射剂量达到3.0J/cm2(Ⅲ型、Ⅳ型皮肤)。如果红斑超过72 h或出现水疱,治疗时间应推后至症状消失,下次治疗剂量减少10%~20%。如果红斑持续24~72 h,应维持原剂量治疗。308 nm单频准分子光、308 nm准分子激光:每周治疗2~3次,治疗起始剂量及下一次治疗剂量参考NB-UVB。
2.全身NB-UVB治疗:适用于皮损散发或泛发的非节段型或混合型白癜风。每周治疗2~3次,初始剂量及下次治疗剂量调整与局部NB-UVB相同。光疗治疗次数、频率、红斑量和累积剂量并非越多越好,累积剂量大易形成皮肤干燥、瘙痒、光老化等不良反应大。治疗次数、频率、红斑量和累积剂量与光耐受(平台期)的出现有关。①如出现平台期(连续照射20~30次后,无色素恢复)应停止治疗,休息3~6个月,起始剂量以最小红斑量开始;②在治疗3个月无效应停止治疗;③只要有持续复色,光疗可继续;④不建议进行维持性光疗;⑤快速进展期,联合系统用激素治疗,可避免光疗诱发的同形反应,起始剂量<70%的最小红斑量。病程短、非节段型疗效优于病程长、节段型;面颈、躯干疗效优于肢端。
3.光疗的联合治疗:光疗联合疗法疗效优于单一疗法。联合治疗主要有:光疗+激素口服或外用;光疗+钙调神经磷酸酶抑制剂外用;光疗+口服中药制剂;光疗+维生素D3衍生物外用;光疗+光敏剂外用;光疗+移植治疗;光疗+口服抗氧化剂;光疗+点阵激光治疗;光疗+皮肤磨削术等。
4.局部光化学疗法及口服光化学疗法:由于其疗效并不优于NB-UVB,不良反应多,已被NB-UVB取代。
(三)移植治疗
适用于稳定期白癜风患者(稳定6个月以上),尤其适用于稳定期的未定类型和节段型白癜风患者,其他型别白癜风的暴露部位皮损也可以采用。选择移植方法需考虑白斑的部位和面积,进展期白癜风及瘢痕体质患者为移植禁忌证。常用的移植方法包括:自体表皮片移植、微小皮片移植、刃厚皮片移植、自体非培养表皮细胞悬液移植、自体培养黑素细胞移植、单株毛囊移植等。移植治疗与光疗联合治疗可提高疗效。
(四)钙调神经磷酸酶抑制剂
包括他克莫司软膏及吡美莫司乳膏。治疗时间连续应用3~6个月,间歇应用可更长,复色效果最好的部位是面部和颈部。特殊部位如眶周可首选应用,黏膜部位和生殖器部位也可使用,无激素引起的不良反应,但要注意可引起局部感染如毛囊炎,痤疮出现或加重等。
(五)维生素D3衍生物
外用卡泊三醇软膏及他卡西醇软膏可治疗白癜风,每日2次外涂。维生素D3衍生物可与NB-UVB、308 nm准分子激光等联合治疗。也可以与外用激素和钙调神经磷酸酶抑制剂联合治疗。局部外用卡泊三醇软膏或他卡西醇软膏可增强NB-UVB治疗白癜风的疗效。
(六)中医中药
分为进展期和稳定期2个阶段,形成与之相对应的4个主要证型(风湿郁热证、肝郁气滞证、肝肾不足证、瘀血阻络证)。进展期表现为风湿郁热证、肝郁气滞证,稳定期表现为肝肾不足证、瘀血阻络证。儿童常表现为脾胃虚弱。治疗进展期以驱邪为主,疏风清热利湿,疏肝解郁;稳定期以滋补肝肾、活血化瘀为主,根据部位选择相应中药。
(七)脱色治疗
主要适用于白斑累及面积>95%的患者。已证实对复色治疗的各种方法抵抗,在患者要求下可接受皮肤脱色。脱色后需严格防晒,以避免日光损伤及复色。1.脱色剂治疗:20%氢醌单苯醚,每日2次外用,连用3~6周;也可用20%4-甲氧基苯酚乳膏(对苯二酚单甲醚)。开始用10%浓度的脱色剂,以后每1~2个月逐渐增加浓度。每天两次外用,先脱色曝光部位再脱色非曝光部位,1~3个月出现临床疗效。注意减少皮肤对脱色剂的吸收,身体涂药后2~3 h禁止接触他人皮肤。2.激光治疗:可选Q755 nm、Q694 nm、Q532 nm激光。
(八) 遮盖疗法
用于暴露部位皮损,用含染料的化妆品涂搽白斑,使颜色接近周围正常皮肤色泽。
(九) 儿童白癜风
局限性白斑:<2岁的儿童,可外用中效激素治疗,间歇外用疗法较为安全;>2岁的儿童,可外用中强效或强效激素。他克莫司软膏及吡美莫司乳膏可用于局限性儿童白癜风的治疗。快速进展期的儿童白癜风皮损可采用小剂量激素口服治疗,推荐口服泼尼松5~10 mg/d,连用2~3周。如有必要,可以在4~6周后再重复治疗一次。
(十) 辅助治疗
应避免诱发因素如外伤、暴晒和精神压力,特别是在进展期。治疗伴发疾病。心理咨询,解除顾虑、树立信心、坚持治疗。
(十一)外科治疗
不管是哪个部位的白癜风,当明确诊断之后,首先仍然是积极的皮肤内科治疗,就是大家通常理解的吃药和涂药,这个过程至少要持续半年的时间,尽可能的让白斑肤色,由于外阴部位的皮肤比较薄嫩,所以这个部位的用药跟其他部位又有明显的差别,不能太刺激,又不能太弱,所以需要把握好这个度。经过半年到1年的治疗之后,如果白斑完全肤色,那么你只需要定期专科复诊随访就可以了。基本上70%的患者通过药物及物理治疗无法达到满意的效果,你说通过这些内科的联合物理治疗的方法有效吗?有效的,但有效率非常低,有很大一部分人只能控制住不再继续发展,或者说原来的白斑面积有缩小,但缩小到一定的程度就“定死”在哪里了,接着吃药、涂药抹药根本没有效果,这是因为这个部位白斑下面的黑色细胞完全死了,死的很彻底,所以这时候你的任何内科治疗都是“无用功”,这时候我们往往需要用外科的方法来处理白癜风。阴囊部的白癜风经过药物治疗后白斑没法再好转时,如果面积小,可以将其直接切除。
五.白癜风患者最关心的几个问题
(一)白癜风会传染吗?
白癜风不会传染。白癜风是色素代谢障碍而发病,不是由病原体引起,无传染性。患者及其周围的人都应对此有所认识,不应歧视白癜风患者。在日常人际交往中,白癜风患者常有一种自卑感,不愿接触熟人,尤以暴露部位发病者更加严重。作为患者的家人、同事或朋友,要主动和患者交往,理解他们,帮助他们树立生活的信心、早日康复。患者则更应该理性看待疾病,消除自卑恐慌心理,正常生活和社交。
(二)白癜风会遗传吗?
父母亲患了白癜风,最担心会遗传给下一代。临床中观察发现白癜风有一定的遗传性,在同一个家族中会有多人患白癜风。进一步的研究提示白癜风可能是多基因遗传,伴有不同的外显率。这也就是说即使家族中有人患有白癜风,与患者有血缘关系的人不一定都会的白癜风,是否发病还受到环境、精神状况、工作种类、生活方式的影响。故白癜风虽有一定的遗传倾向,但并非所有患者子女都会患白癜风。
(三)得了白癜风需要做什么检查?
大部分白癜风通过皮肤科医生临床看诊就可以做出诊断,有些患者的白斑不典型,可以通过特殊的紫外线灯(伍德氏灯)检查来帮助明确诊断。此外,一些患者可能伴随其他的自身免疫相关疾病,医生会建议抽血进行相关检查。遇到诊断十分困难的,可能还需要在白斑部位取皮肤活检,在显微镜下进行病理检查辨认。
其他白斑还有
1.粘膜白斑:
男性生殖器白斑多见于包皮内侧、冠状沟、龟头部位,边界不清、形状不规则白斑。肛门粘膜白斑常伴瘙痒。与局部刺激、神经血管营养失调、代谢紊乱等局部因素以及感染、自身免疫、性激素、遗传、氧化与抗氧化等因素有关。该白斑黑素细胞数量正常,表面粗糙,有过度角化,触之韧硬感可区别于阴部白癜风。
2.硬化萎缩性苔藓:
硬化性萎缩性苔藓是一种慢性炎症性皮肤病。皮损大多是非对称性的呈粉红色、象牙白色,融合性的斑疹或斑片,边界清楚。后期斑片上出现羊皮纸样萎缩。此病病理改变有特异性,表现为淋巴细胞浸润,毛囊角栓,棘层萎缩,基底细胞液化变性,真皮浅层呈纯一化改变。
3.无色素性色素失禁症:
即伊藤色素减少症,为常染色体显性遗传,先天性神经皮肤病,50%以上的病例在出生时或婴幼儿期发病,常伴有智力发育障碍和癫痫。本病单侧(偶尔双侧)形态奇异的白斑,无自觉症状,或伴有其他系统疾病,且出生后不久发病,不伴有脉络膜黑素消失,可区别于白癜风和白化病。病理表现为基底细胞层内黑素颗粒减少,部分完全缺如。
4.炎症后色素减退:
很多炎症性皮肤病,如扁平苔藓的白色Wickham纹、红斑狼疮、银屑病、玫瑰糠疹、湿疹、神经性皮炎、烧伤后瘢痕、带状疱疹和药疹等炎症后,出现继发性黑素减退,多为暂时的,不需治疗,可自行恢复。
5.无色素痣(nevusdepigmententosus,ND):
即脱色素痣,是一种少见、稳定、局限、先天性黑素减退性疾病,分为孤立型、节段型和系统型。临床诊断一直沿用Coupet提出的诊断标准:①白斑出生时或出生后不久发生;②白斑分布终生不变;③皮损部位无组织学改变和感觉变化;④白斑边缘无黑素沉着。在Wood灯下是黄白色,没有荧光。DP下白斑边界不清,无色素加深,个别呈锯齿状,有时可见白毛。

B型肝炎病毒(HBV)是一种全球性公共卫生问题,影响着超过2.5亿人。根据统计数据,每年因HBV相关疾病而死亡的人数约为82万,这一数字反映出HBV对人类健康的严重威胁。尤其是肝癌,作为HBV感染的主要并发症之一,已成为全球范围内的重要死亡原因。
然而,尽管已有多种HBV治疗药物问世,这些药物仍无法完全消除癌变的风险,且HBV引发癌变的具体机制仍未得到充分揭示。
HBV与肝癌的发病机制
在HBV感染过程中,病毒会在宿主细胞内复制,产生多种病毒蛋白。其中,病毒蛋白HBx被认为在HBV的致病机制中发挥了重要作用。研究表明,HBx通过降解宿主蛋白Smc5/6来促进病毒复制。Smc5/6是宿主细胞中与DNA损伤修复密切相关的重要蛋白质,其功能的损害可能导致DNA损伤的积累,进而增加癌变的风险。
东京大学医学部附属医院的研究小组,包括关场一磨特任临床医师、大塚基之讲师和小池和彦教授等,针对HBx对Smc5/6的影响进行了深入研究。他们提出了一个假设:HBV产生的HBx不仅促进病毒复制,还可能通过降解Smc5/6来抑制宿主的DNA损伤修复能力。
研究方法与发现
研究团队通过使用人类样本、小鼠模型和HBx过表达细胞进行实验,发现当宿主蛋白Smc5/6被HBx降解时,宿主细胞的DNA损伤修复能力显著降低。DNA损伤的积累被广泛认为是癌变的主要促进因素,研究结果显示,在Smc5/6被降解的细胞中,肿瘤形成能力得到了增强。
此外,研究还发现,使用化合物尼塔佐克仑(Nitazoxanide)抑制HBx的功能,可以有效阻止Smc5/6的降解,从而恢复宿主细胞的DNA损伤修复能力。这一发现为HBV相关肝癌的预防提供了新的策略,表明通过抑制Smc5/6的降解,可能能够降低癌变风险。
新的癌变预防概念
本研究不仅揭示了HBV相关肝癌发生机制的一部分,还提出了“通过Smc5/6分解抑制药物来预防癌变”的新概念。这一概念的提出,可能为未来的癌症预防和治疗提供新的思路。研究团队的成果已于9月1日在《肝脏病学杂志》(Journal of Hepatology)在线版上发表,标志着这一领域研究的重要进展。
研究支持与未来方向
本研究得到了日本医疗研究开发机构(AMED)和文部科学省科学研究费补助金等多个机构的支持。AMED的肝炎等克服实用化研究事业中,研究团队围绕HBV cccDNA维持相关宿主因子的全面鉴定和控制展开了深入研究。这些研究不仅有助于理解HBV的生物学特性,也为开发新型治疗策略提供了基础。
未来的研究方向可能会集中在以下几个方面:
1. 深入探讨HBx的功能:进一步研究HBx在HBV感染及肝癌发生中的作用机制,尤其是其对宿主细胞信号通路的影响。
2. 开发新型药物:基于Smc5/6分解抑制的概念,开发新型抗HBV药物,以降低肝癌的发生风险。
3. 临床试验:将实验室研究成果转化为临床应用,通过临床试验验证新药物的有效性和安全性。
4. 公众健康教育:加强对HBV感染和肝癌风险的公众教育,提高人们的防范意识,促进早期筛查和治疗。
结论
B型肝炎病毒的研究不仅是基础医学的挑战,也是公共卫生的重要议题。随着对HBV及其相关癌变机制的深入了解,未来有望开发出更有效的治疗和预防策略,减少HBV感染者的癌变风险,最终改善全球范围内的肝病防治状况。
通过科学研究的不断推进,我们有理由相信,战胜HBV及其引发的肝癌是可以实现的目标。
参考文献:https://www.h.u-tokyo.ac.jp/participants/research/saishinkenkyu/20210901.html
本内容仅供医学知识科普使用,不能替代专业诊疗
文章发布时间:2021年9月 来源:u-tokyo

ChatGPT的基础技术,Transformer提高了精度
东京大学医学部附属医院检验部的讲师佐藤雅哉(消化内科医师)、消化内科的助教中塚拓马、副教授建石良介、东京大学名誉教授小池和彦、教授藤城光弘等研究小组,开发了一种基于射频消融术(RFA:Radiofrequency ablation)后的肝癌预后预测模型,并首次证明了使用Transformer模型的预测模型比传统基于深度学习的模型具有更高的精度。
RFA作为肝癌有效的根治术,已广泛应用于医疗实践。然而,肝癌的复发率较高,且存在预后不良的肝癌,因此治疗仍面临挑战。准确了解RFA治疗后肝癌的预后对于实施个体化的知情同意和制定最优治疗方案至关重要。
2017年,Google Brain研究团队开发的AI模型Transformer,作为ChatGPT(生成预训练Transformer)的基础,已在自然语言处理和计算机视觉领域展现出超越传统深度学习技术的高性能。通过使用Transformer模型,有望更准确地评估RFA后肝癌患者的预后,但迄今为止尚未有使用Transformer模型进行肝癌预后估计的报告。
使用Transformer的机器学习模型进行的预测,除了肝癌之外,还可以应用于医疗的多个领域,未来的其他领域应用也备受期待。本研究成果于2023年9月9日(当地时间)在美国学术期刊《Hepatology International》在线版上发表。
本内容仅供医学知识科普使用,不能替代专业诊疗
文章发布时间:2023年8月 来源: Hepatology International

理化学研究所(RIKEN)脑神经科学研究中心神经动态医科学联合研究团队的高级研究员岛康之(研究时),团队负责人中冨浩文(杏林大学医学部脑神经外科学教授),客座研究员太田仲郎,脑神经医科学联合部门的冈部繁男(东京大学医学系研究科神经细胞生物学教授),生命医学研究中心癌症基因组研究团队的研究员笹川翔太,团队负责人中川英刀,东京大学医学系研究科脑神经医学专业的脑神经外科学教授齐藤延人,以及山梨大学医学部生化学讲座的特任助教金然正和教授大塚稔久等国际合作研究小组,首次从人类脑动脉瘤样本中鉴定出与脑动脉瘤发生相关的重要体细胞基因突变,并建立了基因导入的小鼠脑动脉瘤新生与抑制模型。
本研究成果有望为目前仅有开颅手术或血管内导管治疗的脑动脉瘤治疗提供药物治疗这一第三选择的可能性。
此次,国际合作研究小组分析了外科手术中切除的脑动脉瘤的基因,鉴定出405个基因的体细胞突变。在这些基因中,90%以上的样本中确认突变的16个基因与炎症反应和肿瘤形成相关的“NF-κB信号通路”有关,且发现其中6个基因的突变在囊状动脉瘤和纺锤状动脉瘤中均有共通之处。
此外,在这6个基因中,最常见的“血小板衍生生长因子受体β(PDGFRβ)”的基因突变被导入小鼠,证明了PDGFRβ基因的突变确实会导致纺锤状动脉瘤样的扩张,并且通过全身施用酪氨酸激酶抑制剂可以抑制这种动脉瘤化。
参考来源:https://www.h.u-tokyo.ac.jp/participants/research/saishinkenkyu/20230615.html
本内容仅供医学知识科普使用,不能替代专业诊疗
文章发布时间:2023年6月 来源:h.u-tokyo.ac
本文在2024年11月进行了内容更新

本研究旨在探讨在新一代药物洗脱支架(DES)植入后,残留的富脂冠状动脉粥样硬化斑块(atheroma)对未来支架相关事件的风险影响。研究对象为接受新一代DES治疗的冠心病患者,采用光学相干断层扫描(OCT)技术对植入支架后的冠状动脉进行评估。
通过分析斑块的组成和特征,研究团队评估了残留富脂斑块的存在与未来心血管事件(如心肌梗死、支架内再狭窄等)的关联性。结果显示,残留富脂斑块的患者在随访期间发生心血管事件的风险显著增加。研究强调了在支架植入后,密切监测和管理富脂斑块的重要性,以降低未来心血管事件的发生率。
研究背景
随着药物洗脱支架技术的进步,冠心病的介入治疗效果显著改善。然而,尽管新一代DES能够有效减轻支架内再狭窄的风险,仍存在残留的富脂斑块,这可能成为未来心血管事件的潜在风险因素。已有研究表明,富脂斑块与心血管事件的发生密切相关,但在新一代DES植入后,残留富脂斑块的具体影响尚未得到充分研究。因此,本研究旨在填补这一领域的知识空白,探索残留富脂斑块对未来支架相关事件的影响,以帮助临床医生更好地管理冠心病患者。
研究方法
本研究为前瞻性观察性研究,纳入了接受新一代药物洗脱支架治疗的冠心病患者。所有患者在支架植入后接受了光学相干断层扫描(OCT)检查,以评估冠状动脉内的斑块特征。研究团队重点分析了富脂斑块的存在情况及其对心血管事件的影响。患者在随访期间定期接受临床评估,包括心血管事件的发生情况和影像学检查。数据分析采用多变量回归模型,以控制潜在的混杂因素,评估残留富脂斑块与心血管事件之间的关联性。
研究结果
研究结果显示,在接受新一代DES植入的患者中,存在残留富脂斑块的患者在随访期间发生心血管事件的风险显著高于没有残留富脂斑块的患者。具体而言,残留富脂斑块的患者中,心肌梗死、支架内再狭窄等事件的发生率明显增加。此外,OCT检查结果表明,富脂斑块的存在与支架周围的炎症反应密切相关,这可能是导致心血管事件增加的机制之一。研究还发现,残留富脂斑块的患者在术后早期及随访期间的临床表现较为复杂,提示在临床管理中需给予更多关注。
结论
本研究表明,在新一代药物洗脱支架植入后,残留的富脂冠状动脉粥样硬化斑块与未来心血管事件的风险显著相关。这一发现强调了在冠心病患者中,植入支架后对富脂斑块的监测和管理的重要性。临床医生应关注这些患者的随访,采取相应的干预措施,以降低心血管事件的发生率。未来的研究应进一步探讨针对富脂斑块的治疗策略,以改善患者的长期预后,提供更为个性化的医疗方案。
参考文献:Murai K, Kataoka Y, Nicholls SJ, Puri R, Nakaoku Y, Nishimura K, Kitahara S, Iwai T, Sawada K, Matama H, Honda S, Fujino M, Yoneda S, Takagi K, Nishihira K, Otsuka F, Asaumi Y, Tsujita K, Noguchi T. The Residual Lipid-Rich Coronary Atheroma Behind the Implanted Newer-Generation Drug-Eluting Stent and Future Stent-Related Event Risks. Canadian Journal of Cardiology. 38, 1504-1515, 2022.
本内容仅供医学知识科普使用,不能替代专业诊疗
文章发布时间:2022年7月 来源:Can J Cardiol 作者:Murai K
本文在2024年11月进行了内容更新
1.为什么选择AMC进行结直肠癌治疗?
结直肠癌的发病率在全球范围内迅速增长。根据韩国中央癌症登记处的统计,1999年每10万人中约有20人患结直肠癌,但到2014年,这一数字在十年内翻倍,达到了每10万人约40人。这一趋势预计将持续。
每年约有2500名结直肠癌患者在AMC接受诊断和治疗,占韩国28000名结直肠癌患者的约10%。考虑到约20%的患者为无法手术的四期癌症患者,AMC癌症中心的结直肠癌团队所诊断和治疗的结直肠癌患者数量预计远远超过这一数字。
随着各种治疗选项的发展,选择合适的治疗方案变得非常复杂。尤其是在远处转移的四期癌症、局部晚期直肠癌和复发性结直肠癌的情况下,中心通过与多个科室的合作,提供准确的诊断和多种治疗方法的联合使用,并通过多学科会诊和治疗为每位患者定制最佳治疗方案。
AMC积极参与结直肠癌手术和治疗的各种研究,以及结直肠癌遗传机制的基础研究,已发表20-30篇研究论文。通过开发新药物和进行四项新药临床试验(164、177、MODUL、COTEZO),治疗效果得到了改善。截至2016年,计划于2017年进行三种新药(阿帕替尼、伊布替尼+西妥昔单抗、恩科拉非尼)的新临床试验,并积极开展新药及现有药物的新策略临床研究。
2.治疗选项
AMC结直肠癌中心通过多学科系统和综合治疗改善治疗效果,提供最佳治疗,整合相关科室专家对常见于结直肠癌的肝转移、肺转移和局部复发癌症(如难治性结直肠癌)等问题的不同意见。
化疗
化疗专家为每位患者提供最佳的化疗方案。截至2016年,AMC结直肠癌中心已治疗约1000名结直肠癌患者。该中心设有化疗输注室,节假日也开放,方便患者接受治疗。此外,中心还设有癌症急救室,以快速应对不良反应和紧急情况,为患者创造一个更安全、便捷的治疗环境。
放疗
AMC放射肿瘤学科是韩国规模最大的放射治疗机构,配备世界一流的尖端医疗系统,每年治疗超过5000名患者。该科室拥有十台最先进的外部束放射治疗设备,包括TrueBeam、TomoTherapy、CyberKnife,以及一台近距离治疗机。这些设备用于实施先进的高精度特殊治疗,如立体定向体部放射治疗、调强放射治疗、体积调制弧形治疗、影像引导放射治疗和呼吸门控放射治疗。
外科
AMC结肠和直肠外科每年实施的结直肠癌手术数量在韩国名列前茅,约占韩国整体结直肠癌患者的10%。
1) **腹腔镜手术**:目前,腹腔镜手术已应用于超过60%的结直肠癌患者,提高了患者的生活质量和生存率。
2) **机器人手术**:机器人手术能够在狭窄的骨盆内进行精细安全的手术,保留排便、排尿和性功能以及肛门功能。
3.治疗效果
- 近距离治疗的五年生存率:95%(第一期)、90%(第二期)和70-75%(第三期)(与美国结直肠癌患者数量最多相比,效果显著更好)
- 每年进行超过150例机器人手术:208例(在韩国数量最多)
- 超过60%的结直肠癌患者接受腹腔镜手术
- 在韩国进行约10%的结直肠癌治疗
- 截至2016年,进行1927例原发性结直肠癌手术。
本内容仅供医学知识科普使用,不能替代专业诊疗
文章发布时间:2024年8月 来源:AMC癌症中心
本文在2024年11月进行了内容更新
欧洲药品管理局人用药品委员会 (CHMP) 发布了一条肯定意见:建议批准斯鲁利单抗(serplulimab)用于广泛期小细胞肺癌 (ES-SCLC) 患者的一线治疗[1]。
这项推荐是源于ASTRUM-005临床试验,ASTRUM-005是一项随机、双盲、多中心、III期临床研究,主要比较HLX10(重组人源化抗PD-1单克隆抗体注射液,即serplulimab)联合化疗(卡铂-依托泊苷)在先前未经治疗的广泛期小细胞肺癌(ES-SCLC)患者中的临床疗效和安全性[2]。

将符合入组条件的受试者将按照2:1的比例随机分配为2组:
A组(HLX10组):HLX10 + 化疗(卡铂-依托泊苷);
B组(安慰剂组):安慰剂 + 化疗(卡铂-依托泊苷)。
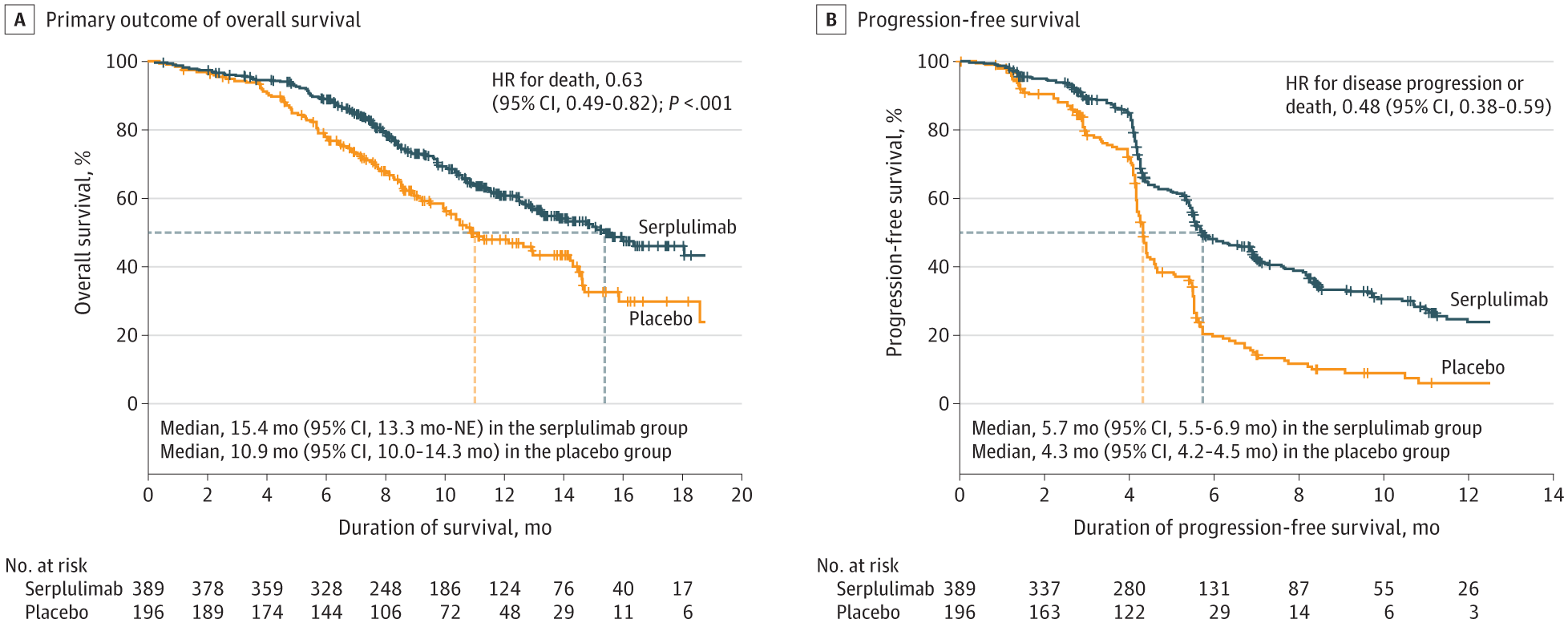
研究结果显示[3],在中位随访 12.3 个月时,治疗组患者(n = 389) 的中位总生存期 (OS) 为 15.4 个月 (95% CI,13.3-无法评估),而对照组患者为10.9个月 (n = 196;心率,0.63;95% CI,0.49-0.82;P< 0.001)。
此外,治疗组的中位无进展生存期 (PFS) 为 5.7 个月 (95% CI,5.5-6.9),对照组为 4.3 个月 (95% CI,4.2-4.5) (HR,0.48;95% CI,0.38-0.59)。
这个研究结果是22年的数据,最新在2024 年 ASCO 年会上公布:治疗组患者的中位 OS 为 15.8 个月(95% CI,13.9-17.4),而安慰剂组为 11.1 个月(95% CI,10.0-12.4)(HR,0.61;95% CI,0.50-0.74;P<0.001)[4]。
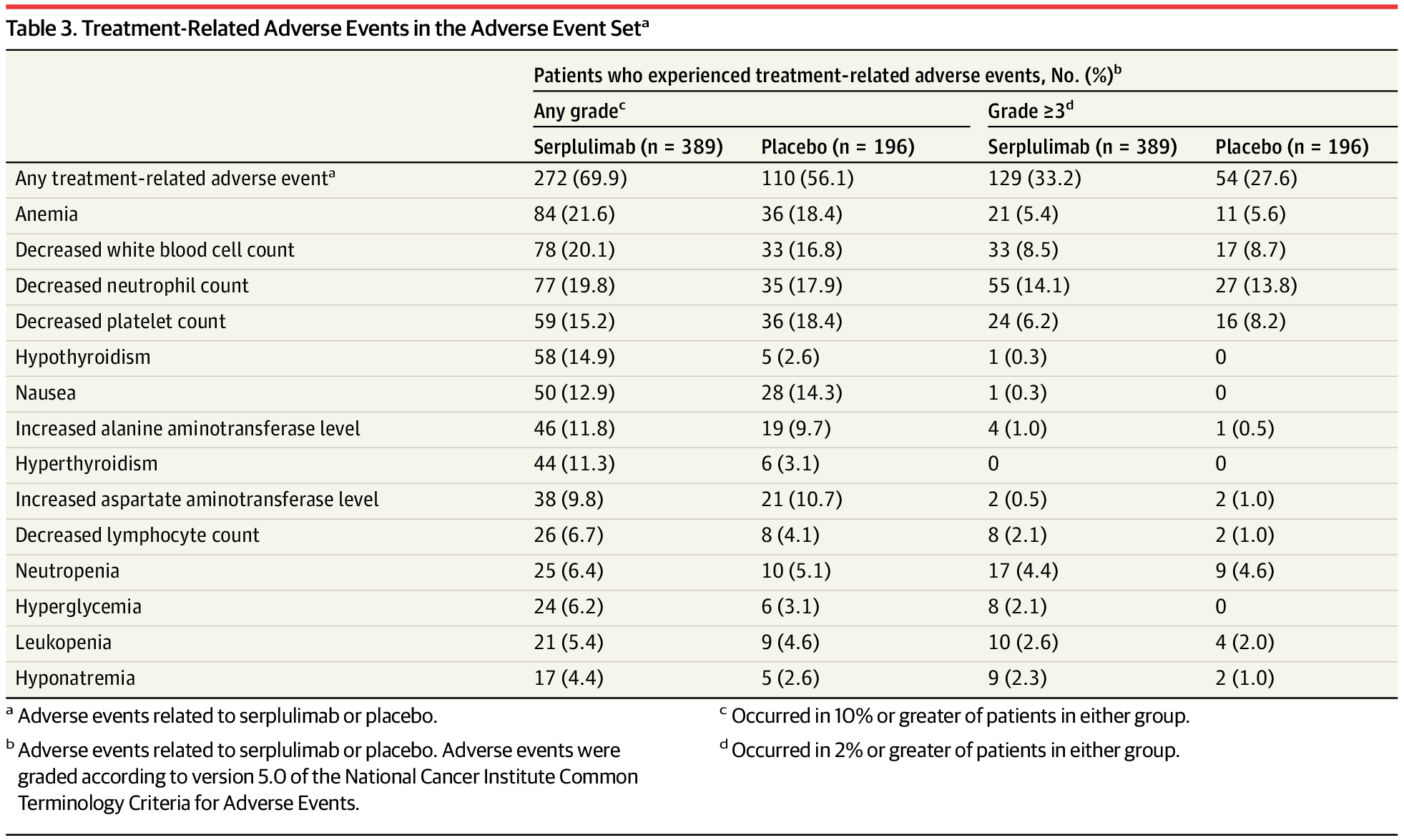
安全性方面,治疗相关不良反应事件(TRAE) 的发生率为 69.9%,对照组为 56.1%。3 级及以上 TRAE 的比率分别为 33.2% 和 27.6%[4]。最常见的3级或更高级别TRAEs 包括中性粒细胞计数降低、白细胞计数降低 、血小板计数降低和贫血。
关于小细胞肺癌
小细胞肺癌 (SCLC) 是最具侵袭性的肺癌亚型,约占所有肺癌病例的 15%,其特点是快速增殖和转移。基于疾病特点,SCLC 患者通常在诊断时表现为广泛期疾病,5 年生存率仅为 7%。自 1990 年代以来,广泛期 SCLC 的标准一线治疗仍然是铂类+依托泊苷的化疗,中位总生存期约为 10 个月[3]。
关于公司
复宏汉霖(2696.HK)是一家全球性的生物制药公司,专注于为全球患者提供高质量、价格合理、创新的生物药物,专注于肿瘤、自身免疫性疾病和眼科疾病。
截至目前,已有 6 个产品在中国上市,3 个产品已获准在海外市场上市,24 个适应症已在全球范围内获批,3 个产品上市申请已分别在中国和欧盟获批。自2010年成立以来,复宏汉霖已构建了集高效、创新为核心能力的生物医药一体化平台,贯穿研发、生产和商业化等产品全生命周期。它建立了全球创新中心和位于上海的商业制造设施,并通过了中国、欧盟和美国 GMP 认证。
参考文献:
1.Henlius Receives Positive CHMP Opinion for HANSIZHUANG as First-Line Treatment for Extensive-Stage Small Cell Lung Cancer
2.A Randomized, Double-blind, Placebo Controlled Phase III Study to Investigate Efficacy and Safety of HLX10 + Chemotherapy (Carboplatin- Etoposide) in Patients With Extensive Stage Small Cell Lung Cancer (ES-SCLC)
3.Cheng Y, Han L, Wu L, Chen J, Sun H, Wen G, Ji Y, Dvorkin M, Shi J, Pan Z, Shi J, Wang X, Bai Y, Melkadze T, Pan Y, Min X, Viguro M, Li X, Zhao Y, Yang J, Makharadze T, Arkania E, Kang W, Wang Q, Zhu J; ASTRUM-005 Study Group. Effect of First-Line Serplulimab vs Placebo Added to Chemotherapy on Survival in Patients With Extensive-Stage Small Cell Lung Cancer: The ASTRUM-005 Randomized Clinical Trial. JAMA. 2022 Sep 27;328(12):1223-1232. doi: 10.1001/jama.2022.16464. PMID: 36166026; PMCID: PMC9516323.
4.First-Line Serplulimab Receives Positive CHMP Opinion for ES-SCLC
本内容仅供医学知识科普使用,不能替代专业诊疗
本文在2024年11月进行了内容更新。

2024年9月25日,美国食品药品监督管理局批准奥希替尼(阿斯利康制药生产)新适应证[1],用于患有局部晚期、无法切除的(III 期)非小细胞肺癌(NSCLC)的成人患者。这些患者需要满足在同步进行或者先后进行铂类放化疗期间以及之后,病情没有进一步进展,且检测出肿瘤具有EGFR外显子19缺失或者外显子 21 L858R 突变。

奥希替尼是一个肺癌常用药,除了这个新适应证,它还可以用于EGFR突变阳性NSCLC的辅助治疗、EGFR 突变阳性转移性 NSCLC的一线治疗、EGFR突变阳性局部晚期或转移性NSCLC的一线治疗、既往接受过治疗的 EGFR T790M 突变阳性转移性 NSCLC[2]。
奥希替尼这次获批是基于LAURA试验[3],这是一项Ⅲ期双盲随机对照研究,旨在评估放化疗后奥希替尼对于Ⅲ期不可切除的 EGFR 突变阳性非小细胞肺癌(NSCLC)患者的疗效和安全性,其中包括最常见的EGFR突变(Ex19Del 和 L858R)。在该研究中,放化疗可以同步进行,也可以序贯进行。
对于放化疗后疾病未进展的患者,将在放化疗完成后6周内以 2:1 的比例随机分配接受奥希替尼或安慰剂进行治疗,且治疗会持续到满足疾病进展、出现不可接受的毒性或者其他停药标准为止。主要结果包括常见的无进展生存期 (PFS)、总生存期 (OS)。
根据FDA公布的有效性数据,与安慰剂相比,奥希替尼的PFS改善具有统计学意义,风险比为 0.16(95% CI:0.10, 0.24,p值 <0.001)。奥希替尼组的中位PFS为39.1个月 (95% CI:31.5),安慰剂组为 5.6个月 (95% CI: 3.7)[1]。
奥希替尼的客观缓解率为 57% (95% CI, 49%-66%),而安慰剂组为33% (95%CI, 22%-45%)。疾病控制率分别为89% (95% CI, 83%-94%) 和79% (95%CI, 68%-88%)。奥希替尼的中位缓解持续时间为36.9个月 (95%CI,30.1-NC),安慰剂为6.5个月 (95%CI,3.6-8.3)。
安全性方面,最常见的不良反应包括淋巴细胞减少、白细胞减少、间质性肺病/肺炎、血小板减少、中性粒细胞减少、皮疹、腹泻、指甲毒性、肌肉骨骼疼痛、咳嗽等。
根据既往用药经验和说明书,用药期间应注意以下事项[2]:
1.注意可能发生的不良反应。如间质性肺炎、心肌病、角膜炎、皮肤血管炎和再生障碍性贫血等。
2.QT间期延长:接受奥希替尼治疗的患者可能出现心率校正QT间期延长。
3.根据动物研究的数据及其作用机制,孕妇服用奥希替尼可对胎儿造成伤害。建议具有生殖潜力的女性在奥希替尼治疗期间和最后一次给药后6周内使用有效的避孕措施。建议有生殖潜力女性伴侣的男性在最后一次给药后4个月内使用有效的避孕措施。
参考文献:
1.FDA approves osimertinib for locally advanced, unresectable (stage III) non-small cell lung cancer following chemoradiation therapy.https://www.fda.gov/drugs/resources-information-approved-drugs/fda-approves-osimertinib-locally-advanced-unresectable-stage-iii-non-small-cell-lung-cancer
2.Product information:TAGRISSO- osimertinib tablet, film coated.
3.A Global Study to Assess the Effects of Osimertinib Following Chemoradiation in Patients With Stage III Unresectable Non-small Cell Lung Cancer (LAURA) (LAURA).
本内容仅供医学知识科普使用,不能替代专业诊疗
文章于2024年11月编辑改动
展开更多















