
腹股沟疝是指腹腔内脏器通过腹股沟区的缺损向体表突出所形成的疝。
其主要症状包括腹股沟区的肿块,在站立、咳嗽、用力等情况下肿块会突出,而休息、平卧时肿块可能会消失。
腹股沟疝的病因包括:
1. 腹壁强度降低:如年龄增长、营养不良等。
2. 腹内压力增高:如慢性咳嗽、便秘、排尿困难等。
诊断通常依靠临床症状和体格检查,有时可能需要借助超声、CT 等影像学检查。
治疗方法主要为手术治疗,通过修补疝口来防止疝的复发。
预防腹股沟疝的方法包括:
1. 保持健康的生活方式,如避免吸烟、减轻体重等。
2. 积极治疗可能导致腹内压增高的疾病。
3. 注意腹部保暖,避免受凉。
如果怀疑有腹股沟疝,应及时就医,以便明确诊断并制定合适的治疗方案。

今天,我们来谈谈腹腔镜腹股沟疝术后恢复期的一些注意事项和误区。
上次我们谈到腹股沟疝手术首选做腹腔镜微创手术,创伤小,恢复快,小到大多数患者术后都不需要用止痛药,快到如果术后全麻麻醉副作用不明显,患者甚至可以当天出院。那么这是否意味着患者回家后可以马上恢复正常生活呢?答案是否定的,不论男女老少,我们都建议腹腔镜腹股沟疝术后患者至少休息一周,这一周内避免走动过多,避免久坐久站,适当卧床休息,原因还是之前我们说过的,当我们站立或坐直时,腹腔脏器堆压在盆腔内,手术创面的渗血渗液在这种压力的作用下从原来疝囊突出的部位积聚,而如果术后短时间患者活动量过多、幅度过大会刺激创面渗血、渗液增多形成血肿或血清肿,严重的甚至造成补片移位、增加疝复发风险。
当有些患者术后一周甚至一个月来门诊复查时,发现原来疝气隆起的地方又出现了不同程度的鼓包,都很担心是不是疝复发了,行彩超检查基本都是提示手术区域积液,也就是有血肿或血清肿形成。这些鼓包和之前的疝不一样之处是平卧时不能缩小,绝大多数可以被慢慢吸收而变小或消失,不用特殊处理。
为了减少术后积液的发生,我们建议一方面术后要根据个人自身情况适当休养,“勿以术小而不休”,另一方面术后最好穿弹性比较大的紧身内裤,把一块小毛巾折成约 3cm 厚的方块压在原来疝突出的部位,这样可以挤压原来疝顶出的软组织内的空间,减少术区积液的机会。等到术后一周门诊复查,医生判断伤口愈合良好、术区无明显血肿、血清肿后再恢复低强度的活动和劳动;术后一个月复查无异常后再完全恢复日常活动和低强度的运动锻炼,如长距离骑行、长足、慢跑等;术后三个月恢复良好后再逐步开始高强度的运动和劳动,如游泳,登山,竞技运动,搬、抬、抱重物及其他明显引起腹腔压力升高的项目,此时补片已经和我们的身体组织紧密粘连在一起了,不会因为活动度大而引起移位或增加创面渗出。
最后,祝每一位患者朋友都手术成功,顺利康复!

视频简介
作者信息:首都医科大学附属北京朝阳医院 普通外科 副主任医师 赵凤林
腹股沟疝术后一个月内,应避免腹部用力,三个月内,要避免进行剧烈活动或从事重体力工作。所以为了避免疝气复发,建议一个月后再进行性生活。在性生活的过程中,也要注意活动幅度不能过大,动作要轻柔一点。
之所以术后要注意运动,是因为放的补片要和腹壁组织完全长在一起,形成瘢痕化,需要一段时间,大概是三个月到半年的时间。如果补片尚未和组织长在一起,很容易因为运动过度,造成普遍皱缩或者移位,引起腹股沟疝复发。不能剧烈运动,不代表着不能运动。术后早期觉得恢复比较好的时候,就可以尽早下床进行功能锻炼,比如慢走遛弯,以促进组织愈合,疾病的恢复。
腹股沟疝是普通外科一种常见病和多发病。
目前腹腔镜下微创腹股沟疝修补术已经成为最广泛应用的手术方式。
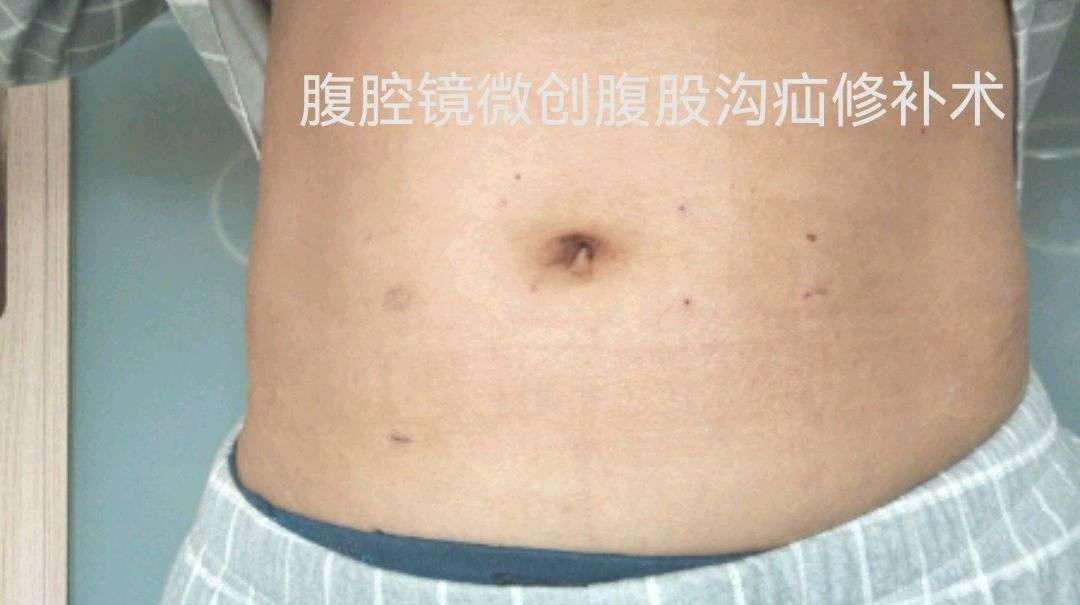
腹腔镜腹股沟疝修补术是通过腹壁上两个5毫米和一个10毫米的“钥匙孔”,置入腹腔镜和疝修补材料(补片)来增加腹壁强度,达到治愈腹股沟疝的目的。该手术属于腹腔镜微创治疗方法,也属于无张力修补术的一种,因而具有腹腔镜微创的优点及无张力疝修补术的双重优点。而且,这种方法的手术入路与传统的疝修补术的入路不同,尤其在双侧疝、隐匿疝、复发疝优势更为明显。
与传统疝修补术及无张力疝修补术比,腹腔镜疝修补术具有以下优越性:
1、伤口美观,损伤少:传统开放手术需在腹股沟区做一个长约7-8CM的切口,而腹腔镜手术仅需在腹壁上做三个0.5-1.0CM的小切口,美容效果显著;
2、病情恢复快,住院时间短:腹腔镜手术后患者2-3天即可出院;
3、术后疼痛轻,使用镇痛剂少;
4、治疗双侧腹股沟疝并不需要另外增加切口,因此可以达到事半功倍的效果;
5、术中可以发现隐匿性疝同时进行修补;并发症低,因腹腔镜手术不需要分离破坏病周围组织,故不会引起阴囊水肿,也极少引起尿储留;
6、治疗复发疝可以避免原来的手术切口,使手术更为简单。
7、完全符合无张力修补的原则。
随着人们生活水平的提高,微创已成为一种治疗趋势为人们肯定接受。

与传统疝修补术及无张力疝修补术比,腹腔镜疝修补术具有以下优越性:
1、伤口美观,损伤少:传统开放手术需在腹股沟区做一个长约7-8CM的切口,而腹腔镜手术仅需在腹壁上做三个0.5-1.0CM的小切口,美容效果显著;
2、病情恢复快,住院时间短:腹腔镜手术后患者2-3天即可出院;
3、术后疼痛轻,使用镇痛剂少;
4、治疗双侧腹股沟疝并不需要另外增加切口,因此可以达到事半功倍的效果;
5、术中可以发现隐匿性疝同时进行修补;并发症低,因腹腔镜手术不需要分离破坏病周围组织,故不会引起阴囊水肿,也极少引起尿储留;
6、治疗复发疝可以避免原来的手术切口,使手术更为简单。
7、完全符合无张力修补的原则。
随着人们生活水平的提高,微创已成为一种治疗趋势为人们肯定接受。

临床上较常见的是腹股沟疝,在腹股沟区可以看到或摸到肿块,平卧后可回复。婴儿多系母亲在换尿布时发现,较大的小儿则多于入浴时发现。引起肿块出现的诱因是腹压增加,如哭泣、咳嗽、排便、排尿等。较年长的小孩可令其站立,腹部用力也可诱发肿块在腹股沟区出现,有些则会到达阴囊或阴唇。肿块系由腹腔内的器官脱出到疝气袋所形成,脱出的器官以小肠居多,因此摸起来感觉柔软。其他如大肠、阑尾、大网膜等亦可能脱出。女性则以卵巢脱出较多,因此常可摸到似拇指大、较硬且多半有压痛的肿块。有些患儿会有便秘、食欲不振等现象,可表现易哭、不安等

胚胎早期,腹膜在腹股沟内环处向外有一袋形突出,称为腹膜鞘状突,鞘状突沿睾丸引带下降。睾丸引带是连接位于后腹膜睾丸与阴囊底部的索带。鞘状突随睾丸后下降,进入阴囊,睾丸于胎儿第 8 个月到达阴囊后,鞘突盲袋就将睾丸的大部分包裹。
此时,鞘膜腔与腹腔仍然保持相通。在出生前,鞘状突先从内环部闭合,尔后靠睾丸上部的鞘状突闭合,最后整个精索部的鞘膜闭塞,萎缩成纤维索。遗留睾丸部分的鞘膜形成睾丸固有鞘膜腔,与腹膜腔不再相通。
腹膜鞘状突的闭塞有时发生停顿、延迟或不完全,使鞘突管仍然保持开放或部分开放,造成疝和积液的可能,成为小儿腹股沟疝和鞘膜积液的病理基础。

手术前注意事项
- 您的主管医生会向您询问病史并进行体格检查。
- 入院当天或入院后第二个工作日早晨 6 点将进行空腹抽血化验,请在前一天晚 10 点以后避免进食。
- 除血尿检查外,将行胸片、心电图检查,老年病人还需进行心肺功能和超声检查,如有其他疾病可能需要其他相关检查和治疗。
- 术前主管医生和麻醉师会同患者本人或委托人谈话签字,告知手术方案、麻醉方案、手术和麻醉的相关风险和费用。
- 服用阿司匹林的病人建议术前 2 天停用,如病情需要可以不停,服用波利维、泰嘉的病人需停药至少一周,服用华法林的病人需停药后用肝素替代后手术,不要服用人参和其他活血药物以减少手术创面的渗血。
- 术前 2 周禁烟,注意保暖避免感冒咳嗽。
- 术前洗澡,手术当天早晨医务人员会给您进行皮肤和毛发的准备。
- 术前晚八点后禁食,请保证充足睡眠,如有困难可给予催眠镇静药物,心脏病、高血压患者需服药者可在手术当天早晨醒后用少量饮水送服药物,之后避免进水。
- 术前尽量排尽大便,如有困难可请床位医生帮助。
- 入手术室前佩戴好手圈,去除假牙和所有饰物,排尽小便。
- 家属请在病房或指定地点等候,以便及时联系。
手术后注意事项
手术当天
- 术后平卧 6 小时,半身麻醉患者 6 小时内避免抬头和下床。
- 术后 6 小时内避免进食,之后一般可酌情进食适量半流质。
- 术后膝下垫软枕以减轻伤口的张力,疝囊较大者应在阴囊下方垫毛巾抬高阴囊以减少阴囊血肿积液的发生,部分患者会在腹股沟区放置沙袋压迫 6~12 小时。
- 老年及有前列腺肥大的患者麻醉后将放置导尿管,一般于术后一到二天拔除;不放置导尿管的患者有尿意应尽早排尿,切忌憋尿引起尿潴留;个别患者会因麻醉等导致排尿困难,先可用热敷、按摩、流水诱导等方法。术后 6 小时内,如果平卧时排尿困难,可以在家属的协助下坐起来或站起来排尿,排尿后尽快平卧。如以上方法均不能奏效,则需导尿。
- 手术当天是切口疼痛最显著的阶段,可以要求医生使用止痛药物,不必强忍。一般而言,无论是开放手术还是腹腔镜手术,术后疼痛均不会很严重,一般我们不推荐术后使用镇痛泵。
- 手术当天如需下床活动务必有人陪护,尤其是去卫生间的时候。
手术后第一到第三天
- 术后一天可下床做适量活动(如上厕所、短距离步行等,老年人需有人陪护),通常起立时会有疼痛,不必担心,建议动作缓慢进行,第二天起可逐步增加活动量,但请量力而行。
- 可继续进食半流或恢复正常饮食,建议多吃蔬菜水果等有利于排便的食物,在无排便的情况下避免进食牛奶、豆浆、豆制品等易引起腹胀的食物,如有排便困难可请床位医生应用开塞露或缓泻药。
- 术后手术区域和阴囊肿胀一般属正常现象,部分患者需穿紧身裤抬高阴囊。
- 术后 38℃以内的低热一般属正常现象。
- 术后第二到第三天无特殊情况者出院。
出院后注意事项。
- 多数患者无需拆线,出院时经医生同意可以洗澡,但应避免盆浴以及肥皂揉搓伤口,洗后请保持伤口干燥。伤口如涂有一层保护胶水者,出院后如伤口周围有胶膜剥落属正常现象,请勿强行剥除。如需拆线,医生会和您预约时间。
- 术后一周内 38℃以内的低热一般属正常现象,有高热或伤口流液等问题请来院就诊。
- 少数患者会因积液出现局部和阴囊肿块,请不必紧张,绝大多数会在 2-3 月内消失,个别需经穿刺抽出积液。
- 术后二周、一月请到手术医生门诊复诊,以后每半年随访一次。
- 术后两周左右可恢复基本日常生活和工作(脑力劳动),术后一月内避免 5 公斤以上的负重、长时间步行、反复上下楼、骑自行车、驾车以及体育锻炼,以后活动量可逐步增加,至术后三月后可完全恢复正常生活和工作。
- 术后三月内尽量减少增加腹压的因素,如感冒引起的咳嗽、打喷嚏以及便秘等,如无法避免请轻按伤口以减少腹压增高对伤口的影响。
- 为避免术后复发,请在今后的日常生活中尽量减少增加腹压的因素,如抬提重物、便秘、慢性咳嗽、反复打喷嚏、排尿困难等,如遇后几种情况应到内科、泌尿科等科室治疗。

亲爱的京东健康全体员工、医药界同仁们:
今年4月以来,国家医疗保障局开展了医保药品耗材追溯码信息采集试点工作,有效遏制了医保药品“倒卖”“串换”等违规行为,维护了人民群众用药安全,推动了医药行业健康发展。我国目前药品种类繁多,以零售药店销售情况为例,近一个月全国所有零售药店实际销售药品种类多达21.33万种。采集药品耗材追溯码能够有效防范假药、回流药,显著提升医院、药店发药的准确性,大大促进用药安全。
今年年底,医保药品耗材追溯码扫码支付工作将在全国范围内开展。在此,我们向所有京东健康员工、合作伙伴以及医药界同仁发出倡议:
一、进一步提高认识,深刻理解药品追溯码医保监管应用工作的重要性和紧迫性,贯彻落实国家医疗保障局、国家药品监督管理局相关规定,积极响应推进药品追溯码的全链条覆盖;
二、切实履行企业主体责任,确保每盒药品在销售时通过扫描药品追溯码,数据直接上传至医保信息平台,使每一盒药品都拥有唯一的“身份证”,确保药品可追溯;
三、我们要做到对药品追溯码“应扫尽扫”,探索京东平台内医保药品追溯体系建设,实现“一物一码、物码同溯”的药品全过程信息化追溯链条。
我们承诺,京东健康将始终坚持“值得托付的、以用户健康为中心的价值创造”经营理念,在医保品种支付时若发现重码等异常情况,将立即报告医保、药监部门,并拒绝追溯码异常药品流出。
让我们携手共建、形成合力,积极推进药品追溯码的全面应用,为实现药品“来源可查、去向可追、责任可究”, 以及医保监管工作的常态化强有力开展,提供坚实的数据支撑,共同落实药品追溯码的全链条覆盖。让我们以实际行动践行企业社会责任,一起为公众安全用药保驾护航,一起为国家医保基金安全贡献力量,坚定做健康规范的医药市场秩序的践行者、维护者、推广者和受益者!
北京京东健康有限公司
2024年11月16日
展开更多










