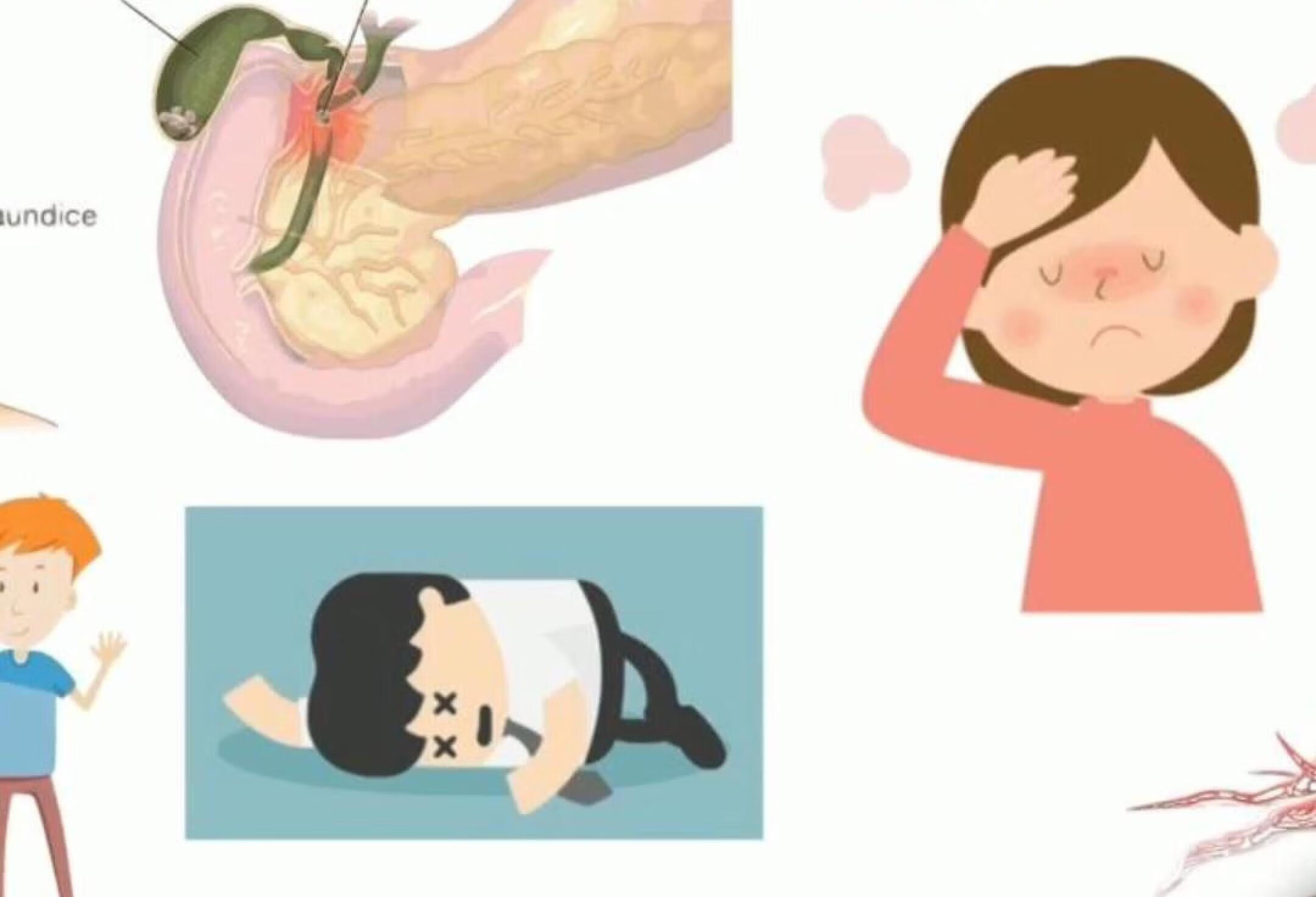
简介:武汉市第四医院由英籍医学博士F.PORTERSMITH创办于1864年,开创“西医入汉”之先河,为湖北地区第一家西医医院,是国家三级甲等综合医院。湖北省最佳文明单位、武汉市文明品牌医院。医院创立时名为“汉口普爱医院”;1958年更名为“武汉市第四医院”1999年,经湖北省卫生厅批准,医院增挂“武汉市骨科医院”院牌;2003年经武汉市政府批准、与武汉市十医院合并,医院恢复“普爱医院”原称;2017年,武汉市编制办确定医院名称为“武汉市第四医院”,保留武汉市普爱医院、武汉市骨科医院为医院第二、第三名称。医院基础设施完备医院现有武胜路院区、古田院区、常青院区3个院区和常青花园社区卫生服务中心。医院建有设备齐全、功能完善的门诊楼、住院楼和手术室,临床医技科室48个,已开放床位2688张。引进华中地区首台骨科手术机器人,并完成湖北首台骨科机器人手术,拥有先进的佳能320排及GE256排后超高端CT、骨科3D数字打印机、直线加速器、数字减影血管造影(DSA)、数字一体化手术间、3.0T核磁共振仪等多种医疗设备。医院现有硕士层次以上人才710余人,高级职称专业技术人员275名,享受国务院特殊津贴的专家5名,湖北省政府津贴专家2名,湖北省有突出贡献的专家2名,湖北省公共卫生领军人才1名,武汉市有突出贡献的专家6名,“黄鹤英才”专家7名(其中医疗卫生专项人才6名、优秀青年人才1名),武汉市政府专项津贴专家13名,武汉市“十百千人才工程”专家5名。是华中科技大学同济医学院、湖北中医药大学、江汉大学、湖北医药学院、武汉体育学院硕士博士教学点,承担华中科技大学同济医学院、武汉大学医学院、湖北省中医药大学、江汉大学医学院等多所院校临床教学任务,是国内首个中美全科医师培训基地。大专科、强综合的学科建设布局医院学科特色鲜明,早在1973年,骨科专家周必光完成世界首例农村条件下同体断肢移位再植手术。形成了以骨科、心血管内科、疼痛科为龙头的“大专科、强综合”的学科建设布局。骨科是国家临床重点专科建设项目,十多个亚专科拥有18个病区近800张床位,规模和实力在华中地区名列前茅,被媒体誉为“人体的每一块骨头都找到专家”,在3D数字打印、手术导航机器人等新技术新业务领域率先突破。医院拥有骨科、心血管内科、疼痛科、输血科、麻醉科、急诊科、检验科、重症医学科、老年病科、临床药学、内分泌科、肾内科、呼吸内科、普通外科、神经内科、消化内科、肿瘤科等17个湖北省临床重点专科;病理科、产科、超声影像科、放射影像科、风湿免疫科、妇科临床护理、泌尿外科、神经外科、心胸外科、中医正骨科、肿瘤科、肿瘤科(中西医结合)、儿科、眼科、耳鼻咽喉科、老年性骨关节病损防治等33个武汉市临床重点(建设)专科。被武汉市卫生健康委确定三个专科诊疗中心——创伤诊疗中心、心血管疾病诊疗中心、武汉地区肿瘤专科诊疗中心;一个专病诊疗中心——疼痛诊疗中心;成立武汉市踝关节疾病临床医学研究中心和武汉市疼痛临床医学研究中心。肿瘤科是武汉市市癌症管理(防治)中心办公室所在地。科研成果显著近年来,共有35项成果通过省市组织的成果鉴定,包括国际领先水平1项,国际先进水平14项、国内领先水平20项、国内先进水平3项;共获得省市科技进步奖25项,发表SCI期刊论文350余篇,主持国家自然科学基金22项。作为武汉市基本医疗保险定点医院和重症鉴定治疗医院,医疗服务辐射全省乃至全国。在“普施仁术、精诚至爱”的医院精神指引下,武汉市第四医院正朝着建设全国知名品牌医院的目标奋进。2020年新冠疫情防控战役中,武汉市第四医院作为全市首批定点医院,全院职工不畏艰险,迎难而上,以实际行动诠释了白衣天使的勇敢、担当与奉献,48小时内完成数百名在院病人的转移和发热门诊、留观室及600余张床位的隔离病区改造工作。疫情期间,全院累计改建病房及防控设施面积达10余万方,收治新冠肺炎住院患者1600余人次,接待门急诊患者18000余人次,完成1200例新冠肺炎透析患者的治疗任务,透析病人量居全市医疗系统第一。全面完成多家方舱医院、集中隔离点等地的医疗救治任务和古田院区新冠肺炎出院康复隔离期伴有其他基础疾病患者诊疗救治工作。先后涌现出全国、省、市抗疫先进集体和个人49人次,医院被中共湖北省委授予“先进基层党组织”、“抗击新冠肺炎疫情先进集体”荣誉称号。被白求恩精神研究会授予“党建引领下的抗疫疫情先进单位”,被中国医院协会授予“中国医院科学抗疫党建先锋团队”和“全国医院新冠肺炎疫情防治党建先进团队”称号。胆道炎症以胆管炎症为主者称胆管炎,以胆囊炎症为主者称胆囊炎。两者常同时发生,多是在胆汁淤积的基础上继发细菌感染。,急性化脓性胆管炎系胆道梗阻(最常见为胆石梗阻)使胆汁淤滞、胆管内压力迅速增高所致胆道急性化脓性感染。急性胆管炎经非手术治疗后,急性炎症得到控制,但胆管内的原发病因(如肝内外胆管结石,胆道蛔虫症或奥狄括约肌狭窄等)并未解决,胆管内炎症病变转为慢性,使胆管壁增厚。,胆囊,1.慢性胆管炎 用手术方式,去除梗阻因素,保证胆道引流畅通。在急性发作,先控制感染,等病情稳定后再施手术。切开胆管取除结石或蛔虫,并作T形管引流。如有奥狄括约肌狭窄,可作括约肌成形术,如有胆总管下端梗阻可作胆总管十二指肠吻合或胆管空肠Roux-y吻合等胆肠内引流术。为解除感染病灶,应切除胆囊。肝内胆管狭窄者,须彻底了解其病理变化,解除其梗阻原因。如作肝内胆管狭窄段切开,并清除肝内结石,然后作Roux-y式胆管空肠吻合。奥狄括约肌成形和胆管十二指肠吻合术后容易发生逆流性胆管炎。 2.急性胆管炎 手术解除胆管梗阻,使胆管压力减低,引流通畅。但在疾病早期,急性单纯性胆管炎,病情不太严重时,可先采用非手术方法。对非手术治疗无效,并由单纯性胆管炎发展成急性梗阻性化脓性胆管炎,应及时采用手术治疗。非手术治疗包括解痉、镇痛和利胆药物的应用,其中50%硫酸镁溶液常有较好的效果,用量为30~50ml一次服用或10ml日3次;胃肠减压也常应用;大剂量广谱抗生素的联合应用很重要,虽在胆管梗阻时胆汁中的抗生素浓度不能达到治疗所需浓度,但它能有效治疗菌血症和败血症,常用的抗生素有庆大霉素,氯霉素,先锋霉素和氨卞青霉素等。应根据血或胆汁细菌培养以及药物敏感试验,调整合适的抗生素。如有休克存在,应积极抗休克治疗。如非手术治疗后12~24小时病情无明显改善,应即进行手术。即使休克不易纠正,也应争取手术引流。对病情一开始就较严重,特别是黄疸较深的病例,应及时手术。手术死亡率仍高达25~30%。手术方法应力求简单有效,主要是胆管切开探查和引流术。应注意的是引流管必须放在胆管梗阻的近侧,在梗阻远侧的引流是无效的,病情不能得到缓解。如病情条件允许,还可切除。,胰腺炎 相似点:都有腹部疼痛、恶心、呕吐、发热等症状。 不同点:胰腺炎通常在饱餐及饮酒后发作,表现为全腹疼痛,实验室检查可见血清淀粉酶或脂肪酶升高,通过CT检查可以鉴别诊断。 胆道蛔虫症 相似点:都有腹部疼痛表现。 不同点:胆道蛔虫症常为突发剑突下剧烈绞痛,阵发性加剧,部分患者可吐出蛔虫,疼痛可突然缓解,一般无明显发热。通过影像学检查可鉴别。,禁忌喝酒、吃辛辣食物,1.生物化学检查血、尿淀粉酶的测定可判断是否伴发胰腺炎。测定总胆红质、5′核苷酸酶、碱性磷酸酶、转氨酶等值均升高,在缓解期都恢复正常。久病者则有肝细胞损害。 2.B型超声显像在胆道梗阻扩张时,能准确地查出液性内容的所在和范围,胆管扩张的程度和长度,其诊断正确率高。 3.经皮肝穿刺胆道造影(PTC)在肝胆管扩张病人,可显示肝内胆管及其流向,明确有无胆管扩张和扩张的范围。对于黄疸病例可鉴别病因或梗阻部位,并可观察到胆管壁和其内部的病理改变,依其影像的特征以鉴别阻塞的原因。 4.经内窥镜逆行胰胆管造影(ERCP)用十二指肠镜可经乳头开口插管,将造影剂直接注入胆管和胰管内,明确胆管扩张的范围和梗阻部位,并能显示胰胆管共同通道的长度和异常情况。 5.胃肠钡餐检查其诊断价值已被超声检查所替代。囊状扩张较大者可显示十二指肠向左前方移位、十二指肠框扩大、呈孤形压迹。 6.术中胆道造影在术中将造影剂直接注入胆总管内,可显示肝内、外胆管系统和胰管的全部影像,了解肝内胆管扩张的范围、胰管胆管的反流情况,有助于选择术式和术后处理。,。