 京东健康互联网医院
京东健康互联网医院
 网站导航
网站导航
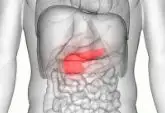
首都医科大学附属北京地坛医院是一家以传染病学为重点和特色的三级甲等医院,集医疗、科研、教学、预防于一体,为国家传染病医学中心主体医院。医院始建于1946年,为北平市立传染病医院,2008年医院整体搬迁至北京市朝阳区北皋地区,2012年原北京市潮白河骨伤科医院并入为顺义分院。医院现有编制床位共1600张,职工1700余人,建筑面积约12万平方米。建设成为“世界知名的传染病诊疗与研究中心、北京一流的三级甲等综合性医院”是医院持之以恒的追求目标。地坛医院拥有国家临床重点专科(感染病科、检验科)、国家中医药管理局重点专科(中医肝病、中医传染病)以及重点学科(中西医结合传染病),设立有国家感染性疾病医疗质量控制中心、国家临床药物试验基地(肝病、艾滋病、感染病)、北京市感染性疾病研究中心、WHO艾滋病治疗与关怀综合管理合作中心、北京红丝带之家等权威机构,拥有新发突发传染病研究北京市重点实验室、北京市示范性研究型病房、市科委新发突发传染病临床样本与数据资源库等科研支持平台。医院拥有享受政府特殊津贴专家、教育部“长江学者”、北京市优秀杰出青年、市科技新星、市“215”卫生人才工程领军人才、市“突贡专家”、市百千万人才工程等优秀人才,并多次获得国家科学技术进步奖、北京市科学技术奖、中华医学科技奖、华夏医学科技奖等奖项。地坛医院一直坚持走“专科特色,综合发展”的道路,形成了以肝病中心、感染性疾病诊疗中心、中西医结合中心、危重症医学救治中心为代表的传染病优势学科,同时打造了特色鲜明、协同发展的综合学科体系,尤其是在综合学科同传染病交叉领域取得了丰硕成果,具备传染病综合诊疗能力和疑难危重传染病救治先进技术,引领和推动国家传染病医学发展。地坛医院始终秉承“平疫结合”的原则,多次承担并圆满完成了重大传染病疫情等突发公共卫生事件的救治任务。2017年,医院获批成立了北京市新发突发传染病应急救治中心。在散发、烈性新发突发传染病救治方面,医院先后成功诊断并救治了北京首例H7N9禽流感、埃博拉、MERS、中国首例黄热病、裂谷热、北京首例寨卡病毒病、皮肤炭疽、霍乱、H9N2、疟疾、肺鼠疫等患者,并能够顺利完成危重传染病患者的航空转运及救治工作等。在重大传染病疫情救治方面,医院先后承担了非典、甲型H1N1流感、新冠肺炎疫情等诊疗救治任务。自2020年1月19日收治北京市第一例新冠确诊病例以来,一直作为北京市定点收治医院坚守在抗击疫情一线,白衣执甲,全力以赴,不折不扣地履行本土病例和境外输入人员的筛查救治职责,是北京市投入救治最早、收治患者最多、持续时间最长的医疗机构,创造了低死亡率、高救治成功率的佳绩。在应急援外方面,医院先后派出专家赴西非、马达加斯加、圭亚那、南苏丹等执行医疗救治任务,为人类命运共同体贡献中国力量、地坛力量。地坛医院是首都医科大学附属医院,是北京大学医学部、北京中医药大学教学医院,是首都医科大学传染病学系单位和传染病专科医师规范化培训基地,承担着博士研究生、硕士研究生、本科生及继续医学教育等多层次教学任务。现有博士培养点6个,硕士培养点18个,博士研究生导师20名,硕士研究生导师28名,并设有博士后流动站,每年为社会培养大量优秀传染病学科人才。地坛医院始终坚持公益性定位,2018年牵头成立了地坛感染病专科联盟,以地坛医院作为龙头单位,联合全国积极从事感染性疾病预防、诊疗、科研、教学、宣教领域的医疗机构,以专科协作为纽带,以资源共享为核心,在学科建设、医疗服务、科研协作、人才培养、学术交流等多方面开展合作。目前,联盟成员单位已覆盖全国31个省市自治区的91家医疗机构,开展各项交流合作活动,不断整合联盟成员单位的医疗资源,提升感染性疾病的防治水平,实现成员单位之间优势互补、互惠共享、共同发展的目标。地坛医院将继续着眼国家战略,肩负人民使命,发挥传染病领域“特种兵”的作用,引领和推动我国传染病医学发展,为人民健康和国家安全保驾护航,向世界提供中国经验、标准和方案。亚急性胰腺炎是多种病因引起胰酶在胰腺内被激活,胰腺组织自身以及周围脏器产生消化作用,而出现水肿、出血甚至坏死的一种急性炎症性疾病。,病因包括胆道疾病、酒精中毒以及高脂血症等。,胰腺,1.非手术治疗 防止休克,改善微循环、解痉、止痛,抑制胰酶分泌,抗感染,营养支持,预防并发症的发生,加强重症监护的一些措施等。 (1)防止休克改善微循环应积极补充液体、电解质和热量,以维持循环的稳定和水电解质平衡。 (2)抑制胰腺分泌 ①H2受体阻断剂; ②抑肽酶; ③5-氟尿嘧啶; ④禁食和胃肠减压。 (3)解痉止痛应定时给以止痛剂,传统方法是静脉内滴注0.1%的普鲁卡因用以静脉封闭。并可定时将杜冷丁与阿托品配合使用,既止痛又可解除Oddi括约肌痉挛,禁用吗啡,以免引起Oddi括约肌痉挛。另外,亚硝酸异戊酯、亚硝酸甘油等在剧痛时使用,特别是年龄大的病人使用,既可一定程度地解除Oddi括约肌的痉挛,同时对冠状动脉供血也大有好处。 (4)营养支持急性重型胰腺炎时,机体的分解代谢高、炎性渗出、长期禁食、高热等,病人处于负氮平衡及低血蛋白症,故需营养支持,而在给予营养支持的同时,又要使胰腺不分泌或少分泌。 (5)抗生素的应用抗生素对急性胰腺炎的应用,是综合性治疗中不可缺少的内容之一。急性出血坏死性胰腺炎时应用抗生素是无可非议的。急性水肿性胰腺炎,作为预防继发感染,应合理的使用一定量的抗生素。 (6)腹膜腔灌洗对腹腔内有大量渗出者,可做腹腔灌洗,使腹腔内含有大量胰酶和毒素物质的液体稀释并排除体外。 (7)加强监护。 (8)间接降温疗法。 2.手术治疗 虽有局限性区域性胰腺坏死、渗出,若无感染而全身中毒症状不十分严重的患者,不需急于手术。若有感染则应予以相应的手术治疗。,其他类型胰腺炎,禁忌喝酒、吃辛辣食物,1.血常规 多有白细胞计数增多及中性粒细胞核左移。 2.血尿淀粉酶测定 血清(胰)淀粉酶在起病后6~12小时开始升高,48小时开始下降,持续3~5天,血清淀粉酶超过正常值3倍可确诊为本病。 3.血清脂肪酶测定 血清脂肪酶常在起病后24~72小时开始上升高,持续7~10天,对病后就诊较晚的急性胰腺炎患者有诊断价值,且特异性也较高。 4.淀粉酶内生肌酐清除率比值 急性胰腺炎时可能由于血管活性物质增加,使肾小球的通透性增加,肾对淀粉酶清除增加而对肌酐清除未变。 5.血清正铁白蛋白 当腹腔内出血时红细胞破坏释放血红素,经脂肪酸和弹力蛋白酶作用能变为正铁血红素,后者与白蛋白结合成正铁血白蛋白,重症胰腺炎起病时常为阳性。 6.生化检查 暂时性血糖升高,持久的空腹血糖高于10mmol/L反映胰腺坏死,提示预后不良。高胆红素血症可见于少数临床患者,多于发病后4~7天恢复正常。 7.X线腹部平片 可排除其他急腹症,如内脏穿孔等,“哨兵襻”和“结肠切割征”为胰腺炎的间接指征,弥漫性模糊影腰大肌边缘不清提示存在腹腔积液,可发现肠麻痹或麻痹性肠梗阻 8.腹部B超 应作为常规初筛检查,急性胰腺炎B超可见胰腺肿大,胰内及胰周围回声异常;亦可了解胆囊和胆道情况;后期对脓肿及假性囊肿有诊断意义,但因患者腹胀常影响其观察。 9.CT显像 对急性胰腺炎的严重程度附近器官是否受累提供帮助。,。

















 20
20
 10
10

 0
0

 13
13

 0
0

 0
0
 0
0

 0
0

 0
0

 0
0
