 京东健康互联网医院
京东健康互联网医院
 网站导航
网站导航
坐落在成都青羊宫旁、浣花溪畔的四川省人民医院,建于1941年,前身四川省公立医院是中央大学医学院附属医院,1952年命名为四川省人民医院,1989年评为首批国家三级甲等医院, 2002年与四川省医学科学院(前身为中国医学科学院四川分院)合并,成为四川省医学科学院·四川省人民医院。2012年,由四川省人民政府与中国科学院合作共建的中国科学院四川转化医学研究医院挂牌。2013年,与电子科技大学合作共建电子科技大学医学院,挂电子科技大学附属医院牌。 医院秉承“一院多区、协同发展;全面推进、重点突出;科教兴院、人才强院”发展理念,以院本部为主体,包括青羊院区(院本部、皮肤病性病研究所、省老年医学中心),洪河院区(东院)、温江院区(省精神医学中心)、高新科研基地(实验动物研究所)、成都铁路卫生学校,形成集临床医疗、保健医疗、教学科研为一体的发展格局,先后荣获全国文明单位、全国百佳医院、全国抗震救灾英雄集体、全国抗击新冠肺炎疫情先进集体、全国卫生系统先进集体、全国卫生文化先进单位等荣誉。2020年在全国三级公立医院绩效考核中排名第58位,继续保持国家监测指标等级A+。在复旦版《中国医院排行榜》上位居全国84位,健康管理排名全国第4,临床药学排名全国第8,15个专科进入西南区前五。在《中国医院科技量值(STEM)综合榜单》上,医院综合排名位居77位,眼科学、肾脏病学等18个专科榜上有名。 医院现有开放病床4432张,在职职工7058人,高级职称专家1066人。获得省部级各类人才称号200人次,其中,国字号人才14人,卫生部有突出贡献中青年专家4人、国务院政府特殊津贴人选54人、四川省学术和技术带头人24人、四川省有突出贡献专家25人,四川省特聘专家23人,“天府万人计划”12人。省内首家取得互联网医院执业资质,拥有世界一流的达芬奇机器人手术系统、天玑手术机器人、PET-CT、TrueBeam直线加速器等医疗设备,开展了器官移植、细胞移植、大血管、瓣膜置换修复(包括TAVI、MitraClip等)、心室辅助治疗等高新手术,拥有人类疾病分子生物学与基因检测技术、人胰岛细胞分离等一大批具有国际先进水平的尖端技术,获得国家卫健委所有实体器官移植准入资质,并且临床开展以上移植项目,是国家卫健委“优质护理服务示范工程”重点联系医院,首批国家级临床护理重点专科及护士岗位管理试点医院。 医院学科齐全,6个国家临床重点专科(检验科、临床护理、肾脏科、急诊医学科、重症医学科、临床药学),4个四川省重点实验室(人类疾病基因研究、超声心脏电生理学与生物力学、临床免疫转化医学、个体化药物治疗),4个四川省临床医学研究中心,3个国家中医药管理局二级实验室,35个省医学重点学科, 1个中国医学科学院院外创新单元,1个国家科技部重点领域创新团队,10个四川省青年科技创新团队,17个省级质量控制中心、15个研究机构和多个国家级基地、医疗协作工作组(中心)构成了强大的优势学科集群,为科研和新技术开发奠定了坚实的基础。 打造了温江、中和、简阳等多处科研平台(在用和规划使用面积近10万平米),搭建了动物实验(包括灵长类)、分子生物学、生物化学、细胞生物学、免疫组化和形态学、基因编辑等实验平台,可开展细胞水平到分子水平、核酸研究到蛋白分析、组织病理到动物活体监测等科学研究。2011年以来,获各级各类科研项目2400余项,累计科研经费3.39亿元,其中国家重点研发计划4项(牵头2项,子课题2项),国家重点基础研究发展计划子课题1项,国家自然科学基金133项(重点项目1项、重大项目子课题2项、联合基金项目1项、面上项目和青年基金129项)。以第一作者或通讯作者在NATURE GENETICS、GUT、GENETICS IN MEDICINE、CELL DEATHAND DIFFERENTIATION、ANNALS OF SURGERY等国际顶级学术期刊发表论文1400余篇。获授权专利600余项,专利实施转化49项。获国家科技进步奖、四川省科技进步奖等科技奖励共计81项,“视网膜疾病基因致病机制研究及防治应用推广”获国家科技进步二等奖,“遗传性致盲眼病疾病基因鉴定及分子机制研究”获四川科技进步奖一等奖。以开放姿态与28个国家和地区的知名医学机构、科研院所建立了良好的合作关系,包括与哈佛大学医学院合作建立国内第一个异种移植实验室、与美国犹他大学合作建立人类疾病基因研究实验室等。医院创办的医学期刊《实用医院临床杂志》被评为中国科技论文核心期刊、中国科技论文统计源期刊。 医院承建管理国家(四川)紧急医学救援队,是我国目前唯一适应高原环境的国家级机动队伍,多次完成4000+米海拔高度的各项任务;也是全建制参与过重大实战任务处置的双应队伍,先后历经2013芦山地震、2015尼泊尔国际救援、2017九寨沟地震、2019长宁地震、2020武汉抗疫、全球首例5G+航空救援成功案例等重大实战检验。队伍现配置有移动P2+实验室、航空ECMO、负压手术室等高端装备,具备三级移动医院诊疗水平,能够独立完成14天的机动任务;医院是四川省突发公共卫生事件医疗救治中心和四川省急救中心管理单位,是我省急救网络体系建设的龙头,已构建64个市县急救联盟单位和100家联盟医院的急救网络;医院是四川省航空医疗援助指挥调度中心管理单位,成功执行中国首例“高高原环境ECMO+直升机”航空转运等重大任务,拥有国内规模最大的专业航空医学救援团队。新冠肺炎疫情出现后,第一时间选派91名医务人员驰援武汉,选派21名医务人员赴道孚、埃塞俄比亚等6个地区(国家)开展疫情防控和医疗救治,为抗击疫情做出积极贡献。 医院拥有完整的院校医学教育、毕业后医学教育和继续医学教育体系。作为电子科技大学附属医院,现有临床医学、护理学2个本科专业,临床医学、口腔医学、生物学3个一级学科硕士学位授权点,临床医学、药学、护理学3个专业学位硕士授权点以及生物医学工程博士学位授权点,硕、博士导师300余人。是首批国家级住院医师规范化培训基地,首批呼吸与危重症医学、普通外科学、重症医学和新生儿围产期医学国家级专科医师规范化培训基地,四川省首批试点专科医师、护士和药师规范化培训基地,每年为社会培养合格住院医师400余人,专科医师、护士、药师200余人。同时,还是省级专业技术人员继续教育基地、国家执业医师考试基地以及四川省住院医师规范化培训结业临床实践能力考核基地,每年举办各级继教项目近百项,组织临床技能培训和考试上千人次。 医院努力履行公益责任, 医联体覆盖全川21个市州,共有紧密型托管医院19家,远程会诊单位408家,并统筹建立30个专科联盟 。每年派出上百名医护人员组成医疗队对口支援凉山州、阿坝州等,为基层医疗机构送医送药,培训医护人员。认真落实分级诊疗制度,打造远程医疗品牌,创新性地实现远程医疗+分级诊疗+精准扶贫+对口支援整合工作模式,实现群众线上和线下多渠道有序就医。深度参与脱贫攻坚,先后参与仪陇县安溪潮村、黎明村和牵头通江县东坪村的定点帮扶工作,2017-2019连续三年被省委省政府表彰为“定点扶贫先进单位”,院党委获“全省事业单位脱贫攻坚专项奖励记大功”。近10年,医院流动眼科手术车医疗队到达四川省50多个边远地区,为2万余名贫困白内障患者免费实施了复明手术。健康宣教电视节目《医生来了》收视率节节攀升,受到广泛关注。 党和国家、各级党委和政府十分关心支持医院的发展。中共中央总书记、国家主席、中央军委主席习近平曾听取医院抗震救灾工作汇报,国务院总理李克强两次到医院视察指导,均对医院工作给予充分肯定。时任党和国家领导人胡锦涛、温家宝、贾庆林先后到医院视察,亲切看望慰问医护人员。2021年4月12日,省委书记、省人大常委会主任彭清华同志专程来院调研,主持召开座谈会,听取工作汇报并对医院工作作出重要指示。2021年6月20日, 省委副书记、省长黄强同志出席建院80周年系列学术活动开幕式并讲话,对医院发展提出明确要求。 展望未来,秉承“厚德、至善、求精、图强”精神的省医人,把目标锁定在国内国际医学领域的前沿,努力争创全国一流临床研究型医院。。







 0
0
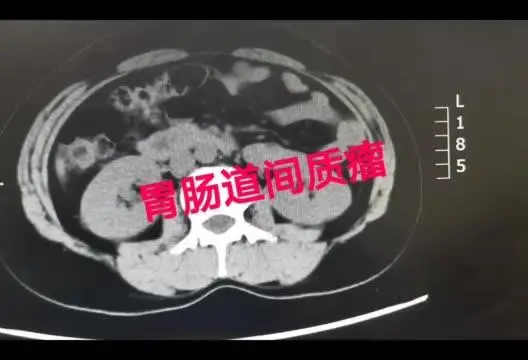
 0
0

 135
135

 60
60

 32
32

 5
5

 1
1
 73
73
 170
170
 210
210
