 京东健康互联网医院
京东健康互联网医院
 网站导航
网站导航
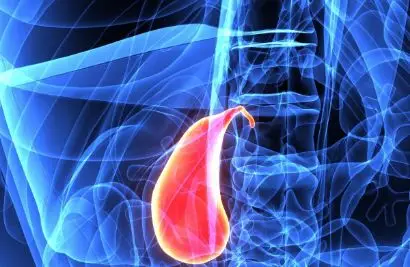
兰州大学第一医院始建于1948年,前身为“国立兰州大学医学院附设医院”,1954年随兰州医学院独立建院,命名为“兰州医学院附属医院”,1959年命名为“兰州医学院第一附属医院”,2004年并入兰州大学,更名为“兰州大学第一医院”。2012年3月7日托管酒钢集团兰泰医院,定名为兰州大学第一医院东岗院区,2023年5月整体移交我院;2015年1月6日合并原兰州兰电电机有限公司职工医院,成立兰州大学第一医院西站院区。经过七十五年的发展,我院已成为一所集医疗、教学、科研、预防、保健、康复、急救为一体的大型综合性三级甲等医院。我院占地面积12.4万平方米,建筑面积32.2万平方米,核定床位2686张,实际开放床位2788张。2022年接待门、急诊患者218万人次,出院患者8万人次,开展各类手术6万台次。我院现有职工4051人,其中博士后9人、博士183人、硕士研究生911人。正高级职称279人、副高级职称411人。享受政府特殊津贴人员7人、国家卫生健康突出贡献中青年专家2人、教育部新世纪优秀人才支持计划1人、甘肃省飞天学者特聘计划3人、甘肃省拔尖领军人才1人、甘肃省领军人才18人,甘肃省优秀专家3人、甘肃省卫生健康行业骨干人才和优秀青年人才12人、兰州大学“萃英学者”5人。设有国家博士后科研工作站。拥有100万元以上高精尖检测、诊断、治疗设备245件。医疗实力雄厚,医院目前拥有1个“国家心脑血管疑难病症诊治中心”,拥有5个国家临床重点专科:心血管内科、老年病科、消化内科、重症医学科、普通外科;3个国家临床医学研究中心分中心:国家消化系统疾病临床医学研究中心(海军军医大学第一附属医院)、国家代谢性疾病临床医学研究中心(上海交通大学医学院附属瑞金医院)、国家呼吸系统疾病临床医学研究中心(广州医科大学附属第一医院);1个国家中医药管理局中医药防治传染病重点研究室(临床基地);1个国家干细胞临床研究备案机构;2个省级重点实验室:甘肃省生物治疗与再生医学重点实验室、甘肃省生殖医学与胚胎重点实验室;3个省级行业技术中心:甘肃省高端医用材料行业技术中心、甘肃省糖尿病防治医学行业技术中心、甘肃省智能影像医学行业技术中心;3个省级临床医学中心:甘肃省心脏中心、甘肃省辅助生殖医学中心、甘肃省中西医结合肝病治疗中心;12个甘肃省临床医学研究中心:甘肃省心血管病临床医学研究中心、甘肃省老年疾病临床医学研究中心、甘肃省普通外科临床医学研究中心、甘肃省呼吸系统疾病临床医学研究中心、甘肃省内分泌疾病临床医学研究中心、甘肃省影像医学临床医学研究中心、甘肃省胸部肿瘤临床医学研究中心、甘肃省生殖疾病临床医学研究中心、甘肃省感染肝病临床医学研究中心、甘肃省消化系疾病临床医学研究中心、甘肃省妇科肿瘤临床研究中心、甘肃省血液病分子诊断与治疗临床医学研究中心。1个省级中医重点学科:中西医结合生殖医学科;2个甘肃省科技创新服务平台:甘肃省重大疾病临床及生物信息资源库、甘肃省生育力保存资源库;3个省级工程研究中心:甘肃省智能影像工程研究中心、甘肃省临床用药风险防控工程研究中心;甘肃省胃癌转化医学工程研究中心;1个教育部高等学校学科创新引智基地:西部高发消化系统肿瘤综合防治学科创新引智基地;1个省级产业技术创新联盟:兰州大学第一医院甘肃省中药制剂产业技术创新联盟;3个市级产学研科技合作基地:胆道恶性肿瘤胆汁液体活检技术研发中心、兰大一院磁热疗研发实验室、兰州市5G+人工智能辅助消化系统早癌筛查及早诊早治基地;1个转化中心:兰州大学第一医院干细胞医学转化中心;1个省级高校产业研究院:甘肃省生殖材料产业研究院;2个省级科普基地:兰大一院影像医学科普基地、兰大一院健康与慢病防治科普基地;6个甘肃省国际科技合作基地:高发肿瘤及重大慢病防控甘肃省国际科技合作基地、精准影像协同创新甘肃省国际科技合作基地、冠心病诊疗技术与应用甘肃省国际科技合作基地、胸外科关键技术研发与应用专业甘肃省国际科技合作基地、胃癌转化医学与应用甘肃省国际科技合作基地、生殖医学转化应用甘肃省国际科技合作基地。15个省级医疗专业质控中心:心血管介入、重症医学、消化内科、生殖医学、手术室护理、血液病、传染病、临床外周介入、呼吸内科、病案管理、消化病微创外科、胸外科、高压氧、胸痛、呼吸重症;2个省级救治中心:省级危重孕产妇救治中心、省级危重新生儿救治中心。5个兰州大学临床医学研究型学科:普外科、消化内科、心血管内科、临床药学、影像医学。临床医学专业列入兰州大学“双一流”学科建设项目。17个专科联盟:甘肃省消化系肿瘤早诊早治专科联盟、甘肃省生殖医学与不孕症专科联盟、甘肃省重症医学专科联盟、甘肃省感染肝病专科联盟、甘肃省老年医学专科联盟、甘肃省麻醉学专科联盟、甘肃省胸外科专科联盟、甘肃省加速康复外科专科联盟、甘肃省消化内科专科联盟、甘肃省儿童肾脏专科联盟、甘肃省呼吸重症专科联盟、甘肃省疼痛专科联盟、甘肃省新生儿重症专科联盟、甘肃省心脏瓣膜病诊断专科联盟、甘肃省胸部肿瘤专科联盟、甘肃省儿童危重症专科联盟、甘肃省呼吸与危重症医学专科联盟。11个技术联盟:甘肃省胸痛中心联盟、甘肃省心血管危重症及ECMO技术联盟、甘肃省内分泌代谢病标准化技术联盟、甘肃省肝胆胰微创技术联盟、甘肃省外周介入护理技术联盟、甘肃省病案信息技术联盟、甘肃省内镜护理技术联盟、甘肃省脊柱退变技术联盟、甘肃省肝病综合治疗技术联盟、甘肃省病理诊断专科联盟、甘肃省手术室外无痛诊疗麻醉技术联盟。甘肃省科协金城科普专家团队2项。联合成立干细胞医学转化中心。全院整合资源集中打造6大优势学科群:西部重大及高发肿瘤早诊早治与防治体系建设、西部高发慢病防治与康复、心脑血管疑难危重病防治、生殖医学与遗传、妇幼急危重症、重症医学与创伤等学科群。2019年获批31个省级医疗卫生重点学科,其中甲等学科14个、乙等学科15个,丙等学科2个,16个省级医疗卫生重点专业,其中甲等专业7个、乙等专业9个。多年来获批了国家自然科学基金项目、区域创新发展联合基金项目、国家科技部重点研发项目以及省部级重大项目等众多科研项目;荣获多项省部级奖项;发表SCI论文千余篇;出版学术专著数百余部。近三年来,我院科研项目立项569,其中国家级项目41项,省部级项目294项;荣获甘肃省科技进步奖8项,甘肃省医学科技奖17项,皇甫谧中医药科技奖2项,黎秀芳护理科技奖1项;发表高水平学术论文1444篇,其中SCI论文601篇,CSCD论文344篇,CSTPCD论文499篇。获批国家干细胞临床研究备案机构,完成了“机构+项目”双备案,是全国第一家双报双批单位。兰州大学第一临床医学院下设内、外、妇、儿等22个教研室,拥有临床医学、临床医学(农村订单定向)、麻醉学、影像医学、医学检验技术、儿科学、临床药学7个本科专业。现有一级学科博士后流动站1个,二级学科博士点5个、专业学位领域8个;二级学科硕士点14个、专业学位领域18个,每年本科、研究生毕业生700人左右。2014年我院申报成功国家卫生计生委住院医师规范化培训基地,为甘肃省首批6个培训基地之一,基地培训学科涵盖内、外、妇、儿等29个专业,2020年全科专业基地获全国重点专业基地。获批国家心血管病学、普通外科学、老年病学、重症医学四个专科制度试点专科培训基地。医院与WHO国际癌症研究署、瑞士洛桑大学及医院、国际加速康复外科协会、德中医学协会、德国雷根斯堡大学及医院、日本东京医科大学及附属医院、日本顺天堂大学附属医院、日本东京女子医科大学等多家国际知名医疗机构持续开展深入合作。近5年选派200余名职工出国(境)交流、研修。执行科技部引智项目、科协海智计划16项,外国专家230人次来院交流,67名专家担任校级、院级客座教授、指导教师。医院是中国首个国际加速康复外科协会加盟医院,承担科技部发展中国家培训项目,是甘肃省唯一国家卫健委“30个中非对口合作医院”承担单位,中德-德中肝病与肝移植、创伤医学两个创新中心及国际创伤生命支持协会兰州培训基地所在地。多年来,我院扎实开展对口支援、精准扶贫和健康扶贫工作,为地方社会经济发展做出贡献。圆满完成国家和省级政府部门交付的抢险救灾和疫情防控等医疗救治任务,为人民群众的生命健康做出了贡献。兰州大学第一医院东岗院区是一所集医疗、教学、科研、于一体的综合性三级甲等医院,作为兰州大学第一医院的整体延伸,东岗园区始终将医德医风建设和医疗服务质量作为医院发展的动力,秉承“病人我中心”的宗旨。由于结石阻塞胆囊管,造成胆囊内胆汁滞留,继发细菌感染而引起的急性炎症。大多数急性胆囊炎患者为急性结石性胆囊炎。,常见的致病因素是胆囊管梗阻,大部分患者是由胆囊结石引起的,当胆囊管梗阻后,胆汁浓缩,浓度高的胆汁酸盐会损害胆囊黏膜上皮,引起炎症的变化。还有部分患者是致病细菌入侵,大多通过胆道逆行而入侵胆囊。致病细菌主要是大肠杆菌,其他有克雷伯氏、粪肠球菌及绿脓杆菌等。,胆囊,对症状较轻微的急性结石性胆囊炎,可考虑先用非手术疗法控制炎症,待进一步查明病情后进行择期手术。对较重的急性化脓性或坏疽性结石性胆囊炎或胆囊穿孔,应及时进行手术治疗,但必须作好术前准备,包括纠正水电解质和酸碱平衡的失调,以及应用抗生素等。非手术疗法对大多数早期急性结石性胆囊炎的患者有效。此法包括解痉镇痛,抗生素的应用,纠正水电解质和酸碱平衡失调,以及全身的支持疗法。在非手术疗法治疗期间,必须密切观察病情变化,如症状和体征有发展,应及时改为手术治疗。特别是老年人和糖尿病患者,病情变化较快,更应注意。 1.手术治疗 有下列情况时,应经短时的对症治疗准备后,施行紧急手术: (1)发病在48~72小时内者。 (2)临床症状重,经非手术治疗无效或者病情恶化者。 (3)化脓性结石性胆囊炎有寒战、高热、白细胞计数明显增多者,有胆囊穿孔、弥漫性腹膜炎、合并急性化脓性胆囊炎、急性重症胰腺炎等并发症者。 (4)老年或者合并糖尿病患者,胆囊容易发生坏疽及穿孔、结石,症状较重者应及早手术。 手术方法包括:①胆囊切除术包括开腹或腹腔镜胆囊切除,目前以腹腔镜胆囊切除为首选。在急性期,胆囊周围组织水肿,解剖关系常不清楚,操作必须细心,此免误伤胆管和邻近重要组织,手术力求简单、安全、有效;②部分胆囊切除术对于胆囊炎症重,胆囊床分离困难或可能出血多,患者不能耐受较大创伤或较长手术时间者,可选择胆囊部分切除;③胆囊造口术对于一些老年患者,一般情况较差或伴有严重的心肺疾病,估计不能耐受胆囊切除手术者,有时在急性期胆囊周围解剖不清而致手术操作困难者,也可先作胆囊造口术。胆囊造口手术可在局麻下进行,其目的是采用简单的方法引流胆囊炎症,使患者渡过危险期,待其情况稳定后,一般于胆囊造口术后3个月,再作胆囊切除以根治病灶。 2.非手术治疗 非手术疗法包括卧床休息、禁食、输液、纠正水和电解质紊乱,应用抗生素及维生素,必要时进行胃肠减压。腹痛时可给予解痉剂和镇痛剂,如阿托品、度冷丁等,同时应密切观察病情变化。,无,禁忌喝酒、吃辛辣食物,腹部X线 B超 静脉胆道造影CT或核磁共振(MRI),。
 79
79
 0
0

 0
0

 0
0

 0
0

 0
0
 0
0

 0
0

 0
0
 0
0
