 京东健康互联网医院
京东健康互联网医院
 网站导航
网站导航
沈阳市肛肠医院始建于1957年,从最初的沈河区痔瘘门诊逐步发展成为一所集医疗、教学、科研、预防和康复为一体的现代化胃肠肛门病三甲专科医院,也是目前东北三省规模最大、全国最具影响力的肛肠专科医院之一。医院编制床位500张,年门诊量10万余人次、手术量达1万2千余人次、胃肠镜万余例,内镜下手术2500余例。医院共设十个病房,其中肛门病科六个,胃肠肛门病科二个,消化内科、重症医学科(ICU)各一个,已初步形成肛门病科(痔、瘘、裂、感染、创伤、修复、肛周占位)、小儿肛肠外科、盆底康复治疗中心、消化内(外)科等科系共同发展的格局。本着“开放办院”的思想,医院积极引进和大力推广TST、LIFT手术、肛瘘栓技术、肛瘘保留括约肌手术、腹腔镜技术、TEM技术、内窥镜下相关诊疗技术以及肠道微生态治疗等多项技术,填补十余项国内、省内技术空白。2009年,医院成立了便秘盆底诊疗康复中心,为国内领先,历经十余年发展,现已成为北方地区唯一且综合实力最强的便秘专病治疗中心。医院拥有自制药生产线,9种自制药品,经过60多年的临床应用,疗效显著。医院是中国中西医结合大肠肛门病诊疗中心、中国TST技术(北方)培训中心、欧洲生物反馈协会(BFE)中国地区IRER项目临床合作单位、加拿大Thought-Technology公司授权临床培训单位、全国肛肠疾病普查工作定点医院、中华医院管理协会副理事长单位、辽宁省中西医结合大肠肛门病专业委员会主任委员单位、辽宁省细胞生物学学会肛肠分会主任委员单位、沈阳医学会肛肠分会主任委员单位、国家中医药管理局“十二五”重点专科建设项目单位、“北京中日医院肛肠专科医联体”成员单位及辽宁区域诊疗中心、辽宁省临床重点专科建设项目单位、沈阳市痔病微创中心、沈阳市结直肠肛门盆底疾病临床医学研究中心、沈阳市肛门盆底疾病防治中心、沈阳市结直肠早癌筛查及规范化诊疗中心。医院也是全国肛肠专业人员的培训基地,肩负着国内肛肠专业临床医师专业培训及研修的教学任务,建院60余年,为全国各地培养了肛肠专业技术人员近2000人。医院注重国际间合作交流,与包括英国圣马克学院、日本高野病院、中山大学附属六院、江苏省中医院、天津市人民医院、北京市肛肠医院等多家国际、国内知名医疗机构保持着良好沟通,定期选派访问学者前往深造。中西医结合肛肠科为国家中医药管理局、辽宁省中医药管理局两级重点专科;结直肠肛门外科为省临床重点专科建设项目;肛门病科、普外(结直肠肿瘤)科为沈阳市临床重点专科;胃肠镜中心为沈阳市委属专科特色品牌。医院利用在东北地区的影响力,牵头成立“沈阳市肛肠医院专科联盟”,将优秀的专家和优质的资源配送到基层百姓身边,体现了公立医院应有的责任担当。在吸纳国内外经典术式优势的基础上,医院结合数十年的经验传承,总结创立出了独具“沈肛”特色的“痔病精准化、个体化、舒适化全流程治疗方案”,使患者诊疗满意度最大化。在国内著名肿瘤专家、中国医科大学徐惠绵教授的引领带动下,医院以“胃肠大专科建设”为理念,积极拓宽诊疗范围,先后完成了全胃切除食管空肠吻合术、胃癌根治性近端胃大部切除术、十二指肠癌胃空肠短路术、腹腔镜辅助左半、右半结肠切除术等若干个“第一例”,医院胃肠外科综合诊治能力不断攀升。医院通过建立医联体、选派20余位副高级以上专家,赴省内外19家医联体合作单位开展工作,持续帮扶基层医院提升医疗水平。风雨六十余载,洗尽铅华的沈阳市肛肠医院,将在沈阳市卫健委的坚强领导和新一届领导班子的带领下,抓住“十四五”开局之年的有力机遇,深入落实“健康中国”行动,“以患者安全为核心,以质量和服务为主线”,在继续保持肛门病、结直肠肿瘤、电子胃肠镜等传统优势的前提下,利用医院结直肠肛门盆底专科特色,持续不断地探索和发掘医院品牌亮点,充分发挥好专科特色优势,开展特色微创无痛治疗,依托“沈阳市结直肠肛门盆底疾病临床医学研究中心”、“沈阳市肛门盆底疾病防治中心”及“沈阳市结直肠早癌筛查及规范化治疗中心”,着重开展胃肠肛门疾病及消化道肿瘤的早期筛查、预防、治疗、科研,将医院的结直肠盆底专科做大、做强、做精,为患者提供“全生命周期健康”专科医疗服务,体现公立医院公益性。积极扶助贫困弱势群体,提供肛门病免费医疗救助,打造“便民、利民、惠民”的高品质医疗服务,用精湛的技术和优质的服务,全力打造国际知名、国内领先的现代化肛肠专科医院!视网膜动脉炎是一大类累及视网膜血管的炎症性疾病。典型地表现为眼底灰白色血管鞘、渗出、出血、视网膜水肿等改变,仅侵犯动脉或静脉较少见。多数是两者均受累。常伴有视网膜血管炎的眼部或系统性疾病有:中间型葡萄膜炎、病毒性视网膜炎、系统性红斑狼疮、多发性大动脉炎、结节病等。,1.免疫复合物 免疫复合物沉积是多种视网膜血管炎发生的一个重要机制。已发现其在系统性红斑狼疮、结节性多动脉炎发生中起作用。但多数情况下,免疫复合物的沉积并不是特异性地针对视网膜血管的。 2.细胞免疫反应 已有研究发现,迟发型过敏反应在一些视网膜血管炎发生中起重要作用。激活的CD4+细胞、CD8+细胞和巨噬细胞都可以释放一些细胞因子,并引起一系列反应导致血管损伤和炎症反应。,眼,对视网膜血管炎,应寻找系统性病因,对因治疗。Eales病,早期可试用糖皮质激素。可采用激光光凝视网膜病变血管及缺血区,常需多次。对持久的玻璃体出血和牵拉性视网膜脱离,应作玻璃体手术和眼内光凝术。视网膜血管炎的治疗主要根据患者血管炎的严重程度、病因及其引起的并发症、伴有的全身性疾病等来决定。如果患者仅有轻微的视网膜血管炎,不伴有黄斑囊样水肿和明显的玻璃体炎症反应,荧光素眼底血管造影检查未发现严重的缺血性病变,可以不给予任何治疗但需进行严密的观察;如发现黄斑囊样水肿、视网膜毛细血管无灌注等改变即应立即给予治疗;由感染因素所致的视网膜血管炎,应尽可能确定致病的微生物,并给予特异性抗感染治疗;如确定出患者的视网膜血管炎与全身性疾病有关,在治疗上即应全盘考虑不但要控制视网膜血管炎,还要控制这些可能危及患者生命或引起患者全身严重并发症的全身性疾病;如果患者出现明显的视网膜缺血、毛细血管无灌注,往往需借助于激光治疗,以消除无血管区。如果患者出现视网膜脱离和玻璃体积血,在药物治疗控制炎症的情况下,应进行玻璃体切除手术等治疗。,注意与急性视网膜坏死综合征(ARN)相鉴别。急性视网膜坏死综合征是由带状疱疹病毒或单纯疱疹病毒等引起的一种坏死性视网膜炎,可发生于正常人,也可发生于免疫功能受抑制的患者。典型地表现为周边部进展性、全层坏死性视网膜炎,以闭塞性动脉炎为主的视网膜血管炎,中等度以上的玻璃体混浊和炎症反应。后期易发生视网膜脱离。,无,1.常规检查 包括全血细胞计数、血沉和C反应蛋白。血清中IL-2、可溶性IL-2受体IL-6、γ-干扰素、肿瘤坏死因子等水平升高往往提示患者有全身性疾病血清中细胞间黏附分子-1(ICAM-1)和vonWillebrand因子水平升高往往提示血管炎处于活动状态。 2.免疫学技术 为了排除或确定一些感染性视网膜血管炎,如单纯疱疹病毒、人类免疫缺陷病毒、巨细胞病毒等感染所致的血管炎,应使用酶联免疫吸附试验、免疫荧光、Western印迹试验和其他免疫学技术测定特异性抗体,尤其是确定IgM型抗体。利用聚合酶链反应(PCR)扩增病原体的DNA对感染性视网膜血管炎的诊断有重要帮助,但应注意严格遵守实验操作规程,避免假阳性和假阴性结果。 3.其他辅助检查 (1)荧光眼底血管造影检查(FFA)可以显示受累血管的荧光渗漏及血管壁染色。血管充盈迟缓或者不充盈,血管充盈呈节段状。视网膜可以有无灌注区,其周围有微血管瘤和视网膜内微血管异常,严重者可以出现新生血管,玻璃体积血。晚期呈强荧光。 (2)眼内活组织检查虽然在临床应用上受到一定的限制,但在怀疑感染、恶性肿瘤和类肉瘤病等时,应考虑进行此项检查。,。
 0
0

 1
1
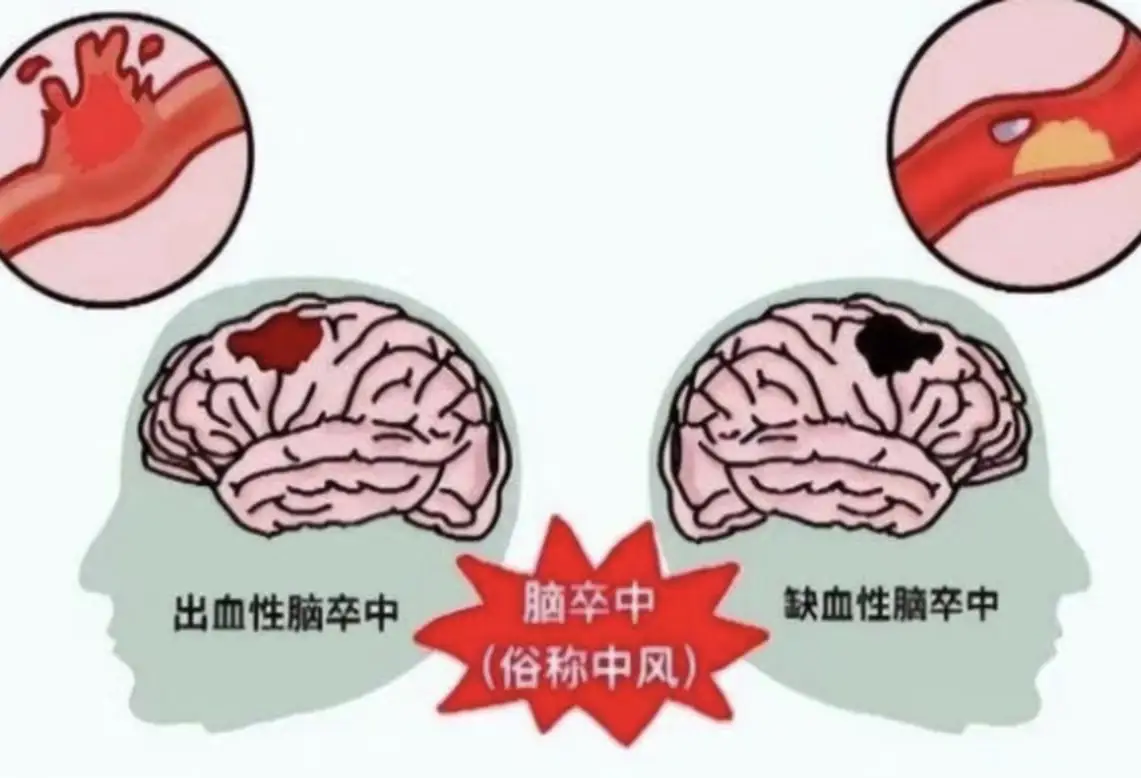
 0
0

 3
3
 5
5

 4
4

 4
4

 7
7

 4
4

 4
4
