近期,“21岁女生下腹疼痛确诊胃癌晚期”的话题冲上热搜,她说自己“饮食习惯正常,偶尔不吃早饭,偶尔熬夜,目前已接受3次化疗”,并建议大家一定要饮食习惯规律,千万不要不吃早饭。希望她能早日康复!
胃癌为何盯上年轻人?为什么胃癌一发现就是晚期?哪些习惯能帮助远离胃癌?今天来走进胃癌诊疗的相关知识,探寻健康的远离癌症之路。
胃癌越来越年轻化,为什么一发现就是晚期?
胃癌作为一种常见的恶性肿瘤,其带来的危害不容小觑。2020年的数据显示,超百万例胃癌患者中,有超过76万人因此失去生命[1]。从发病年龄的特点来看,40岁似乎成为了一个关键的分水岭。40岁之前,女性胃癌发病率高于男性,然而40岁之后,形势发生反转,男性胃癌发病率急剧上升[2]。
同时,年轻人患胃癌进入不可切除阶段后,生存率低让人担忧,平均生存期仅为5-6个月[2]。一般来说,胃癌患者确实更多见于老年人,像美国确诊胃癌的患者平均年龄约为68岁。但也正因为如此,年轻人患胃癌往往容易被大家忽视。青年胃癌患者通常在晚期才被诊断出来,且伴有器官受累,这表明疾病负担可能更大,可能导致长期生存状况不佳。让人更担心的是,大部分青年胃癌患者可能没有任何症状 ,因此需要重视早期诊断。青年胃癌的早期诊断有助于提高长期生存率。
目前指南暂未将年轻人群列为内镜筛查对象 [2],会延迟检查和诊断 ,导致在发现时已处于更晚期。在胃癌高发的韩国和日本,已引入大规模筛查内镜检查以检测早期胃癌。但筛查对象仅限于40岁及以上的人群[2]。
年轻胃癌生存率低,如何预防?
根据发生部位的不同,胃癌分为贲门癌和非贲门癌,贲门位于食管和胃的交接的地方。相关风险因素可以参考下表[3]:
表1 胃癌的风险因素
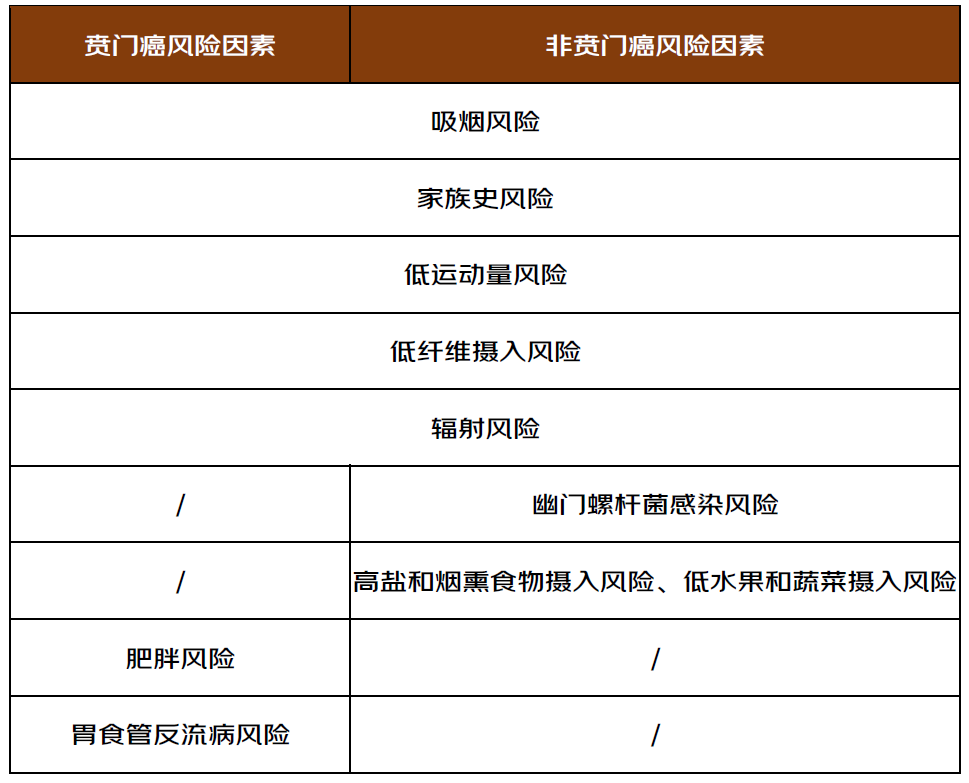
预防胃癌从远离这些可能增加患癌风险的危险因素说起,主要包括感染幽门螺杆菌(Hp)、吸烟、烟熏/腌制的肉类、肥胖和饮酒等。
1.幽门螺杆菌
幽门螺杆菌被归类为I类致癌物,是胃癌的主要环境风险因素。大多数非贲门胃癌的罪魁祸首就是慢性幽门螺杆菌感染。不同国家的研究中,幽门螺杆菌在青年胃癌患者中的感染发生率在23.9%-88%[2]。
2.吸烟
吸烟被归类为胃癌的I类致癌物。在一项荟萃分析中[4],吸烟者患胃癌的风险增加25%。与从不吸烟的人相比,每天吸烟超过20支的人胃癌风险增加32%,吸烟持续40年或以上者风险增加33%。吸烟与贲门胃癌的关联最为密切。
3.喝酒
饮酒与胃癌风险增加有关,尤其当每天饮酒30g以上时。在一项研究,饮酒者与非饮酒者相比,患胃癌的风险显著更高[4]。喝酒后,酒精(乙醇)会在体内代谢成乙醛,乙醛可通过抑制DNA甲基化诱导DNA损伤,进而复制出错产生癌细胞。
4.烟熏和腌制的肉
烟熏和腌制的肉是常见的致癌物,红肉的消费与非贲门胃癌的发展有关。从数据上来看,红肉、烟熏/腌制的肉分别增加41%和57%的胃癌风险。研究表明,每天吃100g红肉,胃癌风险增加26%,每天额外摄入50g烟熏/腌制的肉,风险增加72%[4]。
为啥烟熏和腌制肉会致癌?可能和加工肉中致癌化合物(N-亚硝基化合物)有关,它们有助于形成DNA加合物,这是致癌的风险因素。此外,烹饪和储存方法也会增加胃癌风险。比如高温烹饪的肉类会产生杂环胺和多环芳烃。
5.肥胖
近年来,肥胖是很多癌症发生的一个相关风险因素。体重指数(BMI)在正常范围内(<25)的人,患食管胃交界处癌症(像贲门胃癌就属于这类癌症)的风险相对较低。但如果BMI达到30-35之间,那患这种癌症的风险就会变成正常体重者的2倍;要是BMI超过40,患这种癌症的风险就会变成正常体重者的3倍[3]。肥胖可能会增加胃食管反流的发生率,而胃食管反流是巴雷特食管以及最终食管腺癌和贲门胃癌的公认病因。此外,胰岛素抵抗可能具有致癌作用。
除了预防,有哪些检查可以更早发现胃癌?
胃癌的基本检查包括内镜和影像学检查,内镜检查是确诊胃癌的依据和金标准,而影像学等检查有助于发现疾病进展到那一个阶段。我国指南建议40岁以上/有胃癌家族史的人,都可以做一下胃癌检查(详见下图)。
1.胃镜检查
胃镜检查时,会把一根细细的、像管子一样的仪器(也就是内窥镜)从嘴巴伸进去,然后顺着喉咙慢慢进到食管里。这根管子上有灯,还有能用来观察的镜片,这样医生就能清楚地看到食管、胃里面的情况。而且这个管子上可能还带有能取下一些组织的工具,如果取了组织,就可以放在显微镜下面仔细查看,看看是不是有生病的迹象。
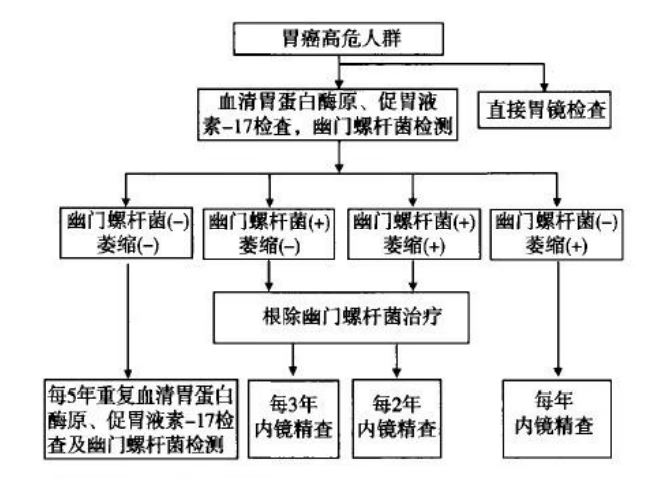
指南截图
2.血清PG检测
我国在进行胃癌筛查的时候,有一个判断胃癌高危人群的标准。如果一个人的血清PG I浓度≤70μg/L,并且PG I和PG II的比值≤3.0,那这个人就可能属于胃癌高危人群。医生会根据这个检测结果,再结合幽门螺杆菌检测的情况,把人们患胃癌的风险分成不同的层次。然后根据风险层次来决定下一步该做哪些检查,这样就能更好地发现可能存在的胃癌问题。
3.胃泌素-17(G-17)检测
通过检测血清中胃泌素-17(G-17)的浓度,可以帮助诊断萎缩性胃炎的类型。这个检测能让医生更清楚胃部的情况,对诊断萎缩性胃炎很有帮助。
4.上消化道钡餐检查
以前会用X线钡餐检查来查看胃部有没有病变,但是这个检查方法有缺点,它能发现问题的能力(敏感性)和确定是不是真有问题的能力(特异性)都不太高。现在有了更好的内镜检查方法,所以就不再推荐用X线消化道钡餐来筛查胃癌了,因为内镜检查能更准确地发现胃部的病变情况。
参考来源:
1.Li J, Kuang XH, Zhang Y, Hu DM, Liu K. Global burden of gastric cancer in adolescents and young adults: estimates from GLOBOCAN 2020. Public Health. 2022 Sep;210:58-64. doi: 10.1016/j.puhe.2022.06.010. Epub 2022 Jul 20. PMID: 35870322. 2.Kono Y, Kanzaki H, Iwamuro M, Kawano S, Kawahara Y, Okada H. Reality of Gastric Cancer in Young Patients: The Importance and Difficulty of the Early Diagnosis, Prevention and Treatment. Acta Med Okayama. 2020 Dec;74(6):461-466. doi: 10.18926/AMO/61204. PMID: 33361865. 3.Karimi P, Islami F, Anandasabapathy S, Freedman ND, Kamangar F. Gastric cancer: descriptive epidemiology, risk factors, screening, and prevention. Cancer Epidemiol Biomarkers Prev. 2014 May;23(5):700-13. doi: 10.1158/1055-9965.EPI-13-1057. Epub 2014 Mar 11. PMID: 24618998; PMCID: PMC4019373. 4.Conti CB, Agnesi S, Scaravaglio M, Masseria P, Dinelli ME, Oldani M, Uggeri F. Early Gastric Cancer: Update on Prevention, Diagnosis and Treatment. Int J Environ Res Public Health. 2023 Jan 25;20(3):2149. doi: 10.3390/ijerph20032149. PMID: 36767516; PMCID: PMC9916026. 5.胃癌诊疗指南(2022版). 6.Stomach Cancer guideline of NATIONAL CANCER INSTITUTE.
 京东健康互联网医院
京东健康互联网医院
 网站导航
网站导航








 9
9

 156
156

 6
6

 0
0

 0
0

 3
3

 4
4

 8
8
 0
0
 0
0