近期,徐汇区市场监管局联合10家医疗机构在细胞和基因治疗药品创新与临床发展会上联合发布《医疗机构使用细胞治疗药品质量管理指南》,为CAR-T创新药品的使用提供了规范化的指导。

该《指南》首次提出“将CAR-T药品使用质量管理纳入统一的医疗机构药品管理体系,指导医疗机构组建多学科诊疗团队,由临床使用细胞治疗药品的科室负责人作为细胞治疗团队负责人 对细胞治疗项目的各环节进行监督,院内其他部门明确职责,协同配合参与,从而保障患者使用药品的质量安全和可追溯 。”
关于细胞治疗,你也许有很多问题,我们整理了5个常见问题,一起了解。
1.什么是CAR-T药品?
CAR-T药品也称细胞疗法,是一种用自身免疫系统细胞的癌症治疗方法。可以从我们自身或者其他人的外周血中收集T细胞,然后在体外进行改造以表达嵌合抗原受体(CAR)。改造后,经过体外扩增,再回输回体内,这些这些CAR-T细胞特异性识别靶抗原并迅速增殖以在体内发挥抗肿瘤作用。
CAR-T疗法会影响我们的免疫系统,可能出出现不良反应。如细胞因子释放综合征(CRS)。当CAR-T细胞开始攻击癌细胞并触发体内的免疫反应时,就会发生这种情况。对于某些患者来说,CRS可能感觉像是流感症状,也可能会像低血压,也可能出现高烧和呼吸困难等。
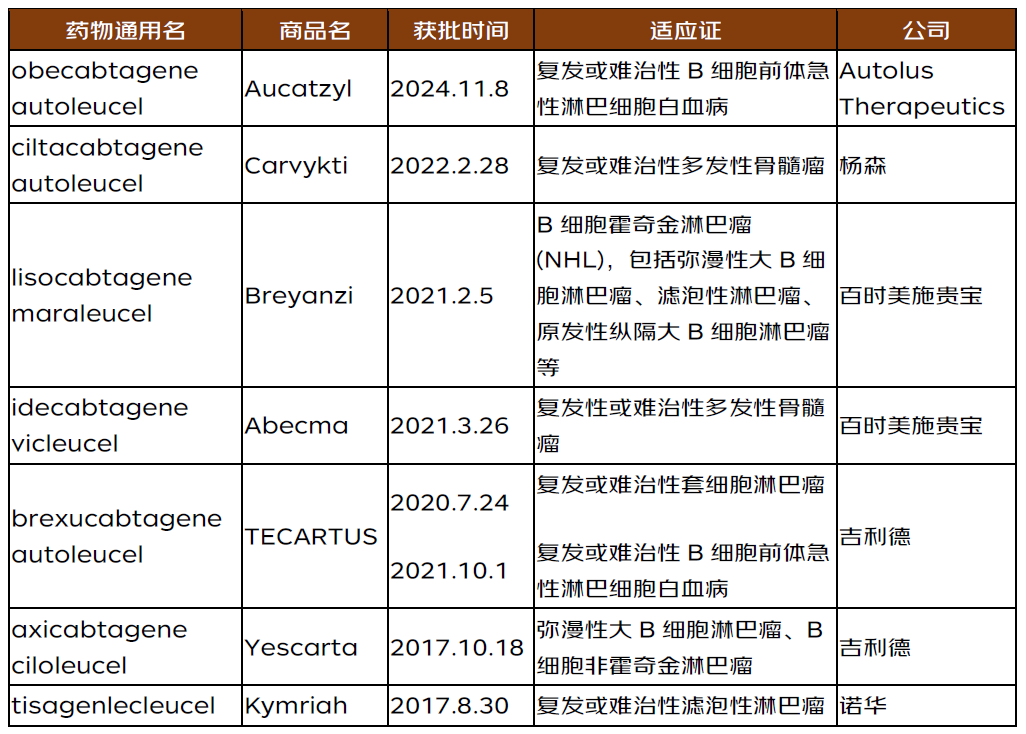
2.FDA批准了哪些CAR-T药?
目前FDA批准的CAR-T药包括以下7种,大多应用于骨髓瘤、淋巴瘤和白血病。
3.得了癌症再取免疫细胞来得及吗?
很多癌症一发现就是晚期,癌细胞会干扰我们身体自然产生的免疫细胞。因此,许多癌症患者无法获得足够的健康T细胞进行治疗。且随着年龄增长,我们体内免疫细胞的数量和活性都会降低。
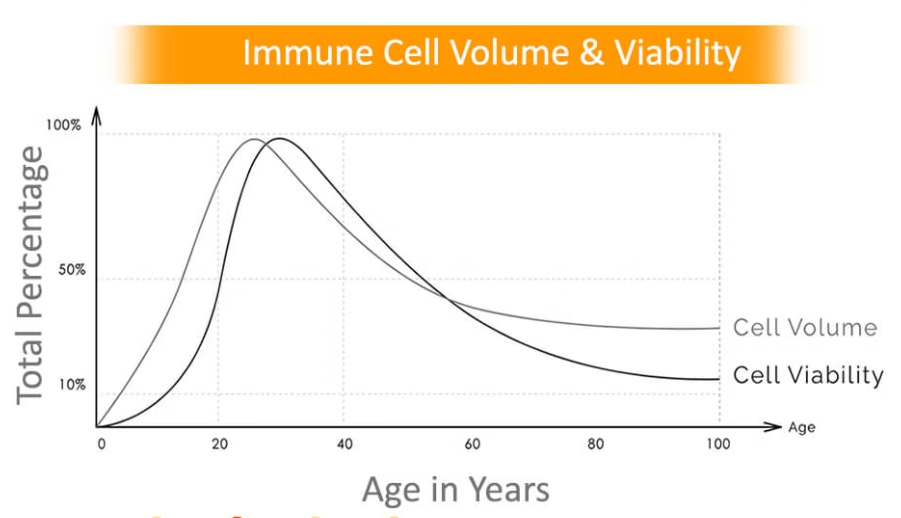
为了应对未来这种情况,可以更早地储存健康的免疫细胞,储存免疫细胞的过程类似于抽血,先会抽150-200ml的血,然后送到细胞库去处理从而分离出包含免疫细胞的外周血单核细胞。分离完成后,再将细胞放在液氮瓶中长期储存,可以保存较长时间直到需要使用,且免疫细胞活力不会发生变化。
4.冻存免疫细胞可以冻存多久?
理论上,可以一直冻存。细胞达到冻存温度(如-196°C),细胞的新陈代谢就会失去活性,当细胞解冻时,再次恢复活性。
5.冻存后的免疫细胞有什么用?我的家人能用我冻存的免疫细胞?
可以恢复免疫力,以及用于前文提到的CAR-T细胞疗法。
但家人并不能使用你冻存的免疫细胞,这是因为不同个体之间会出现移植物排斥反应,因此每个人冻存的免疫细胞最好只用于自己。
参考来源:
1.上海徐汇发布《医疗机构使用细胞治疗药品质量管理指南》.
2.Zhang X, Zhu L, Zhang H, Chen S, Xiao Y. CAR-T Cell Therapy in Hematological Malignancies: Current Opportunities and Challenges. Front Immunol. 2022 Jun 10;13:927153. doi: 10.3389/fimmu.2022.927153. PMID: 35757715; PMCID: PMC9226391.
3.What Is CAR T-Cell Therapy?
4.FDA approves CAR-T cell therapy to treat adults with certain types of large B-cell lymphoma.
5.FDA approves obecabtagene autoleucel for adults with relapsed or refractory B-cell precursor acute lymphoblastic leukemia.
6.FDA approves tisagenlecleucel for relapsed or refractory follicular lymphoma.
7.FDA approves ciltacabtagene autoleucel for relapsed or refractory multiple myeloma.
8.FDA approves lisocabtagene maraleucel for relapsed or refractory large B-cell lymphoma.
9.FDA approves idecabtagene vicleucel for multiple myeloma.
10.FDA approves brexucabtagene autoleucel for relapsed or refractory mantle cell lymphoma.
11.https://healthbanks.us/faqs-immune.
 京东健康互联网医院
京东健康互联网医院
 网站导航
网站导航

 4
4

 9
9
 23
23

 0
0
 14
14

 13
13

 14
14
 0
0
 0
0
 0
0