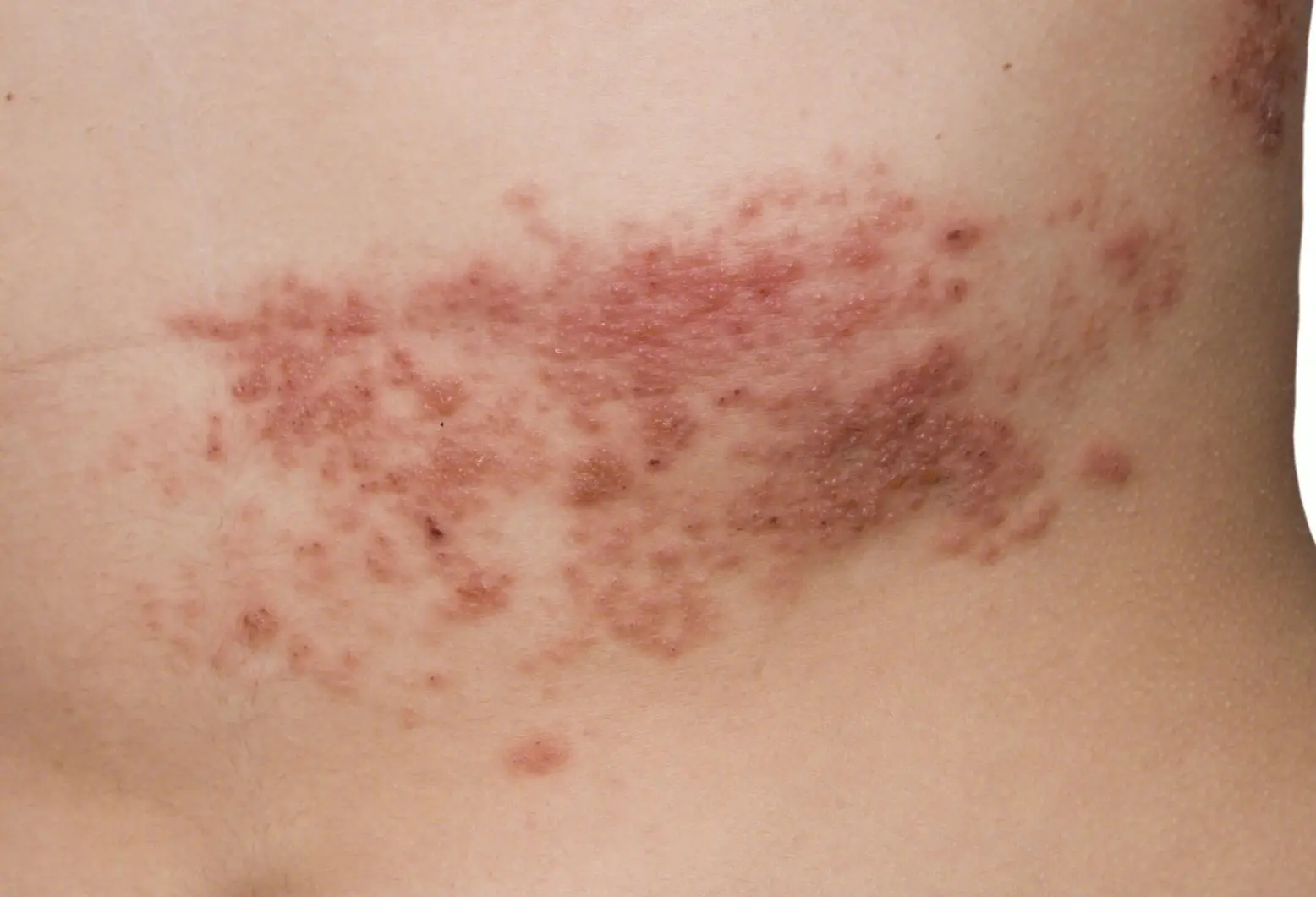
【概述】
带状疱疹是由水痘-带状疱疹病毒感染所致,以沿单侧周围神经分布的簇集性水疱为特征,常伴有明显的神经痛。
【临床表现】
1、病史:发病前可能有传染病、恶性肿瘤、红斑狼疮、外伤、过劳、神经系统障碍病史,以及放射治疗、使用某些药物的病史等。
2、季节:多好发于春秋季节。
3、年龄:好发于成人,发病率随年龄增大而呈显著上升趋势。
4、好发部位:肋间神经、颈神经、三叉神经、臂丛神经及坐骨神经支配区域的皮肤。
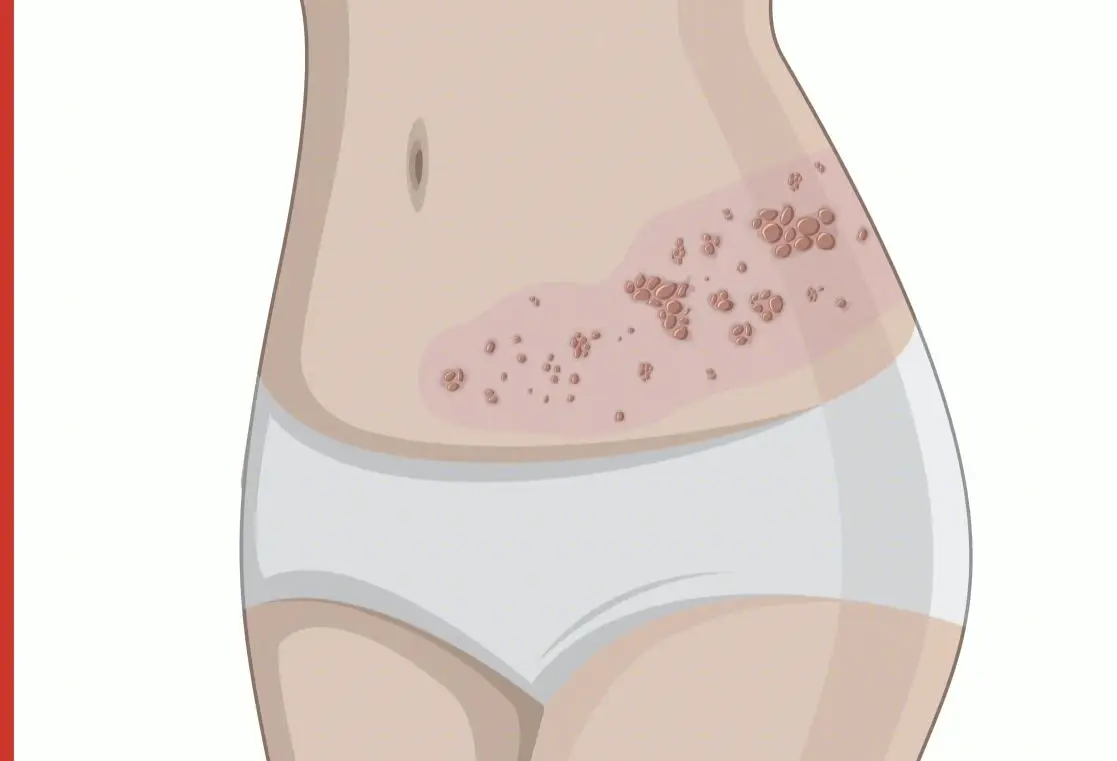
5、皮疹特点:皮疹为红斑上蔟集性分布粟粒至绿豆大的红斑、水疱,疱液常澄清。皮疹常单侧分布,一般不超过躯体中线。
6、神经痛为本病的特征之一,可在发疹前或伴随皮疹出现。中老年患者于损害消失后可遗留神经痛(PHN)
7、三叉神经受累时可合并角膜炎、结膜炎,甚至全眼炎。
8、皮损累及膝状神经节可影响运动及感觉神经纤维,可引起面瘫、耳痛及外耳道疱疹三联征。
9、不全型或顿挫型带状疱疹可以仅出现红斑、丘疹而不发生水疱,或只发生神经痛而不出现任何皮损。
10、坏疽性带状疱疹老年人或营养不良的患者,皮损中心可发生坏死、结黑色痂皮,愈后遗留瘢痕。
11、泛发性带状疱疹在恶性淋巴瘤或老年体弱的病人,在局部发疹后的数日内,全身出现水痘样发疹,常伴有高热、可并发肺、脑损害,病情严重,可致死亡。
13、病程2-4周,老年患者为3-4周。愈后一般不复发。
14、带状疱疹后遗神经痛:带状疱疹在发疹前、发疹时以及皮损痊愈后均可伴有神经痛,统称为带状疱疹相关性疼痛,如果皮损消退后(通常4周后)神经痛持续存在,则成为带状疱疹后遗神经痛。
【辅助检查】
1、血常规、尿常规、大便常规;胸片、心电图;肝肾功能、电解质、血糖、血脂、心肌酶谱等。
2、病情严重者行免疫球蛋白、感染性疾病筛查(乙肝、丙肝、艾滋病、梅毒等);肿瘤相关筛查。
3、创面感染者可行创面细菌培养及药敏试验。
4、必要时行组织病理学检查。
【鉴别诊断】
1.本病前驱期或无疹型应与肋间神经痛、胸膜炎、阑尾炎、坐骨神经痛、尿路结石、偏头疼、胆囊炎等进行鉴别。
2.发疹后有时需与单纯疱疹、脓疱疮等进行鉴别。
【治疗】
本病具有自限性,治疗原则为抗病毒、止痛、消炎、防治并发症。
1.内用药物治疗
(1)抗病毒药物:首选核苷类药物如:阿昔洛韦、伐昔洛韦、泛昔洛韦等。
(2)止痛:可选用甲巴喷丁、吲哚美辛等。同时可应用营养神经的药物,如口服或肌注维生素B1和B12、甲钴胺
(3)糖皮质激素:及早合理应用糖皮质激素可抑制炎症过程,缩短急性期疱疹相关疼痛的病程,主要用于病程在7天内、无禁忌症的老年患者、特殊部位发生、病情比较严重的患者,口服或静滴甲泼尼龙40mg/d,疗程7-10天。
(4)免疫调节剂:转移因子、复方甘草酸苷等。
(5)继发感染者:可选用抗生素
2.外用药物治疗
(1)外用药:以干燥、消炎为主。疱液未破时可外用炉甘石洗剂、阿昔洛韦乳膏或喷昔洛韦乳膏;疱疹破溃后可酌情用3%硼酸溶液或1:5000呋喃西林溶液湿敷,或外用0.5%新霉素软膏或莫匹罗星软膏。
(2)眼部处理:可外用3%阿昔洛韦眼膏,局部禁用糖皮质激素外用制剂。
3.物理治疗紫外线、红蓝光等局部照射,以缓解疼痛,促进皮损恢复。
四、出院指导、随访
1.随访时间:每周1次。随访内容:皮疹情况、疼痛情况
2、预防
(1)注意体育锻炼,增强体质,日常生活应有规律
(2)积极寻找发病诱因,及时治疗原发疾病。
(3)儿童应接受计划免疫,提高机体免疫功能。
(4)带状疱疹患者不必隔离,但应避免与易感儿童和孕妇接触。
 京东健康互联网医院
京东健康互联网医院
 网站导航
网站导航
 10
10
 2
2

 1
1

 27
27

 26
26

 2
2

 13
13

 50
50
 3
3

 45
45