当前位置:首页>
割断颈动脉之后该如何紧急自救?
随着人类各种工具的不断进步,外伤后导致出血的几率也越来越多,车祸、伤害、坠落等等,都可以导致大动脉的出血,大动脉出血后该如何急救,尤其是颈动脉出血后该如何急救?今天咱们就一起来讨论一下。
一、动脉出血致死率较高,尤其是大动脉
动脉是从心室出发,负责把血液运送到全身各个脏器的血管,因为是为了保证各个脏器的灌注,所以,动脉的压力较高,一般而言,大多数动脉位置都较深,但并不是所有的大动脉都不容易受到伤害和波及,仍然有部分较浅的动脉,很容易被伤害,比如桡动脉、肱动脉、股动脉、颈动脉、足背动脉等等等。因为动脉压力较高,所有动脉出血比较难以止血,患者往往因为大量失血而导致休克,甚至死亡,所有动脉大出血的致死率较高,尤其是大动脉,需要加紧急救。

二、出血多少才会有生命危险?
一个人的血液总量比较多,一般会占据我们个人体重的8%左右。当一个人失血达到他总血量20%的时候,我们就会出现相应的症状,如不加以干预,很快就会休克;如果一次失血超过总血量的30%的时候,患者很快就会有生命危险了。当然,慢性失血时患者往往耐受要比快速失血耐受性好,但动脉出血的时候往往较快,这也是为什么大动脉出血容易有生命危险的原因之一。
三、颈动脉出血如何急救?
颈动脉出血的急救,其最有效、最简单的方法就是压迫止血,而且压迫止血也是颈动脉出血的首选方法,用力持续按压颈动脉出血的近心端,尽可能的减少出血是最基本最原始最粗暴的目的。所以,此时的你,需要做的就是尽量使劲按压,如果说有方向的话,就是尽量往深处的颈椎骨头上压,以尽可能的不出现出血为宜,而且不要压迫气管。对于有人描述说颈动脉压迫包扎,个人觉得颈动脉出血快而且量大,压迫不出现出血的可能性都很小,而且大多数颈动脉出血等你到达现场已经因为失血过多休克甚至死亡,所以,包扎的可能性几乎为零。但不管是哪一种方法,压迫止血同时联系尽快送伤者到医院,才能有最多的希望挽救患者。

颈动脉出血抢救成功的概率较小,就是因为颈动脉粗大,瞬间出血较多,患者数分钟内很快出血太多,就达到失血性休克的状态,所以,能够给医护人员抢救的时间不多,往往抢救成功率极低
本站内容仅供医学知识科普使用,任何关于疾病、用药建议都不能替代执业医师当面诊断,请谨慎参阅
-
下肢静脉曲张就是说我们的小腿部位有青筋的症状,给患者的美丽外观带来了一定的影响,更是会影响到了患者的健康,为此在出现下肢静脉曲张的时候,大家还是应该尽快的去接受正规治疗,而手术是最好的治疗方法,不过术后一定要做好护理。
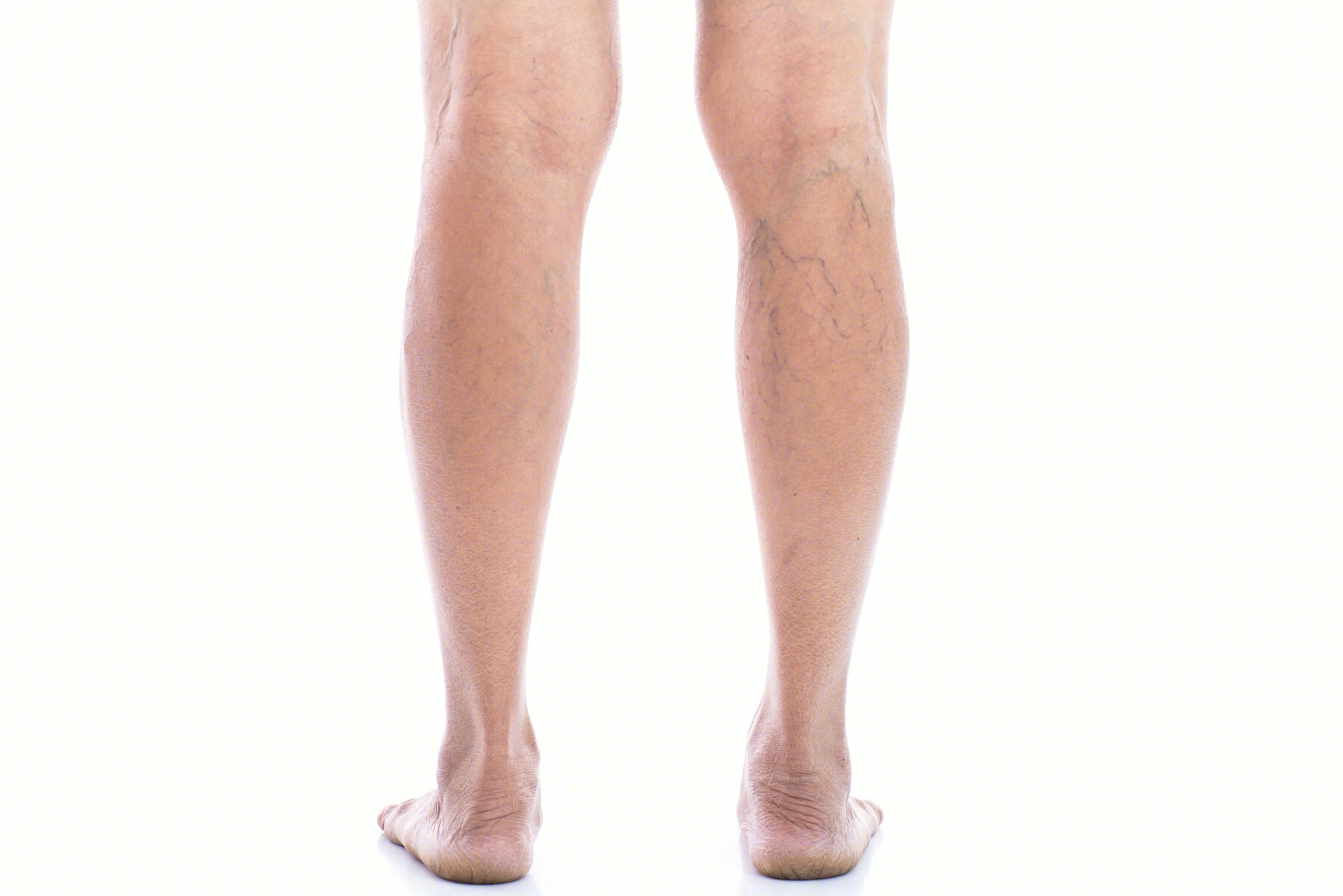
现如今有越来越多的人受到了下肢静脉曲张疾病的侵害,下肢静脉曲张多是发生在长时间站立工作的人群身上,因为长时间站立不活动会让血液循环不畅,最终而引起了下肢静脉曲张疾病,一旦发病应该尽快的去接受治疗,那么下肢静脉曲张手术后如何预防感染?
在出现了下肢静脉曲张疾病的时候,患者朋友们一定要注意多休息,并且要注意伤口部位的卫生和清洁,不可以碰到伤口,不可以让伤口沾水,在伤口愈合之后是不可以洗澡的,一般在拆线后两天可以进行淋浴,洗澡的时候一定要保护好皮肤,不可以用太烫的水,不可以用粗糙的毛巾,还有就是要注意不可以用力擦洗切口部位,以免损伤皮肤而造成感染。
手术之后应该注意吃几天消炎药,患者朋友们一定要按时吃药,这个时候是口服消肿活血的药物,口服药的时间大概是在一个月左右,服用药物目的就是防止术后组织水肿,血液回流障碍,如果组织炎症比较严重的话,还需要口服抗生素,服用药物的时候一定要注意不可以吃辛辣刺激性的食物,以免不利于伤口恢复。
下肢静脉曲张手术之后应该注意适当走动,不过一定要注意不可以过于疲劳,运动量不可以太大,不然会因为过度运动造成组织水肿,甚至会引起软组织感染的情况,术后还应该注意做好腿部保暖措施,不可以让伤口部位着凉,饮食方面要保持清淡。
下肢静脉曲张手术之后应该如何预防感染的问题就先给您介绍到这里了,下肢静脉曲张疾病的发生给我们健康身体带来非常严重的伤害性,如果不及时的去接受正规治疗,是会引起更加严重并发症的,所以应该积极治疗并且要注意做好相关的护理措施。 -
创伤后应激障碍经历过自身不能承受的创伤事件后,表现为极度惊恐和害怕。对周围事物的应对能力以及反应度降低,表现为淡漠、消极的精神状态。长期梦魇的出现,导致睡眠质量极度下降,以及对当时场景表现为极度回避。创伤后应激障碍一般去精神科或心理科就诊。

一、创伤后应激障碍需要做的检查
实验室检查:创伤后应激障碍的患者,比诊断临床抑郁症的患者对地塞米松抑制试验的反应更敏感。大多数患有创伤后应激障碍的患者还表现尿液中皮质醇分泌减低、儿茶酚胺分泌增高,因此去甲肾上腺素/皮质醇比值比没有该诊断的患者更高。大脑中儿茶酚胺水平降低,促肾上腺皮质激素释放因子浓度增高。
PCL-5量表:该表是目前诊断创伤后应激障碍常用的量表之一,虽然不能帮助自我诊断,但是可以更直截了当的描述出创伤后应激障碍的症状。在临床上,该量表是美国国家创伤后应激障碍中心推荐,被广泛使用。
创伤后应激障碍检查量表:创伤后应激障碍检查量表是诊断创伤后应激障碍的临床定式问卷,是目前诊断创伤后应激障碍的金标准。
其他检查:包括SPAN、BPTSD、AV/DODPTSD等。
二、创伤后应激障碍的诊断标准
标准A:该个体曾经暴露于同时具备以下两点的创伤性事件:此人经历、目睹或者遭遇到一个或多个涉及自身或者他人的实际死亡,或者受到死亡的威胁、严重的受伤、躯体完整性受到威胁。此人的反应包括强烈的恐惧、无助或惊恐,儿童可能表现为混乱或激惹性的行为。
标准B:创伤性事件在如下一个或多个方面持续性地重新体验:反复插入性的对事件的苦恼记忆,包括图像、想法或者感知。年幼儿童在重复性的游戏中可以出现创伤事件的某些主题或者方面。反复的有关事件苦恼的梦,儿童可能出现令人惊恐的梦,但是没有可辨识的内容。表现得或感觉到好像创伤性事件重现了(包括再体验创伤经历、错觉、幻觉、分离性闪回事件,包括发生在清醒或中毒状态),注意年幼儿童中,可能会出现创伤特异性的重演。当暴露在象征着创伤性事件的某些方面或者跟创伤性事件某些方面,相似的内在或者内在的提示时,强烈的心理苦恼。当暴露在象征着创伤性事件的某些方面,或者与创伤性事件某些方面相似的内在或者内在提示时的生理反应。
标准C:对此创伤伴有的刺激作持久的回避,对一般事物的反应显得麻木(在创伤前不存在这种情况),如下列三项以上:回避与创伤相关的想法。回避会促使回忆起此创伤的活动、地点或人物。无法回忆此创伤的重要方面。对重要活动的兴趣或者参与明显降低。与他人疏远隔离的感觉。情感受限(如无法拥有爱的感觉)。未来缩短的感觉(如不期望能有一份职业、婚姻、孩子或者正常的人生)。
标准D:警觉性增高的症状(在创伤前不存在),表现为下列两项或以上:难以入睡或睡眠困难。激惹或易发怒。注意力集中困难。过度警觉。过分的惊吓反应。
标准E:上述障碍(B、C及D的症状)持续时间超过1个月。
标准F:这些障碍导致了临床上明显的苦恼,或在社交、职业或其他重要方面的功能受损。 -
创伤后应激障碍患者为在遭遇创伤事件后引发明显的不良症状,在临床上出现巨大的痛苦,持续时间较长,导致社交、职业或其他重要功能方面的损害就需要及时去医院就诊,寻求专业的帮助。出现异常心理症状,如警觉性增高、回避和麻木等,较长时间内不能恢复,影响到情绪、认知、饮食、睡眠,严重影响正常的生活、社交、工作,需要及时就医。

一、创伤后应激障碍的危害
当创伤后应激障碍患者出现严重情绪低落,甚至自残、自杀倾向时,要及时到医院就诊。创伤后应激障碍具有反复发作的特点,是临床最严重、预后最差的应激相关障碍,另外。创伤后应激障碍的自杀率也相当高,约为普通人群的6倍。但一般认为创伤事件发生后受到良好社会支持的受害者都有较佳的预后,得不到充分的社会支持则反之。创伤后应激障碍可以治愈,但容易反复发作。部分患者会持续性的情绪低落、心境难以恢复,久之会转变成抑郁症,约1/3的患者会有自杀倾向。根据患者自身的情况及所选择的治疗方法及就诊时机而定,例如若采取动力性心理治疗的方法,则每周的复诊、治疗频率为1~3次,具体情况具体分析。
二、创伤后应激障碍的患者的日常护理
注意养成健康的生活方式,养成运动锻炼的好习惯,保持乐观、积极向上的心情,平常生活要多注意患者的心境变化。根据个体需求,合理搭配饮食,注重营养均衡。增强体育锻炼,增强个人体质,增强抵抗力。患者应树立战胜疾病的信心,缓解压力,使身心放松。创伤后应激障碍患者普遍存在焦虑、恐慌、烦闷等情绪,要及时对患者进行心理指导,帮助患者放松身心,调节身心健康,使患者树立对抗疾病的信心。
特殊注意事项:在治疗过程中,要注意保护患者的情绪,及时发现患者的心境变化。在治疗结束后,要定期进行复查。

三、如何预防创伤后应激障碍?
遵循精神障碍的三级预防原则,对经历重大创伤性事件的人群及早进行心理筛查,对高危者及时进行心理危机干预。
早期筛查:患者在受到重大事件的应激创伤后,要及时到医院进行筛查,医生会根据患者的情绪及心境变化以及量表评定,对患者进行干预治疗。
预防措施:在创伤事件发生后,通过心理评定工具来初步评定个体的心理健康状况,将有助于筛选出创伤后应激障碍高危人群,从而有针对性地对高危人群提供有效的干预策略。
-
文章首发于 | 血管医生尹杰微博
冬天是血栓的高发季节,就连下肢静脉曲张腿上也容易得血栓,一旦静脉曲张的腿上长了血栓,局部会形成一个大的红肿包块,又肿又疼。关键是很多朋友都听说了,静脉血栓容易脱落会造成肺栓塞,会有致命危险。
那该怎么办呢?是用药物治疗还是手术治疗?有很多门诊患者会这样说:我们那儿的医生说了,静脉曲张长血栓,不能做手术,有危险!真的么?今天我们来全面的探讨这个问题。
1.下肢静脉曲张为什么容易得血栓?
我们知道流水不腐,户枢不蠹,流动的血液不容易形成血栓,血液瘀滞容易得血栓。静脉曲张是因为血液返流,毒素、代谢废物这些有毒物质瘀在腿上排泄不掉,久而久之就容易形成血栓。
2.下肢静脉曲张的血栓有什么表现?
典型表现为沿曲张静脉,通常是曲张属支静脉的红肿、硬结、疼痛,往往合并静脉炎。受累静脉内存在血栓,呈结节状的索条,通俗的说就是可以摸到红肿的硬疙瘩。低热可见于单纯性血栓性浅静脉炎,如果出现高热,合并皮下波动感或脓液渗出应怀疑有化脓性的血栓性浅静脉炎。
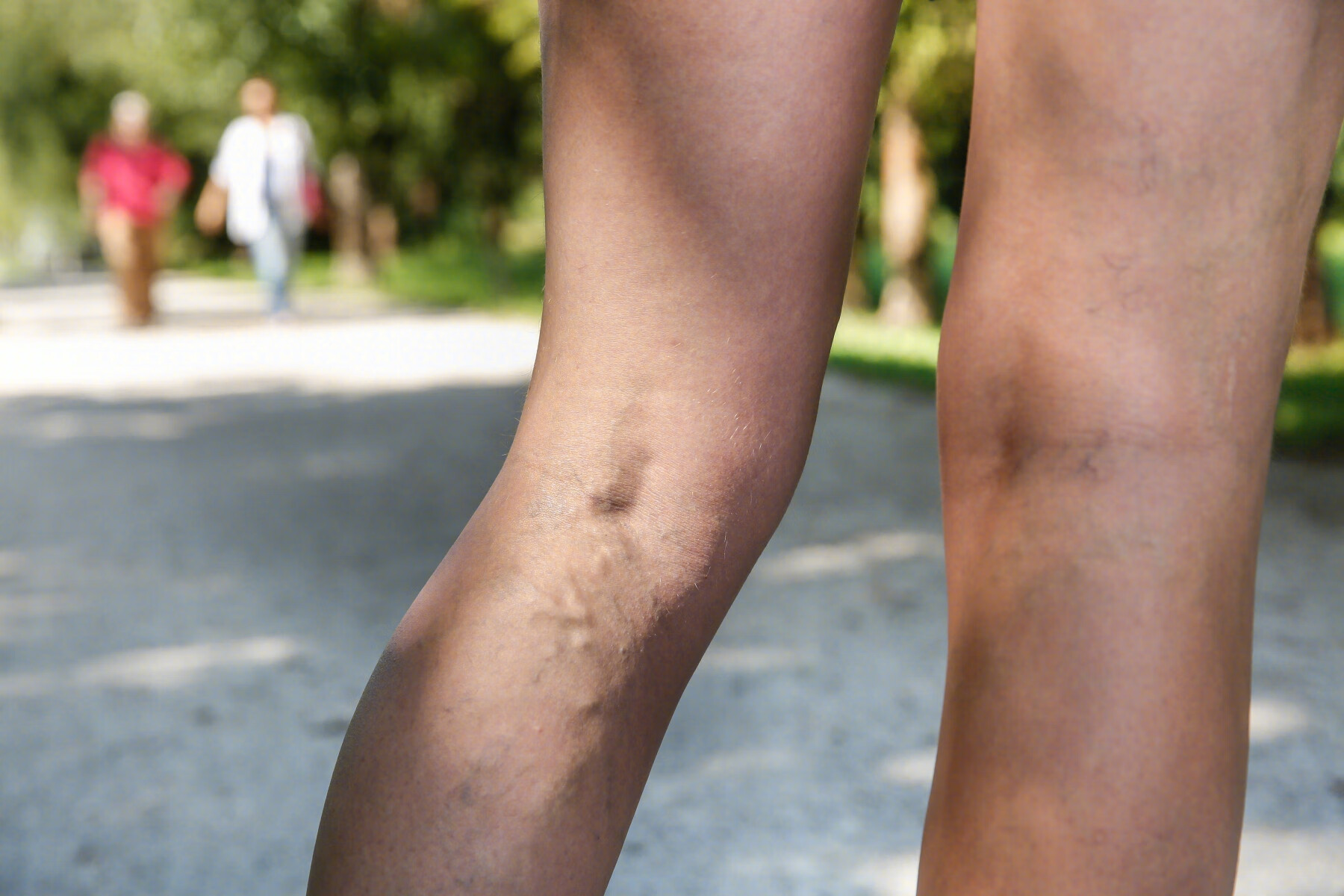
当皮肤红斑明显超越静脉边缘时,应怀疑有化脓性血栓性静脉炎。色素沉着可见于先前受累静脉上方皮肤,并且可出现在单次发作后。其原因是血栓分解及含铁血黄素在组织中的沉积。
3.下肢静脉曲张的血栓危险吗?
下肢静脉曲张长血栓跟传统意义上的深静脉血栓比风险小很多,但还是有一定几率发展成深静脉血栓甚至肺栓塞。所以还是需要给予足够的重视。
国外的一项纳入37项研究的系统评价表明,血栓性下肢静脉曲张患者中共存DVT的发病率为6%-53%。(Leon L, Giannoukas AD, Dodd D, et al. Clinical significance of superficial vein thrombosis. Eur J Vasc Endovasc Surg 2005; 29:10)发病率范围如此之宽是由于已发表报道的研究患者差异及研究方法差异。
最高的DVT发病率见于近端的大隐静脉膝上段受累时。患者也可出现肺栓塞的临床症状和体征,不过在大隐静脉血栓中比深静脉血栓中少见得多。在没有深静脉血栓的情况下,肺栓塞通常不会发生。在上述的系统评价中,8项研究报道了肺栓塞的发病率,范围是1%-33%。
后来的一项研究纳入了844例受累静脉段大于等于5cm的下肢浅静脉炎伴血栓形成患者,发现4%的患者存在有症状的肺栓塞。在没有表现出肺栓塞的患者中,尽管给予了抗凝治疗,有0.5%的患者发生了有症状的肺栓塞。(Wichers IM, Di Nisio M, Büller HR, Middeldorp S. Treatment of superficial vein thrombosis to prevent deep vein thrombosis and pulmonary embolism: a systematic review. Haematologica 2005; 90:672.)
4.什么样的下肢静脉曲张容易得血栓?
静脉曲张患者发生血栓性浅静脉炎的危险因素包括病变静脉受到创伤及缺乏体力活动(由于静脉淤滞),也与增加血液凝固发生风险的疾病有关,其中包括导致静脉淤滞、凝血或纤维蛋白溶解异常,以及血管内皮功能障碍的疾病。
静脉淤滞的原因包括:静脉操作(如,硬化疗法、手术切除、静脉穿刺)、不活动(如,术后、创伤后)、妊娠、肥胖、感染等。
静脉手术后也非常容易形成血栓。开放式静脉切除术后,撕脱静脉段的残端可发生痉挛及血栓形成。血栓甚至可逆行至邻近的畅通静脉。

静脉腔内消融,即射频消融、静脉内激光消融后,静脉段的治疗可导致管腔闭塞不全时会发生血栓。复发的静脉曲张因为血液回流正常道路被破坏,更容易长血栓。
妊娠和雌激素治疗
产后第1个月,下肢静脉曲张伴血栓形成的发病率显著增加。雌-孕激素类避孕药及雌激素治疗的应用也可增加血栓性静脉炎、SVT及静脉血栓栓塞的发生风险。
5.下肢静脉曲张长血栓该做什么检查?
彩超是下肢静脉曲张性血栓的首选检查,可明确静脉血栓的位置及范围。若患者的临床症状明显沿大隐静脉或小隐静脉路径分布并提示血栓性静脉炎,应进行双功能超声检查以排除血栓蔓延至深静脉系统的情况。
血栓向近端扩散可能会在双功能超声扫描有所发现之后才出现体征。比如,当患者的红斑、皮温升高、压痛和皮索仅限于膝以下的隐静脉路径而大腿没有症状时,超声扫描能发现血栓侵及隐股静脉连接处。任何有明显下肢肿胀的患者都应进行双功能超声检查,以排除深静脉阻塞或静脉瓣膜功能不全。
静脉消融后1周内应常规行双功能超声检查以排除深静脉血栓。超声检查的结果包括静脉壁增厚,以及静脉周围或皮下的水肿。血栓可经浅静脉汇入部(如,隐股静脉连接处或隐腘静脉连接处),或经交通静脉而直接从浅静脉扩散至深静脉,因此每次超声检查都应评估这些部位。静脉周围积液或组织积气这些表现曾提示了感染的存在。
进一步评估
对于需要抗凝治疗的患者,需要在启动治疗时测量基线的凝血指标和D-二聚体水平,再在治疗后45天复查一次。如果D-二聚体仍然偏高,则提示血栓还没有稳定。
6.下肢静脉曲张长血栓应该怎么办?
初始应采用支持治疗
治疗下肢静脉曲张的继发血栓目的主要在于缓解症状,以及预防血栓播散至深静脉系统。对于单纯性血栓性静脉炎和范围较小的病变(即受累静脉段<5cm、远离隐股静脉/隐腘静脉连接处、无医学危险因素),初始应采用支持治疗,包括腰部以下肢体抬高、冷敷、应用非甾体类抗炎药、穿压力袜。应鼓励患者尽可能多走动。
若患者有累及范围较广的血栓性浅静脉炎,尤其是经隐股静脉连接处向深静脉系统靠近时,建议进行抗凝治疗,因为这类患者发生深静脉血栓的风险较高。完全缓解常发生于1周内;但是血栓形成的静脉条索可能持续数月仍可触及。
非甾体类抗炎药如布洛芬可有效减轻由静脉炎引起的疼痛,并且一项随机试验发现,NSAID与安慰剂相比可显著降低血栓播散和复发率(30%对比16%)。
蚓激酶是一种可增强内源性纤维蛋白溶解的口服药物,可促进静脉血栓再通。局部外用喜辽妥可缓解症状并加快浅静脉炎伴血栓形成的缓解。
穿医用弹力袜
如果没有禁忌证(如动脉硬化闭塞症),浅静脉炎伴血栓形成患者可使用Ⅱ级压力袜。一项小型试验将80例患者随机分配到压力袜组或非压力袜组。所有患者都接受了低分子量肝素治疗。
结果显示,两组都有明显的临床症状减轻及生存质量提高,且效果相当,但治疗后第7天,超声检查显示压力袜组的血栓消退更快。如果要穿压力袜,其长度应尽可能覆盖受累静脉的全部范围。
抗凝治疗
不是所有下肢静脉曲张伴血栓形成患者都需要抗凝治疗。孤立的单纯性病变往往采用单独的对症治疗即可缓解。然而,对于累及大隐静脉(尤其是膝上段)的患者,血栓反复发作的患者,以及有其他医学危险因素的患者,发生血栓栓塞的风险增加,会受益于短期抗凝治疗。
美国胸科医师学会ACCP指南建议对于血栓栓塞风险增加(受累静脉段≥5cm,血栓距深静脉系统≤5cm,阳性医学危险因素)的患者,应使用抗凝治疗,根据医生经验和患者倾向,建议抗凝治疗持续4周;
研究发现,低分子肝素中等剂量30日与预防性剂量30日相比具有更好的结局。曾用于治疗深静脉血栓的直接口服抗凝药(如直接Ⅹa因子抑制剂利伐沙班)也可用于治疗静脉曲张性血栓。
一项meta分析纳入了6项关于直接口服抗凝药或维生素K拮抗剂治疗静脉血栓栓塞(深静脉血栓、肺栓塞)的试验,发现直接口服抗凝药组的出血风险显著更低。
抗生素治疗
单纯性血栓性浅静脉炎不需要使用抗生素;然而,若怀疑有化脓性血栓性静脉炎,则需针对最可能的微生物进行经验性抗生素治疗,并根据培养结果和药敏结果对治疗进行调整。
7.下肢静脉曲张长血栓能不能做手术
血栓急性期是药物治疗还是手术治疗目前的确存在争议,静脉曲张长血栓后非常容易再得,而且血栓很难完全消除。
有些患者特意问,我看您的文章不是说深静脉血栓可以通过药物通开吗,大隐静脉不是属于浅静脉么,深的都能通开,浅的不是更容易通开?
事实并非如此,深静脉因为管腔比较粗大,是末梢静脉回流的直接途径,药效作用更直接,所以更容易通开。而大隐静脉或者其属支管腔比较细,药效作用相对会弱很多,特别是小腿的交通支部分,长血栓后离皮肤很近,容易跟皮肤、皮下组织粘连,形成硬结导致以后的溃疡。
手术治疗跟普通静脉曲张程序完全相反。不管是传统手术还是微创手术,一般都需要从脚踝或膝盖位置向上进导管、导丝,这样就容易将血栓捅跑了,顺着血流会跑到肺里形成肺栓塞,造成致命危险。
所以需要反过来做,先将大腿根部大隐静脉向股静脉汇合的地方结扎切断,这样就杜绝了肺栓塞的风险,再向下近导管。
而大腿根部大血管非常多,股动脉、股静脉等都在此处,跟大隐静脉离得特别近,一旦损伤就会大出血,传统手术需要在大腿根部切一个将近10cm的切口,而想达到微创手术效果,切不到1cm切口找到大隐静脉汇入股静脉位置并结扎切断有一定难度,并非所有的医院都可以开展。
所以会有一些医院的医生认为需要血栓消退了再进行手术。
所以并不是血栓急性期不能做手术,而且看你选择的医生会不会在急性期做微创手术。血栓急性期的另一个风险在于血栓性静脉炎会不会伤口发炎,因为急性期局部会红肿热痛,血栓会跟周围组织起炎症反应,切除血栓的伤口有感染不愈合的可能。
所以在手术完全切除学术后医生会用稀释碘伏水冲洗,一方面冲出残存的血栓,另一方面杀死内部的细菌,预防局部感染和伤口不愈合。
国外指南的建议
对于反复发作血栓性静脉炎的患者,急性炎症消退后即可进行静脉切除术;
切除静脉可防止该部位再次发生静脉炎。对于无法行抗凝治疗的近端SVT患者,可以在隐股静脉连接处或隐腘静脉连接处结扎隐静脉。化脓性血栓性静脉炎需进行手术引流,并进行静脉切除。
-
急性心肌梗死是冠状动脉急性、持续性缺血缺氧所引起的心肌坏死。临床上多有剧烈而持久的胸骨后疼痛,休息及硝酸酯类药物不能完全缓解,伴有血清心肌酶活性增高及进行性心电图变化,可并发心律失常、休克或心力衰竭,常可危及生命。心肌梗死是冠心病中风险比较高的一种类型,也是我们经常能够听到的,导致患者猝死的常见类型。随着我们生活条件的改善,冠心病尤其是心肌梗死,已经成为严重威胁我们生活健康的重要杀手,那么遇到心肌梗死我们应该如何急救呢?
一、尽早发现和识别
急性心肌梗死很多都非常的典型,绝大多数通过我们了解科普知识都能够掌握和判断。所以如果有胸痛胸闷,颈部紧缩感等心梗常见的症状,而且持续不缓解的话,那么我们应该能够尽早发现和识别。
二、尽快进行就医诊治
发现和识别急性心肌梗死是救治的第1步,因为心肌梗死讲究的是分秒必争。尽早发现,识别并不意味着就能够把风险降低到最低,尽早救治才和尽早开通血管,还是保证心肌存活,减少心梗风险的主要措施。在尽早进行就医的时候,我们建议患者减少活动,呼叫120才是最为正确的方法。
三、及时开通闭塞血管
急性心肌梗死,一旦发生,只要血管不能开通,那么心肌的坏死就会持续进行性的发生,所以发现和识别心肌梗死以后尽早进行,就医以后及时通过溶栓或者急诊手术开通闭塞血管,是能够挽救心肌的唯一方法。
四、减少心梗相关并发症开通血管也不意味着我们就一定完全安全了,心肌梗死还有很多并发症,比如心律失常心脏破裂等等心肌血运重建以后,我们需要进行必要的救治,来减少心梗以后相关的并发症,只有过了急性期以后,才能保障我们心梗的安全以及我们生命的安全。

急性心肌梗死的救治,才最能体现时间就是心肌,心肌就是生命的真理。所以一旦怀疑自己发生急性心肌梗死,或者身边的朋友发生急性心肌梗死,一定要尽早就医,并且及时进行正确的救治,否则后悔晚矣。
我是有思想有态度的李医生,关注我们,每天都有不一样的科普推荐给您!关注我们,关注心脏健康,关注心理健康,关注身体健康,关注不一样的科普平台!
-
很多人听说过心肌梗塞,也被心肌梗塞吓得心惊胆寒过,心肌梗塞是冠心病中比较严重的一种类型,如果救治不当或者救治不及时,那么患者的远期预后和生活质量都会大打折扣。所以,心肌梗塞的救治,显得尤为重要!那么,怀疑患者心肌梗塞后,作为一个普通人,该如何进行急救呢?
一、呼叫120
心肌梗塞没有任何特效方法,也没有任何偏方可以救治,包括中医中的任何所谓的特效方法。在目前已经知道的救治方法中,只有进行溶栓和急诊手术,才能有效减少死亡率和并发症。而这两项救治方法方式,都需要在专科医生并且在医院内完成,在院外不可能完成,所以一旦怀疑心肌梗塞,尽快拨打120到医院进行救治,是重要的第一步。

二、减少活动
心肌梗塞以后,患者随时可能出现恶性心律失常,而心梗后如果患者活动加剧,不仅仅会加重心脏负荷,还会因为患者突发恶性心律失常而导致晕厥等情况,会加重病情,增加并发症。
三、完成诊断
到医院后,进行相关检查确诊心肌梗塞非常重要,因为心梗的相关症状,其他疾病也可以表现出来,完成心肌梗塞的诊断,可以开始进行药物和其他治疗,会有效的缩短救治时间,改善预后。
四、血运重建
明确心肌梗塞后,可以进行救治方式的选择,刚才已经讲到,进行溶栓和急诊介入是心肌梗塞的有效救治方法。但选择哪一种救治方法,需要根据患者所在地区,医疗水平等综合考虑,但尽快、尽早、有效的开通血管,才可以减少死亡和风险。急诊介入手术,是明确的可以改善预后的有效方法,如果没有技术等条件,可以选择溶栓。
五、术后康复
进行血运重建治疗后,进行术后的并发症的预防,进行心脏康复,是患者血运重建后的主要治疗,也是减少死亡,改善预后的重要举措。所以,术后预防并发症和心脏康复,可以有效的改善生活质量,延长生命长度。
六、远期治疗
即便是心肌梗塞出院以后,仍然需要长期吃药、定期复查以及有效的生活方式干预等治疗,远期治疗进行冠心病的二级预防,可以减少事件、死亡和再住院率。
看懂了吗?心肌梗塞的治疗是一个系统全面的救治体系,需要多环节的沟通和融合,才能有效的改善心梗的预后,减少并发症和死亡。关注我们,每天都有更新的科普推送给您!
-
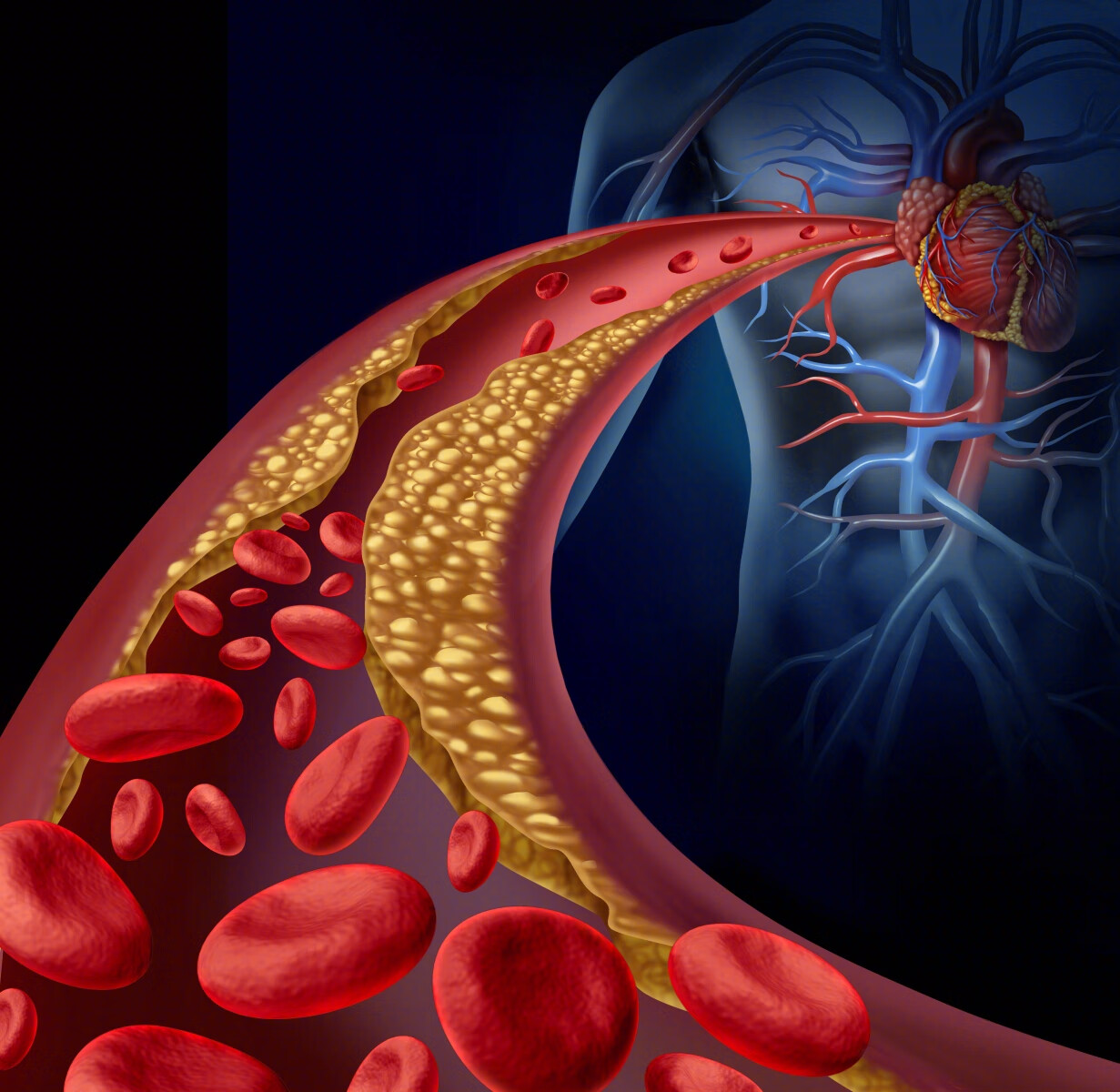
一、冠脉堵塞的结果是心肌缺血坏死
冠状动脉阻塞是在血液循环中出现的不溶于血液的异常物质 (栓子),随着血液流动阻塞了心脏冠状动 脉,则引起冠状动脉栓塞。最常见的栓子为 脱落的血栓,如风湿性心脏病和心肌梗死后 的附壁血栓脱落,也可由于冠状动脉粥样硬 化斑块脱落和急性心内膜炎的赘生物脱落引 起。冠脉堵塞后,堵塞冠脉所供应的心肌,会在很短的时间内出现缺血坏死!一般认为,冠脉闭塞后半小时后心肌即开始坏死,而大致12到24小时后,基本上没有血供的心肌就已经坏死完了!所以,如果有一种方法可以逆转堵塞的冠脉,那就是尽早到医院进行的“溶栓治疗”,或者是“急诊PCI治疗”!因为只有尽快开通闭塞的冠脉,才能尽可能的避免更多心肌的死亡,才有可能“逆转”局面!
二、逆转闭塞血管,也拯救不了坏死的心肌
除了急诊溶栓和急诊PCI,就算是还有其他方法能够逆转堵塞的血管,也拯救不了坏死的心肌!因为心肌具有不可逆的特性,一旦坏死,便无法再生!所以,即使是堵塞的血管再次被逆转通开,也无法改变坏死心肌的命运!逆转闭塞血管,也就变得没有意义!所以,血管再通只是表面现象,其背后的心肌,才是实质,避免心肌坏死才是内涵所在!
三、如何避免血管堵塞,才是最好的治疗
最好的治疗是预防,所以,如何避免出现血管堵塞,才是最好的治疗!因为只有预防血管堵塞,才可以避免心肌的坏死!如果真的已经出现急性的血管堵塞,还是尽早到医院急诊溶栓或者急诊手术为好!那些事后吹嘘能够逆转闭塞血管的人或者方法,或许盯着你的,并不是堵塞的血管,而且其他……

血管堵塞,尽快去医院!相信偏方或者不相信科学,后悔的不会是别人,只能是自己!
我是有思想有态度的医生,关注我们,每天都有不一样的科普推荐给您!关注我们,关注心脏健康,关注心理健康,关注不一样的科普平台!
-
专家介绍:冠心病的急救措施是必须要掌握的一个方面,尤其是针对长期冠心病的群体,这类冠心病患者最为严重的情况就是导致心肌梗塞,非常容易导致猝死,当然患者的高危情况也不仅仅是这一种。下面就冠心病的急救措施进行介绍:
(1)人工呼吸施救前先判断对方有无呼吸,一看二听三感觉,时间约10秒(从1数到10),对方的状况也就判断得八九不离十了。还要记得清除患者呼吸道内异物。

姿势:右手掌侧压住患者额头,左手将其下额上提,使其保持头部后仰的姿势(辅助方法可在其肩部放一个小枕头),并一直坚持始终。右手掌侧压住患者额头同时,大拇指与食指捏住患者鼻孔,平静吸气后,嘴包裹住患者嘴唇对其缓缓吹气,时间需停留一秒以上,并用眼角余光观察患者胸部是否隆起。若是,则松开患者鼻孔准备第二次吹气。频率无需过多,一分钟10至12次就差不多了。
原理:没有呼吸就没有氧气的输入,而人体的代谢时刻不能离开氧气,输入氧气就是拯救生命。
(2)胸外按压
先确定按压点:胸骨与双乳连线的交点。
标准姿势:左手的掌根放在按压点,右手掌根重叠放于左手上。左手手指上翘,右手手指扣入左手手指间。按压者上身尽量向中间倾,肩手保持垂直,用力向下按压,按压时手随胸部起伏而起伏,节奏要均匀。
按压深度:不可过深,也就是不可过于用力,使胸部下陷3至5厘米即可。按压频率:要达到一分钟100次。是个累人的活儿,能坚持两分钟就已属不易。
原理:对于心跳骤停的患者,心肺复苏的黄金时间只有骤停后的几分钟,在这极短的时间里,在这交通拥挤的城市里,有时你根本无法等到救护车的驾临。胸外按压其实就是人工按压心脏帮助恢复血液循环。记住,只有四分钟。
有些冠心病患者在治疗之后可能会有并发症产生,因此建议在治疗之后,患者要定期进行复查,以确定心脏状体的状态,同时疾病的预防对于患者的体能要求比较高,这方面可以通过适量的运动获得。图片来源于网络,如有侵权请联系删除。
-

医生,我妈妈怎么样了,严重不严重?一个男人问医生。
非常严重,是急性心肌梗死,需要立刻进行介入手术!医生说的很急。
什么,还要做手术?怎么做?男人接着问。
简单点来说就是要放心脏支架……急诊科医生一边说一边将患者快速护送至介入中心。
这名60岁的老太因为剧烈持续的胸痛被救护车送到急诊科,医生立刻为其完善了心电图,结果显示为急性心肌梗死,十万火急,需要立刻进行PCI。
所谓PCI其实是percutaneous coronary intervention的缩写,中文全称是经皮冠状动脉介入治疗,简单点来说,就是经心导管技术疏通狭窄甚至闭塞的冠状动脉管腔,从而改善心肌的血流灌注的治疗方法。
与传统的药物溶栓相比,PCI见效更快,患者恢复更快,而且风险也更小。
所以一旦确诊为急性心肌梗死,PCI几乎是不二的选择,而且越早越好,不但能及时恢复受损的心肌,还能有效将急性心肌梗死的并发症降低。
众所周知,急性心肌梗死是一种非常严重的心血管疾病,如果发现和治疗不及时,很快就会出现心力衰竭,心源性休克,恶性心律失常等等,这些都会危及生命。
可让人意外的是,到介入中心后,医生分为两路,一路和患者的两个儿子谈话签字,一路已经把老太抬到了手术台上,进行一系列紧张准备。
手术是需要签字的,况且有家属在场,就算再危急的手术,按照法律条文,没有直系家属的签字也是不能进行的,因为疾病有风险,手术也有风险,手术能够抢救生命,也有可能存在并发症,手术不是免费的,是需要花钱的,这些都需要家属知晓。
但患者的两个儿子,关心的倒不是手术能不能救命,而是要花多少钱。
医生说,心脏支架分为国产和进口,国产的一般一万左右,进口的价钱至少要翻一倍了,而且这只是支架费,PCI治疗费用还包括手术费,造影剂的费用,止血器的费用等等。
算下来,就算使用国产心脏支架,就算放一个支架,可能也需要一万五左右。
而医生分析,老太长期有冠心病病史,她的冠状动脉狭窄肯定会有很多支,具体要放几个,还要根据术中情况来看。
可是医生苦口婆心地说完,患者的两个儿子竟直接来了一句,我们拒绝手术,急性心肌梗死我们又不是没听说过,不是有药物治疗吗……
有时面对这样的家属,医生实在很无语,生命如此危急,竟然还考虑费用问题。
恰在这个时候,老太突然出现了室颤,医生迅速给予电除颤!
可两个儿子还是不愿意签字,他们就一句话,反正我们就是不同意手术!
你说这样了,医生还能咋办呢?
最终,无奈的医生只得又将老太转回心内科监护

室,经过两天积极的抢救,老太最终还是撒手离去,此时患者的两个儿子却反咬一口,进来前还好好的,到你们医院就走了!
于是医生拿来病历,翻到那页谈话记录单,上面清楚地写着,拒绝介入手术,医生已完全告知风险,愿意承担一切不良后果,签字为证。
图片来源于网络,如有侵权请联系删除
-
心脏病是一个比较宽泛的概念,所有心脏所罹患的疾病都可以通称为心脏病,心脏病是一类比较常见的循环系统疾病。循环系统由心脏、血管和调节血液循环的神经体液组织构成。心脏病可以分为很多类,比如心律失常,结构性心脏病,冠心病,心功能不全等等,那么是不是所有的心脏病患者都能够用心肺复苏的方式进行急救呢?

一、哪些情况需要心肺复苏?
其实心脏病所有的结局,最后都有可能是心脏骤停,而只有心脏骤停以后,其抢救方式是心肺复苏。这也就意味着,如果我们仅仅是心脏病发作,不管是心绞痛发作还是心衰发作,只要不是心脏骤停,我们都不需要进行心肺复苏。当然,具体的心脏病发作及抢救方式并不一样,只要没有心脏骤停就不需要心肺复苏,这一点是非常肯定的。相反如果患者没有心脏骤停,那么其抢救方法就不需要心肺复苏。
二、怎样判断患者是否为心脏骤停?判断患者是否为心脏骤停,其具体方法主要有以下几点。首先是观察患者对疼痛刺激等有无反应!其次是观察患者大动脉搏动是否消失,我们可以叩击患者的颈动脉、股动脉等来了解有无消失。最后是看患者有无自主呼吸,胸廓有无起伏,判断有无自主呼吸的最好方法。如果患者对疼痛刺激没有反应,而且没有大动脉搏动,况且自主呼吸消失,那么患者可以判断为心脏骤停。
三、心脏骤停的急救心肺复苏就可以了吗?在明确患者心脏骤停以后,我们首先要呼叫专业的医务人员,让他们赶快来往现场。然后判断患者意识丧失以后,如果身边有AED,那么第一时间连接AED,判断患者有无室颤等恶性心律失常,并及时进行除颤。在此基础上进行心肺复苏,直到医务人员到场。

心肺复苏并不一定需要专业的医务人员,只要经过培训的普通人也可以进行心肺复苏,毕竟心肺复苏的患者的抢救时间窗有限,尽早进行心肺复苏,可以有效的减少患者死亡率。亲,看懂了吗?关注我们,每天都有更新的科普推送给您。我是有思想有态度的李医生,关注我们,每天都有不一样的科普推荐给您!关注我们,关注心脏健康,关注心理健康,关注身体健康,关注不一样的科普平台!






















