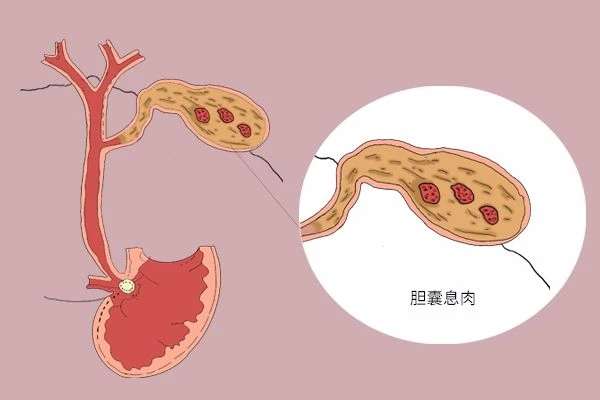
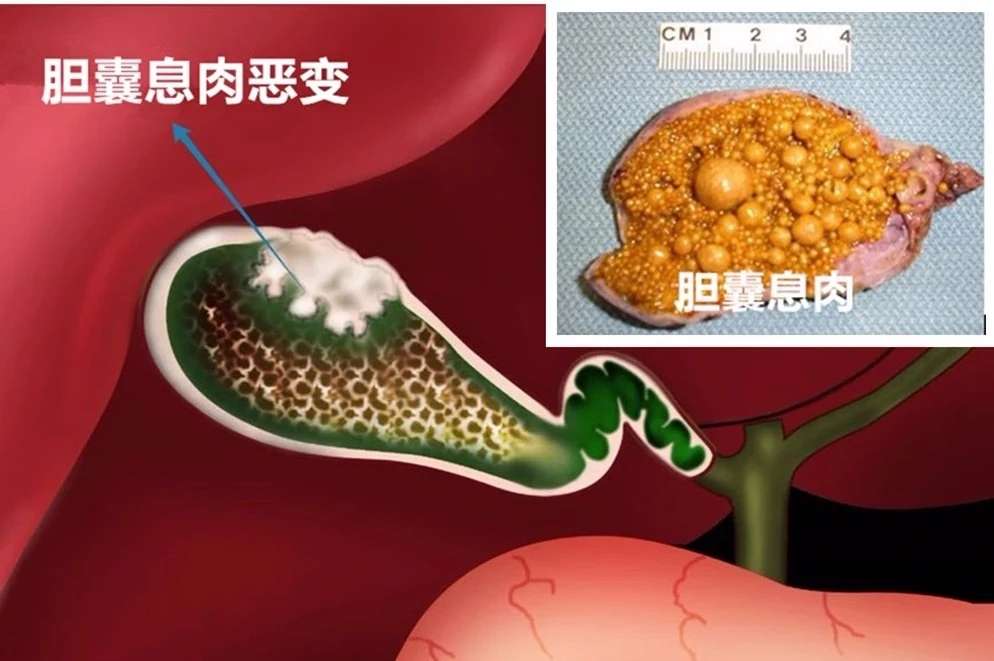


文章 体检发现胆结石怎么治疗?

张国伟
副主任医师
南方医科大学南方医院
文章 胰腺癌术后应该怎么吃?胰腺癌术后饮食攻略

张国伟
副主任医师
南方医科大学南方医院
文章 如何防止胰腺癌?胰腺癌的原因是什么

张国伟
副主任医师
南方医科大学南方医院
我最近做了腹部彩超,报告显示胰腺实质回声均匀,但没有提到增强或不增强的情况。我对此感到困惑,尤其是考虑到我有脂肪肝和胰腺脂肪浸润的历史。请问这是否需要进一步关注?
就诊科室:肝胆外科
总交流次数:17

张国伟
副主任医师
南方医科大学南方医院
体检发现肝血管瘤,大小1.0—0.6厘米,无症状,无肝功能问题。患者男性29岁
就诊科室:肝胆外科
总交流次数:24

张国伟
副主任医师
南方医科大学南方医院
患者最近感觉肝部不适,担心是肝癌,已经做了CT和核磁共振检查,但医生说看不清,需要进一步的检查和诊断。
就诊科室:肝胆外科
总交流次数:43

张国伟
副主任医师
南方医科大学南方医院








