翻阅问诊记录,我们发现在家长对孩子的症状描述中,大部分描述的都是孩子具体的行为。“不说话”、上课“注意力不集中”、“发脾气”是家长最经常提到的关键词。
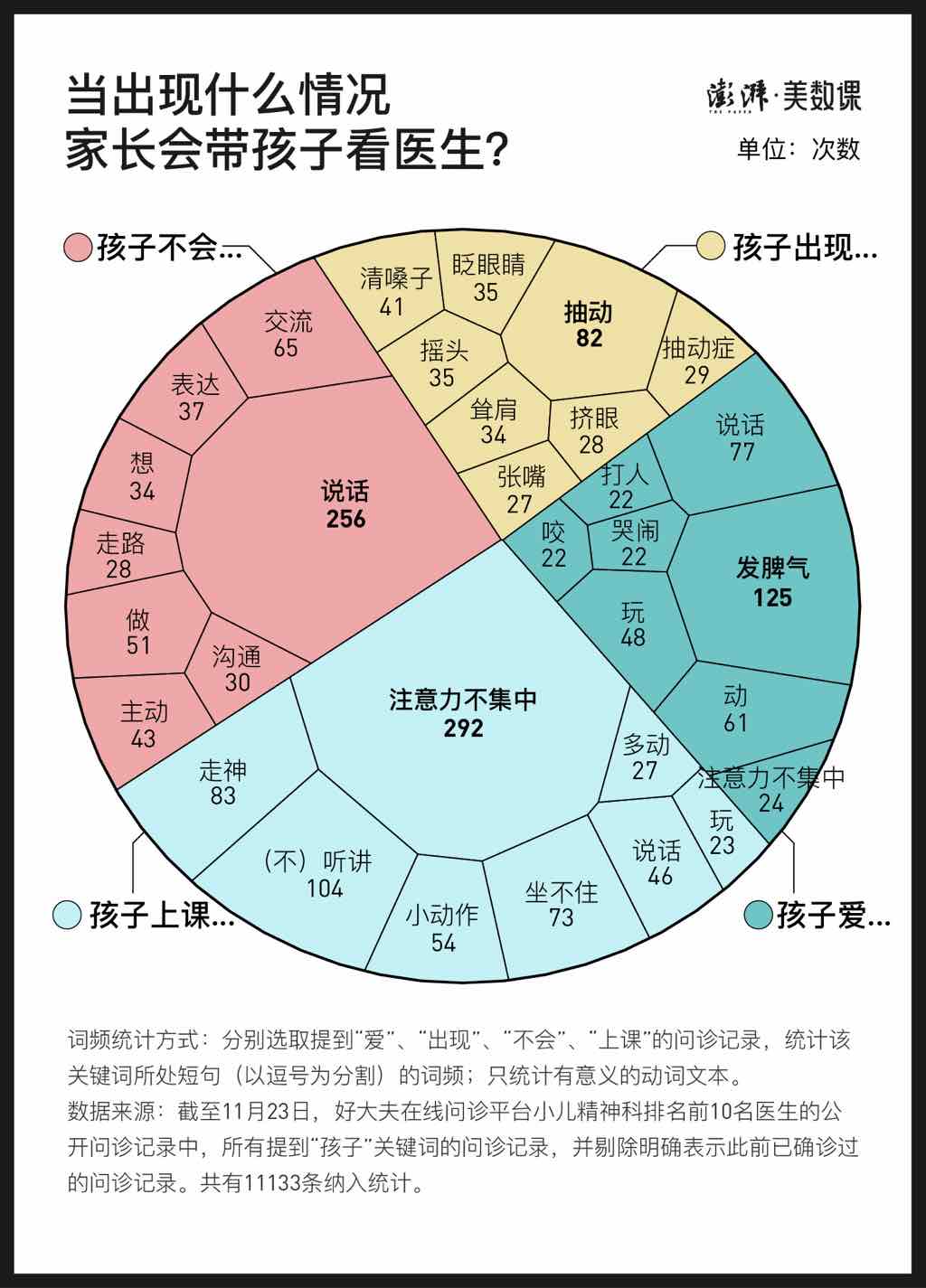
但这些行为表现对应的不一定是特定的疾病。例如,同样是厌学这件事情,既有可能单纯只是孩子的一时想法,也有可能是精神疾病的一种表现。
而就算真的是遇到了精神问题,也不能单凭这一种表现轻易下判断。患有抑郁症的孩子,可能会因为学习负担而觉得痛苦,从而有厌学情绪。而患有焦虑症的孩子,也有可能因为一想到学习就紧张难受,从而逃避上学。因而更科学的做法是,在线上问诊之外,寻找对应科室的医生进行专业的诊断。
学习,是家长最重视的事……
“早发现、早治疗”,这是许多医生都强调的事情。而当我们回看问诊数据,超过一半的家长,却是等到孩子的症状已经持续超过半年才来就诊。
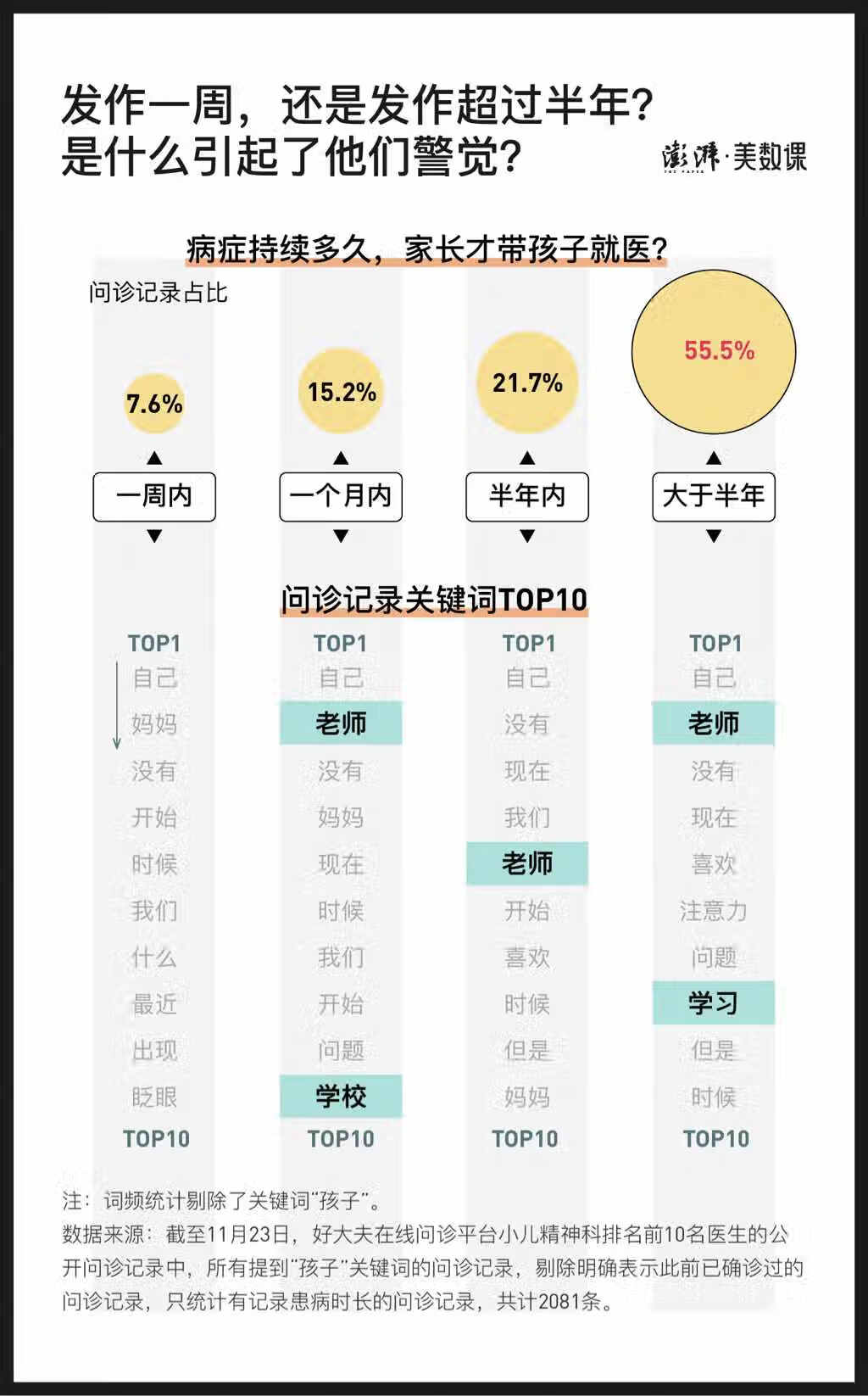
为什么会拖到这么久才来就医?什么才是家长心中的报警器?我们提取出不同患病时长问诊记录的关键词,发现记录的患病时长越长,学习方面的关键词(“老师”、“学校”、“学习”)就越经常出现。
合肥市第四人民医院儿童青少年心理科副主任医师耿峰告诉澎湃新闻(www.thepaper.cn)记者,很多家长还是以孩子的学习成绩是否大幅下降,作为一个很重要的判断指标。而如果仅仅只依赖于这个指标,孩子的成绩没有出现明显下滑,就不对其情绪问题加以重视,很多时候就会延误孩子的治疗。
耿峰表示,有些因为学习成绩下降而被家长带来医院的孩子,当你问他的时候,他会告诉你,他此前已经长期存在情绪问题了。“这个(情绪)问题就应该及时到医院来干预,肯定比到后面再来看,效果要好。”
问诊数据分析结果也显示,在病症描述中提到“学”这个关键字的家长,他记录的孩子的患病时长要大于没提到“学”的家长。这一定程度上意味着,如果你只关注孩子的学习,你可能会错失孩子此前表现出的很多情绪小细节,从而延误就医。
除了可能只关注孩子的学习成绩以外,家长自身的顾虑也有可能是推迟就医的一大因素。耿峰指出,很多父母不愿意带孩子来医院,主要是因为存在着顾虑。“(家长)害怕孩子一旦到医院来,被医生诊断成某种精神心理疾病之后,可能会对孩子未来产生一些不良影响,比如老师会不会看不起他,会不会记录到档案里面,影响孩子以后高考,甚至是以后的就业。”
但耿峰同时也表示,家长还是要把孩子目前的身体和心理健康放在第一位。“因为你的那些担心是以后可能会发生的一些事情,但如果孩子目前的情况不解决,有可能他的情况会越来越严重。”
那么究竟当孩子出现怎样的状况,需要带来就医呢?耿峰告诉澎湃新闻(www.thepaper.cn)记者,一般而言,如果孩子的情绪波动持续超过半个月,家长应重视起来,将孩子带到医院进行评估。但如果孩子的情况已经严重影响到日常生活,例如出现明显的自我伤害行为,或者连续严重失眠、食欲的严重减退,则应尽早就医。
周建松介绍,可以使用三种方法进行初步的自我评估。第一,和孩子自己之前的行为相比,有没有突然出现明显的异常改变。例如孩子以前成绩都很好,现在成绩突然下降,以前外向开朗现在突然变得内向、沉默寡言了。
第二,孩子与其他同龄小孩相比,是否存在明显的异常。例如是否沉迷上网打游戏,如果同龄的小孩普遍每周都玩1-2个小时的游戏,那也是正常的,如果小孩子每天玩游戏的时间远远大于同龄小孩,如每天超过3-4个小时,则可能存在游戏成瘾或其他精神方面的问题。
第三,孩子是否出现明显的异常,例如存在自伤、自杀等行为。
无措的父母
父母是影响孩子精神健康的重要一环,但精神健康这件事,本身就是一个复杂的问题,涉及到家庭、学校、社会等方方面面。
虽然与家长的沟通不畅是孩子出现精神障碍的一大病因,但在周建松看来,并不需要过度一味责备家长,发病还有很多病理层面和社会层面的因素,而家长亦有自己的难处。“(父母)为什么要逼着自己小孩子学习、读大学?是因为父母觉得不读大学,小孩子以后就有压力。但小孩子现在可能感受不到这种压力,自己觉得我现在挺好的。每个人的想法是不一样的。”
“我们看到的患抑郁症孩子家长,有大学教授,有政府官员,有工人,有老师,也有农民。有对孩子情绪体验很麻木的家长,也有小孩生病了,自己的工作都不要了,天天陪着小孩子的家长。”周建松表示,极端的很麻木的家长毕竟是少数,大部分家长都是差不多的,如何在当今社会的压力下培育好孩子,对他们而言都是一个挑战。
在翻看问诊记录的时候,我们也看到了一些令人感到无奈的记录,这些记录里留下的都是父母的茫然和不知所措。
我的孩子是不是得了精神疾病?我究竟要怎么办呢?……或许作为父母,当你花多一点时间陪伴孩子,用心倾听孩子内心的声音,和孩子做朋友,你也就多了一丝更了解他们的可能。
而假如你的孩子真的确诊了精神疾病,你也不必感到羞耻。精神科医生常说,抑郁症等精神疾病就像感冒一样,你的身体着凉受冻,就可能会感冒,你的心理着凉受冻,就可能会抑郁。精神疾病不是贬义词,而是每个人都有可能遇到的问题,发现问题、解决问题,这并不可耻。

文章 当抗抑郁药出现这些不良反应,你应该这么做!

耿峰
副主任医师
安徽医科大学第二附属医院
文章 关于抗抑郁药物的「戒断反应」,能完全相信指南吗?

耿峰
副主任医师
安徽医科大学第二附属医院
文章 10000条儿童精神科问诊数据:家长懂孩子心里的苦吗?

耿峰
副主任医师
安徽医科大学第二附属医院









