便秘指排便困难或费力、排便不畅、排便次数减少、粪便干结量少;女性多于男性。
改变生活习惯为主,无效时辅以药物或手术治疗。

病因不同,机制不同
(1)结肠肛门疾病
①先天性疾病,如先天性巨结肠;
②肠腔狭窄,如炎症性肠病、外伤后期及肠吻合术后的狭窄肿瘤及其转移所致肠狭窄;
③出口性梗阻,如盆底失弛缓症、直肠内折叠,会阴下降、直肠前突等;
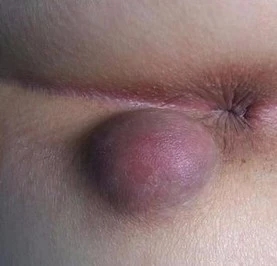
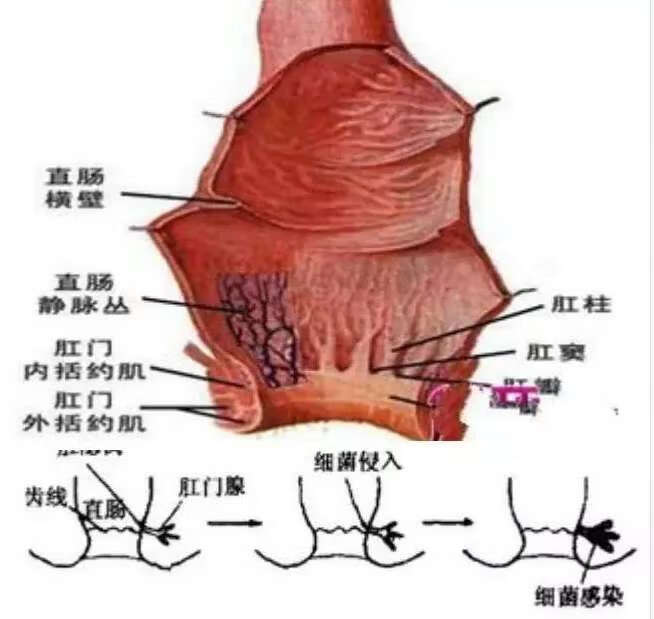
④肛管及肛周疾病,如肛裂、痔等;
⑤其他,如肠易激综合征。
(2)肠外疾病
①神经与精神疾病,如脑梗死、脑萎缩、截瘫、抑郁症、厌食症等;
②内分泌与代谢病,如甲状腺功能低下、糖尿病铅中毒,维生素B1缺乏;
③盆腔病,如子宫内膜异位症等;
④药源性疾病,如刺激性泻药(酚酞,大黄、番泻叶)长期大量服用可引起继发性便秘,麻醉药(吗啡类)、抗胆碱药,钙通道阻滞剂、抗抑郁药等可引起肠应激下降;
⑤肌病,如皮肌炎、硬皮病等。
(3)不良生活习惯
①食量过少、食物精细、食物热量过高、蔬菜水果少、饮水少,对肠道刺激不足;
②运动少、久坐、卧床,使肠动力减弱;
③不良排便习惯。
(4)社会与心理因素
①人际关系紧张、家庭不和睦、心情长期处于压抑状态,都可使自主神经紊乱,引起肠蠕动抑制或亢进;
②生活规律改变,如外出旅游、住院、突发事件影响,都可导致排便规律改变。
临床表现:
可因便秘类型和病程长短有所不同。
主要表现为每周排便少于3次,排便困难,每次排便时间长,排出粪便干结如羊粪且数量少,排便后仍有粪便未排尽感觉,可有下腹胀痛,食欲减退,疲乏无力,头晕、烦躁、焦虑、失眠等症状,
部分患者可因用力排坚硬粪块而伴肛门疼痛、肛裂、痔疮和肛乳头炎。常可在左下腹乙状结肠部位触及条索状块物。
诊 断
凡有排便困难、费力、排便次数减少,粪便干结量少,可以诊断为便秘。
但要区别器质性便秘和功能性便秘,需仔细询问患者病史和症状,排便频率,排便时间,粪便性状(包括粪便形状、数量、硬度、有无黏液和脓血等),体格检查特别是肛门指检常能帮助了解粪便嵌塞、肛门狭窄、痔疮或直肠黏膜脱垂和直肠肿块等,加上粪便和血常规检查是排除结、直肠和肛门器质性病变的重要又简单的检查。
(1)内镜检查
可直接观察结、直肠黏膜是否存在病变,对于体重下降、直肠出血或贫血的便秘患者应做结肠镜检查,以除外器质性病变。
(2)胃肠道X线检查
胃肠钡餐造影检查对了解胃肠运动功能有参考价值。
正常情况下,钡剂在12-18小时内可达结肠脾区,24-72小时内应全部从结肠排出,便秘时可有排空延迟。
钡剂灌肠造影检查能发现结肠扩张,乙状结肠冗长和肠腔狭窄等病变.有助于便秘的病因诊断。
(3)结肠传输试验
利用不透X光线标志物,口服后定时拍摄腹平片,追踪观察标志物在结肠内运行时间、部位,判断结肠内容物运行速度及受阻部位的一种诊断方法,有助评估便秘是慢传输型还是出口梗阻型。
(4)排粪造影检查
在模拟排便过程中,通过钡剂灌肠,了解肛门、直肠、盆底在排便时动静态变化,用于出口性梗阻便秘诊断,如直肠前突、盆底失弛缓症等。
(5)肛管直肠压力测定
利用压力测定装置置入直肠内,令肛门收缩和放松,检查肛门内外括约肌、盆底、直肠功能及协调情况,可帮助分辨出口梗阻型便秘类型。
(6)肛门肌电图检查
利用电生理技术检查盆底肌中耻骨直肠肌、外括约肌功能,能帮助明确便秘是否为肌源性。
治 疗
器质性便秘
主要针对病因治疗,可临时选用泻药缓解便秘症状。
功能性便秘
1.患者教育
增加膳食纤维(首选)和多饮水,养成定时排便习惯,增加体能运动,避免濫用泻药等。富含膳食纤维食物有麦麸、蔬菜、水果等。
2.药物治疗
可酌情选用促胃肠动力药、泻药及盐水灌肠治疗。
(1)泻药:
通过刺激肠道分泌和减少吸收增加肠腔内渗透压和流体静力压发挥导泻作用。
一般分为刺激性泻剂(如大黄、番泻叶、酚酞、蓖麻油);
盐性泻剂(如硫酸镁);
渗透性泻剂(如甘露醇、乳果糖);
膨胀性泻剂(如用麸皮、甲基纤维素、聚乙二醇、琼脂等);
润滑性泻剂(如液状石蜡、甘油)。
可根据便秘轻重,针对性的选择泻剂。
慢性便秘以膨胀性泻剂为宜,仅在必要时选择刺激性泻剂,不可长期服用。
急性便秘可选择盐类泻剂、刺激性泻剂及润滑性泻剂,时间不要超过一周;
对长期慢性便秘,特别是引起粪便嵌塞者,可灌肠,灌肠液分盐水和肥皂水两种,温盐水较肥皂水刺激性小。
(2)促动力药:
作用机制是刺激肠肌间神经元,促进胃肠平滑肌蠕动,促进小肠和大肠运转,对慢传输性便秘有效.可长期间歇使用。
(3)生物反馈疗法:
生物反馈疗法是通过测压和肌电设备使患者直观地感知其排便的盆底肌功能状态,“意会”在排便时如何放松盆底肌,同时增加腹内压实现排便疗法。部分有直肠、肛门盆底肌功能紊乱便秘有效。
(4)手术治疗:
经上述治疗无效的确诊慢性传输型便秘,可采用结肠次全切除手术和回直肠吻合术。
出口梗阻型便秘可根据不同情况采取不同手术,如直肠前突明显,可采用修补阴道后壁或直肠前壁的方法;对盆底失弛缓症可用切除部分耻骨直肠肌的方法,但疗效不确定。