颅底型垂体瘤:概念与影像学诊断
发表人:
江波
阅读量:
1348人
一、垂体大腺瘤的常见影像学表现与临床特点。垂体大腺瘤具有多方向生长的特点,其中以向鞍上生长最多见。由于鞍隔相对阻力较小,肿瘤经
鞍隔孔向上突入鞍上池,肿瘤较大时常常压迫视交叉和第3脑室;同时受鞍隔孔径的限制,肿瘤在鞍隔上、下体积较大、鞍隔部小而出现“腰征”。鞍上肿瘤向下侵犯蝶鞍,多表现为肿瘤先压迫鞍隔继而压迫垂体,不出现“腰征”。此征提示肿瘤穿越鞍隔孔生长,是鞍内肿瘤向鞍上侵犯的重要诊断依据,在鞍区肿瘤的诊断与鉴 别诊断中有重要价值。组织病理学研究提示,垂体大腺瘤向鞍上发展是肿瘤的直接延伸,而非肿瘤对周围的侵袭。垂体瘤患者常见症状为头痛和视力下降,而其他颅神经损害症状少见。垂体腺瘤以实性多见,可合并坏死、囊变,部分表现为单纯囊性病变。CT表现为鞍区肿块,平扫等密度,无钙化,实性部分强化明显。MRI表现为T1WI等信号、T2WI稍高信号,强化明显。MRI较CT的优势在于能全面显示肿瘤的发生部位、生长特点、与周围结构的关系和肿瘤的信号特点。
除向鞍上发展外,垂体大腺瘤还可向鞍下及向两侧生长,表现为肿瘤侵蚀鞍底骨质和海绵窦,是其侵袭性发展的结果。垂体大腺瘤对颅底骨质的侵袭,按发展 顺序依次可分为3个阶段:初期,肿瘤穿破鞍底蝶骨骨质;进展期,肿瘤侵犯整个蝶窦、斜坡;晚期,肿瘤进一步破入筛窦、鼻咽和鼻腔。垂体大腺瘤的CT研究指出,50%以上的垂体大腺瘤出现不同程度的鞍底骨质吸收、变薄,部分出现鞍底轻微下陷或部分突破鞍底形成局限性软组织肿块。
二、
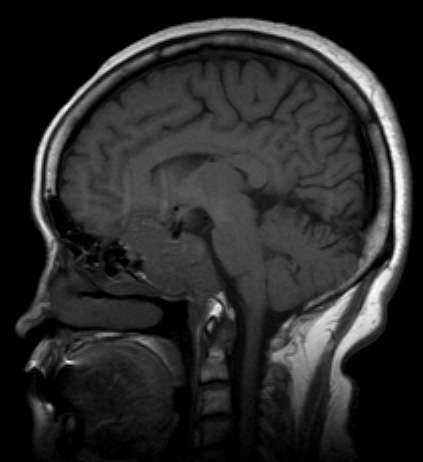
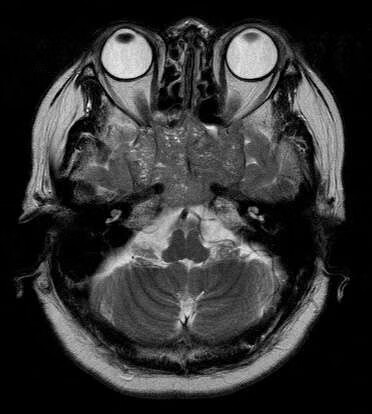
垂体大腺瘤的特殊类型。1种为肿瘤质地以囊性改变为主,笔者称之为囊性型垂体瘤;肿瘤呈一由鞍内突向鞍上的薄壁囊性结构,囊内为富蛋白黏液,增强扫描囊壁强化。另1种为肿瘤生物学行为表现特殊,肿瘤发生于鞍内而向颅底侵犯,即颅底型垂体瘤(附图)。此型肿瘤的几何中心在蝶骨体,溶骨性、浸润性破坏及垂体窝 轮廓保存等征象,均高度提示为骨源性肿瘤。此型垂体瘤影像诊断非常困难,常常误诊为颅底原发肿瘤。因此,提高对此型垂体瘤的影像学认识是非常必要的。
三、颅底型垂体瘤的CT诊断价值。CT显示颅底溶骨性破坏,提示颅底骨源性肿瘤,容易想到较常见的颅底脊索瘤。
事实上,靠CT鉴别二者非常困难。本组资料显示,颅底型垂体瘤和颅底脊索瘤CT上均表现为斜坡、鞍底溶骨性骨质破坏,边界不清。横断面影像和冠状、矢状面重建图像均显示肿瘤起源于颅底骨,导致颅底型垂体瘤常被误诊。CT密度分辨率尚不足以反映颅底型垂体瘤和颅底脊索瘤的密度差异,不能显示垂体瘤内部的组织 结构特点,此乃CT的限度。
四、颅底型垂体瘤的MRI诊断价值。
⑴T1WI的诊断意义。本组资料还显示,颅底型垂体瘤和颅底脊索瘤的T1WI信号强度无差异,常规增强扫描均表现出明显强化的特点。二者都引起颅底骨质的破坏,鉴别二者的确非常困难。与CT相似,颅底型垂体瘤和颅底脊索瘤MRI的T1WI、增强T1WI表现相似,无助于颅底型垂体瘤的定性与鉴别。
⑵T2WI的诊断意义。颅底型垂体瘤T2WI
上瘤实质呈稍高信号,在稍高信号背景上散布着大小不一的小泡状高信号影,小泡呈圆形或类圆形均一高信号,直径1-5 mm
(附图)。标本经HE染色,可见肿瘤实质由大量腺上皮细胞构成,其中散布着大小不一的腺泡,腺腔内充满腺上皮分泌的黏液,黏液为多肽物质,在MRI上表现为T1WI等、低信号及T2WI显著高信号的特点。腺泡就是MR T2W图像上高信号小泡的物质基础。T2WI反映了肿瘤为腺性结构的组织病理学特征,结合中颅窝底中线区域正常情况下只有垂体这一腺体的实际,容易想到肿瘤来源于垂体。与此类似的是颅底脊索瘤,肿瘤细胞内外大量的黏液和其中的黏蛋白正是其T2WI显著高信号的物质基础。
⑶动 态增强MR
I的鉴别价值。颅底型垂体瘤和颅底脊索瘤的强化峰值时间和时间-信号曲线类型存在显著差异,是鉴别二者的有力手段。肿瘤的时间-信号曲线以双期曲线为多见,表现为强化上升期和强化消退期,不同组织学类型的肿瘤表现出不同的曲线特征。颅底型垂体瘤表现为快速强化和快速消退的强化特征,强化峰值时间在60
s左右;而颅底脊索瘤在5
min的动态增强扫描过程中,肿瘤信号呈持续缓慢上升,提示肿瘤的不断强化。进一步的动态增强MRI显示,颅底脊索瘤的强化过程出现特征性的强化平台,是 肿瘤的黏蛋白和黏液吸附Gd-DTPA分子的结果。
T2WI反映了颅底型垂体瘤的组织病理学特征,必然具有较高的诊断价值,注意观察T2WI信号特征有助于颅底型垂体瘤的定性诊断。动态增强MRI反映了肿瘤的组织结构与生物学行为特点,其时间-信号强度曲线有助于CT、MRI征象类似的颅底肿瘤的鉴别。因此,在颅底肿瘤的影像诊断中,应重视T2WI和动态增强MRI的作用。

本文由作者上传,文章内容仅供参考。如有相关事宜请联系jdh-hezuo@jd.com
本站内容仅供医学知识科普使用,任何关于疾病、用药建议都不能替代执业医师当面诊断,请谨慎参阅。
相关文章
文章 骨纤维异常增值症的影像学检查
骨纤维异常增殖症,以下简称骨纤,是常见的骨发育异常性疾病,有时将其归类为骨的瘤样病变。骨纤可发生于全身任一骨,可单发,也可多发。发生于不同骨的骨纤,其基本病理学改变是非常类似的,因此其影像学表现也相似。 在众多影像学检查方法中,X 线平片是最重要的,必不可少,一般的长骨骨纤凭平片即可诊断,其表现与感染性骨病或成骨性肿瘤差异很大,无需 CT、MRI,更不必做 PET-CT。发生于颌骨、脊椎的骨纤,平片结合 CT 平扫即可明确诊断。

江波
副主任医师
中山大学附属第一医院
1325
人阅读
查看详情
文章 周围软组织神经鞘瘤MRI诊断研究新进展
周围软组织神经鞘瘤,指发生于颅脑、椎管之外的神经鞘瘤。二者因发生部位的不同,而出现不同的 MRI 表现。本文着重介绍周围神经鞘瘤。 一 部位分布 最常见发生于四肢,其次为颈部和腋部,发生于盆腔者也不少见,多见于骶前区。少见部位包括腰背部及腰大肌。 二 组织病理特征 组织学上,可见两种主要结构: Antoni A 区和 Antoni B 区。Antoni A 区,系富细胞区,由富染色质的梭形细胞组成;Antoni B 区,为少细胞、多粘液之基质区,具有嗜酸特性。Antoni A、B 区,是神经鞘瘤的基本组织成份,A、B 区在瘤内的分布与多少比例变化不一,因此其组织切面所见也不完全一致。Antoni A、B 区排列不典型者,病理学诊断也有相当难度。 常用的组织染色除 HE 染色外,免疫组化技术也常用于肿瘤的定性与鉴别诊断。神经鞘瘤表达 S-100 抗原,因此对 S-100 染色呈强阳性反应,神经纤维瘤因无 S-100 抗原表达而呈阴性,籍 S-100 染色可鉴别神经鞘瘤与神经纤维瘤。 三 MRI 检查方法 常规 MRI 扫描序列检查,基本上可完成该瘤的定位、定性诊断。对不典型者及需进一步了解更多信息时,需借助其他扫描方法。增强灌注 MRI(PWI),可了解对比剂首过过程在瘤体动脉、毛细血管的分布与通过情况,其结果有别于一般的强化效应。弥散加权 MRI (DWI),检测瘤体的水分子弥散受限效果,不同肿瘤的弥散受限程度有差异,DWI 具有一定的肿瘤鉴别诊断作用。 MR 波谱分析(MRS),可检测瘤内的代谢物及其浓度,进而分析瘤内组织化学成份,据此可比较瘤内不同区域的组织化学差异及观察肿瘤生物学行为与瘤体内部代谢物变化的之间关系。动态增强 MRA (DCEMRA),可直观反映动脉期、静脉期及其以后时相肿瘤的染色与血供特点,组织学类型不同的肿瘤其 DCEMRA 表现也有其各自特征。DCEMRA 对软组织肿瘤生物学行为的判断,有极高价值。 四 MRI 征像特征及其病理基础 1 镶边征。神经鞘瘤在 T1WI 上呈等肌信号,T2WI 上瘤内表现出信号差异,Antoni A 区呈等信号或稍高信号,Antoni B 区表现为高信号,与脂肪信号相当。典型 MRI 表现者,Antoni A 区位于瘤体中央区,Antoni B 区呈完整之环带围绕 Antoni A 区位于瘤体边缘,此环形带厚薄变化不一,部分层面可呈细线状。此征象,即镶边征。脂肪抑制 T2WI (FST2WI),镶边征显示率明显高于常规 T2WI,因此 FST2WI 是必须的。这种表现,也有称之为靶征的,一般的靶征上环形结构比较规整,而镶边征的结构相对不规则,具有连续且厚薄不均的特点。因此,采用镶边征较靶征更为确切。 2 差异性强化。注射对比剂后 10 min 内扫描,显示 Antoni A 区明显强化,而 Antoni B 区不强化或无明显强化。已报道的研究,对 Antoni A 区和 Antoni B 区强化的不同效应未曾关注,一般都认为是增强后瘤体显著强化。Antoni A 区和 Antoni B 区强化效应,是其组织结构所决定的。Antoni A 区细胞多、血供丰富,强化早且显著;而 Antoni B 以粘液基质为主,强化相对弱且慢。基于 Antoni A 区和 Antoni B 区均有血管成份,我们提出 Antoni B 是否会出现延迟强化的疑问。在注射对比剂后的 60 min 动态 MRI 检查发现,40 min 时 Antoni A 区强化已基本消退,而此时 Antoni B 区呈显著强化,与增强初期相比,Antoni A 区和 Antoni B 区呈强化效应逆转的结果。由此可见,Antoni B 区强化,是对比剂在粘液基质内发生弥散及聚集的结果。 3 PWI 与 DWI 表现。PWI 上神经鞘瘤呈低灌注改变,Antoni B 区灌注曲线图呈相对较高灌注。DWI 上,表现出中度弥散受限特点,与海绵状血管瘤的表现接近。Antoni B 区弥散无受限,仅 Antoni A 区有一定程度受限。 4 MRS. MRS 一般只能在较大的瘤体上采集,神经鞘瘤 MRS 图上可检测出 Lip、Cho、NAA 等代谢物。Antoni A、B 区内代谢物的差异,尚需更多样本研究。 5 DCEMRA. 神经鞘瘤在 DCEMRA 的动脉期、静脉期上无肿瘤染色,无供血动脉显示。神经纤维瘤,在其动脉期出现染色和显示供血动脉,与神经鞘瘤明显不同。DCEMRA 表现与 PWI 表现都是基于共同组织学基础。 6 花斑征。Antoni A 区和 Antoni B 区呈无规律排列时,T2WI 及增强图像上瘤体内信号强弱不均,呈花斑状改变,此时 MRI 诊断难度较大,但掌握该瘤的组织病理学及 MRI 表现特点后,仍可做出正确诊断。

江波
副主任医师
中山大学附属第一医院
1323
人阅读
查看详情
文章 下丘脑错构瘤
下丘脑错构瘤 (hypothalamic harmatoma, HP)并非罕见,随着 MRI 诊断的普遍应用和临床诊断治疗的发展,被发现的 HP 患者也越来越多,正确的诊断及分型有助于治疗方案的选择,因此正确认识 HP 的临床表现与 MRI 表现特征有着重要意义。 一、临床表现 HP 常见的临床表现有神经精神症状和性早熟。前者称 I 类表现,多表现为手脚抽搐、发呆及发作性偷笑;后者称 II 类表现,呈程度不同的中枢性性早熟体征,包括生长加速、月经提前、阴茎增粗及睾丸提前发育等。 二、MRI 表现 1. 肿块部位与大小 以灰结节为中心,紧邻乳头体。肿块最大径自 5 mm~5 cm 不等。肿块较大时,可压迫乳头体;肿块较小时,多被忽视而漏诊。 2. 肿块与第三脑室底(灰结节)的关系 ⑴冠状面位置关系:肿块多位于第三脑室底中线,也可偏一侧; ⑵矢状面的上下关系:根据主要表现。可分为 4 型。①悬挂征,肿块以一细蒂悬于第三脑室底壁;②匐行征,肿块位于第三脑室内,匍匐于第三脑室底上侧缘,与脑室底、中脑融合,有轻度占位效应;③悬贴征,与第 1 型有类似,但不同,表现为肿块呈宽基底紧贴于第三脑室底壁下侧,呈鞍上池肿块改变,多介于垂体蒂与中脑之间,占位效应较轻;④贯穿征,肿块呈纺锤状贯穿于第三脑室底,突出于第三脑室及鞍上池。 3. 肿块的 MRI 信号特点 HP 非真正肿瘤,是由脑灰质、白质及胶质纤维异位至灰结节所致,因此各序列上的 MRI 表现与正常脑实质非常接近。因 HP 有完整的血脑屏障,因此常规增强扫描无强化。 4. 肿块的 MRS 与 MR 增强灌注(PWI)特点 HP 尽管极少恶变,且由正常脑组织构成,但其总体代谢情况与正常脑灰质、脑白质不同。1H-MRS 显示,与正常脑灰质相比,HP 的 CHO 峰明显增高,NAA 峰略下降,CHO/NAA 比值上升。PWI 上,HP 表现为较正常脑灰质高的灌注特点。 三、MRI 肿块定位与临床表现之间的关系 MRI 肿块定位与临床表现之间存在内在联系。 第 1 型和第 3 型 HP 患儿多出现性早熟症状、体征,第 2 型和第 4 型 HP 患儿多因癫痫发作就诊。因此,MRI 上准确定位有重要临床价值。

江波
副主任医师
中山大学附属第一医院
1350
人阅读
查看详情







