一、狂犬病疫苗不建议接种。
狂犬病易感动物主要有犬科、猫科及翼手目动物,仓鼠等小型啮齿类动物极少感染狂犬病,也未发现小型啮齿类动物导致人间狂犬病的证据。啮齿目和兔形目动物 (包括家兔和野兔)不是狂犬病毒的自然宿主,传播感染狂犬病毒的概率极低。所以被老鼠咬伤,无需接种人用狂犬病疫苗!
二、出血热疫苗不需要接种。
出血热是由汉坦病毒引起的疾病,鼠类动物是主要的宿主动物和传染源。鼠类动物主要通过血液和唾液、尿液、粪便等向人类传播汉坦病毒。人体接种出血热疫苗(全称是双价肾综合征出血热纯化疫苗)后产生有效保护抗体的时间约为2周,因此,出血热疫苗主要用于出血热高发地区的预防性接种。
目前我国绝大部分地区不属于出血热高发区,出血热发病率很低,被宠物仓鼠咬伤后,并不代表就感染了汉坦病毒。再者,出血热疫苗一般不用于暴露后的应急接种。出血热疾病潜伏期一般为1~2周,以2周居多,发病的周期与接种疫苗后产生保护性抗体的时间比较接近,被仓鼠咬伤后再接种出血热疫苗的意义不大。
另外需要了解的是:疫苗接种对象年龄范围为16-60岁高危人群。出血热疫苗免疫程序是基础免疫两针,于第0天、第14天各注射1次;基础免疫后1年加强注射1针,每1次1.0ml。
参考资料:《狂犬病暴露预防处置工作规范(2023年版)》

华南接种门诊的张医生,微信上接到一个咨询被老鼠咬伤是否需要打狂犬疫苗的问题,也是日常询问比较多的普遍问题。
咨询人为自家孩子咨询的。姓名:候宝宝。年龄:7岁。孩子在厨房不知道脚上被什么东西抓了一下。 家里没有养什么宠物,怀疑是被老鼠抓了一下。他自述没有流血。 告诉大人时,已经第二天了。看了一下,孩子脚上没有明显的伤痕。咨询是否需要打狂犬疫苗?
解答:狂犬病的高风险动物包括:犬科、猫科及翼手目动物(主要指的是蝙蝠),以及其他野生动物比如狐、狼、豺、鼬獾、貉、臭鼬、浣熊、猫鼬。被这类动物抓伤、咬伤、舔舐粘膜伤口,或者吸入被蝙蝠污染的气溶胶空气,一定要按照狂犬病的暴露进行处置。
狂犬病的中风险动物包括:猪、牛、羊和马等家畜。被这类动物抓伤、咬伤、舔舐粘膜伤口,建议按照狂犬病暴露进行处置。
狂犬病的低风险动物包括:啮齿类(尤其小型啮齿类,如:花栗鼠、松鼠、小鼠、大鼠、豚鼠、沙鼠、仓鼠)和兔形目(包括家兔和野兔)。它们极少感染狂犬病,也未发现此类动物导致人间狂犬病的证据。暴露于以上这些动物,通常无需按照狂犬病的暴露进行处置。
狂犬病的无风险动物包括:禽类、鱼类、昆虫、蜥蛎、龟和蛇。暴露于以上这些动物,无需按照狂犬病的暴露进行处置。
通过上面的解释,老鼠是狂犬病的低风险动物,被老鼠咬伤抓伤,不需要接种狂犬疫苗,只需要对伤口进行碘伏消毒即可。
侯宝宝的家长对解释表示满意。他当时曾经也咨询了当地医院,给的建议不需要打狂犬疫苗。再次咨询张医生,得到了同样的答复,心里彻底放下心来。接下来,他又提了一个问题:不确定是否被抓伤,酒精测试是否管用?
解释:被可疑动物抓伤咬伤,对于不确定是否皮肤有肉眼看不见的小伤口,立即使用75%的酒精擦拭,若有刺痛感,那就表明有小伤口,那就构成了狂犬病的二级暴露,需要注射狂犬疫苗;若是无刺痛感,则证明无效上存在,无需处置。这个酒精测试,必须在受伤的当时,若是已经过了一天再测试就不准确了。具体到侯宝宝的情况,不必酒精测试,即便当时酒精测试有刺痛感,也无需按照狂犬病暴露进行处置,因为侯宝宝最大可能是老鼠这种低风险动物抓伤。
侯先生借这次咨询的机会又问了十日观察法的问题。
解释:十日观察法的含义是:暴露后预防处置应立即开始。如果伤人动物在十日观察期内保持健康,或经可靠的实验室使用恰当诊断技术证明该动物未患狂犬病,则可以终止免疫接种。
十日观察法有明确的条件:第一,十 日观察法仅限于家养的犬、猫和雪貂,且伤人动物需有 2 次明确记载有效的狂犬病疫苗免疫接种史;野生的动物,无法进行观察,也没有有效的狂犬病疫苗接种史,不能实施十日观察法。第二:要考虑众多因素,如:暴露地区的动物狂犬病流行病学、伤口类型、暴露严重程度、伤人动物的临床表现及其免疫接种状况、伤人动物进行隔离观察的可能性以及实验室诊断的可获及性等。第三,暴露后预防处置应立即开始,而不是放任不管。
侯先生对于张医生的解释非常满意,表示非常感谢。
参考资料:狂犬病预防控制技术指南(2016 版)

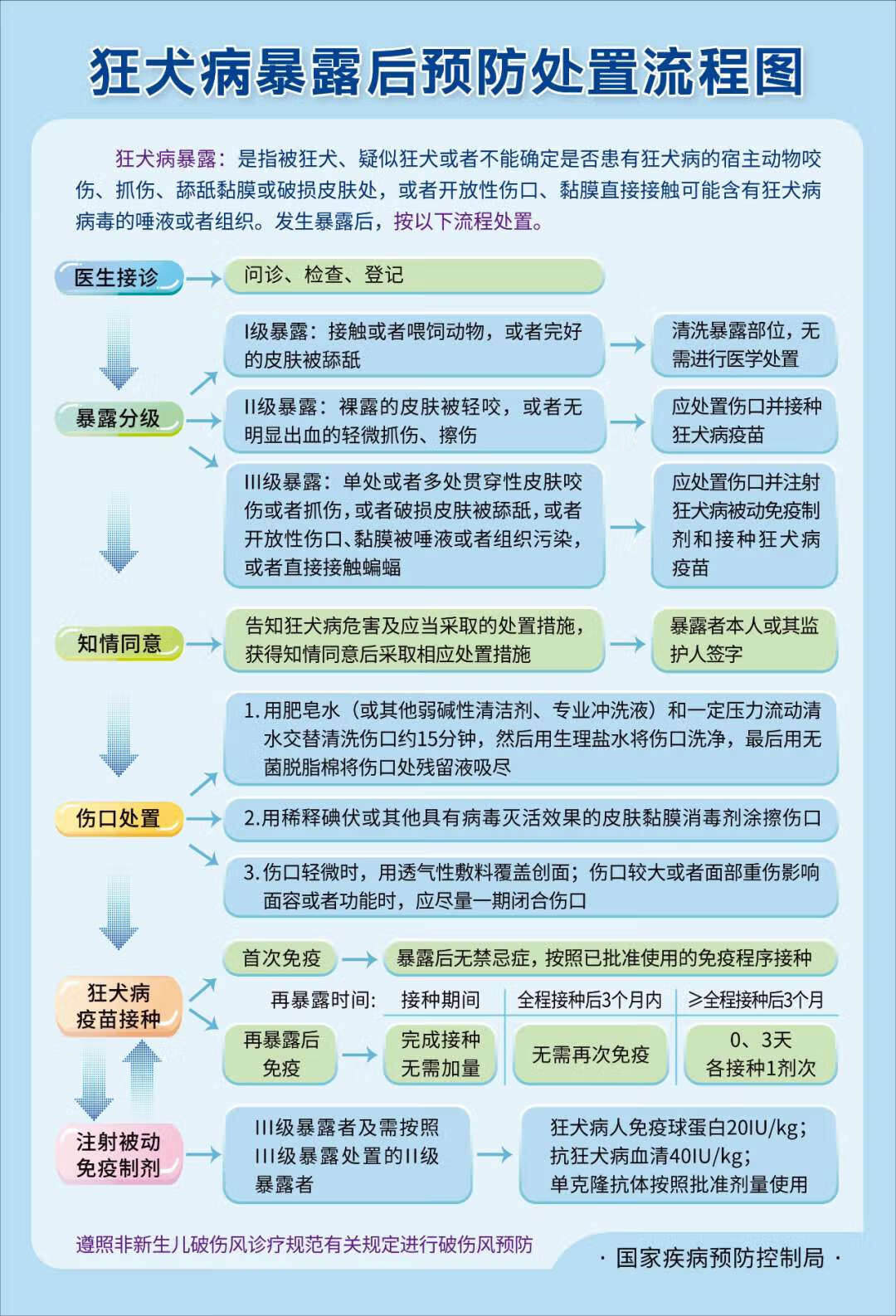
被狂犬、疑似狂犬或者不能确定是否患有狂犬病的宿主动物咬伤、抓伤、舔舐粘膜或者破损皮肤处,或者开放性伤口、粘膜接触可能含有狂犬病病毒的唾液或者组织,都有可能传染狂犬病,属于狂犬病暴露。根据《狂犬病暴露预防处置工作规范(2023年版)》规定,暴露后的伤口处置应越早越好。

一是伤口冲洗。用肥皂水(或者其他弱碱性清洁剂、专业冲洗液)和一定压力的流动清水交替彻底冲洗所有咬伤和抓伤处约15分钟,然后用生理盐水将伤口洗净,最后用无菌脱脂棉将伤口处残留液吸尽,避免在伤口处残留肥皂水或者清洁剂。较深伤口冲洗时,可用注射器或者专用冲洗设备对伤口内部进行灌注冲洗,做到全面彻底。
二是消毒处理。伤口冲洗后用稀释碘伏或其他具有病毒灭活效果的皮肤黏膜消毒剂(如季铵盐类消毒剂等)涂擦伤口。如伤口碎烂组织较多,应首先予以清创。
三是预防其他感染。根据伤口污染或感染情况,合理使用抗生素,减少狂犬病病毒以外的其他感染。尤其注意结合伤口性质与既往免疫史等综合判断是否使用破伤风疫苗及其被动免疫制剂。

一、Ⅰ级暴露主要是指接触或喂养动物,完好的皮肤被舔,但没有出现破损,皮肤接触了动物或者动物的分泌物以及排泄物。
二、Ⅱ级暴露是指裸露的皮肤被轻轻的咬过,并没有出血,只有轻微的抓伤或擦伤,主要要判断暴露的皮肤处有没有破损,如果难以判断可以用酒精擦拭暴露处,如有疼痛表明皮肤存在破损。
三、Ⅲ级暴露主要是指单处或多处贯穿皮肤的咬伤或抓伤,主要是指伤口已经到达了血管真皮层,肉眼可以看到出血或者皮下组织。Ⅲ级暴露也可以指破损的皮肤被狗舔过或者被动物的唾液所污染。Ⅲ级暴露程度较重,不仅需要清洗、消毒伤口、接种狂犬疫苗,还需要在伤口周围浸润注射狂犬病被动免疫制剂,如抗狂犬病血清或狂犬病免疫球蛋白。

狂犬病是由狂犬病病毒引起的急性传染病,主要由携带狂犬病病毒的犬、猫等动物咬伤和抓伤所致,当人被感染狂犬病病毒的动物咬伤、抓伤及舔舐伤口或黏膜后,其唾液所含病毒经伤口或黏膜进入人体,一旦引起发病,病死率几乎达100%。致伤动物按照传播狂犬病风险分为高风险动物、低风险动物和无风险动物。
(1)高风险动物包括犬、猫、野生食肉哺乳动物(如狐、狼、豹、熊、鼬獾、貉子等)以及蝙蝠,此类动物传播狂犬病的风险较高。有狂犬病可疑症状或风险因素的犬,如伤人后犬死亡、未激惹情况下主动攻击人、流浪犬、一犬伤多人、未接种兽用狂犬病疫苗等风险高于无上述症状或因素的犬[29]。WHO《狂犬病疫苗立场文件(2018版)》指出,蝙蝠咬伤或抓伤不易观察或检测到,与蝙蝠有直接接触的暴露均属于Ⅲ级暴露[25]。美国得克萨斯州卫生服务部门规定,接触蝙蝠,无论是否存在咬伤、抓伤或黏膜接触,都要接种狂犬病疫苗和使用被动免疫制剂[31]。
(2)低风险动物包括饲养的家畜(如牛、马、猪、羊等)、兔及啮齿类,此类动物传播狂犬病的风险极低[32],除该地区发现此类动物有传播狂犬病的事件发生或不明原因死亡,被此类动物致伤后一般无需进行暴露后处置。目前尚未发现人咬伤后出现狂犬病传播的病例,因此人咬伤后一般也无需进行暴露后处置。
(3)无风险动物包括鸟类(如鸡、鸭、鹅等)、鱼类、爬行类等非哺乳动物,目前为止未发现此类动物自身携带RABV,被其致伤后无需进行暴露后处置。
被可疑动物咬伤和抓伤后,需及时处置伤口,按要求全程接种狂犬病疫苗,根据需要注射狂犬病被动免疫制剂(抗狂犬病血清/狂犬病人免疫球蛋白/单克隆抗体)能大大减少狂犬病发病风险。狂犬病疫苗接种后可刺激机体产生抗狂犬病病毒的保护性抗体。狂犬病被动免疫制剂能特异地中和狂犬病病毒,减少狂犬病发病的可能。
首次暴露后的狂犬病疫苗接种越早越好。推荐的免疫程序仅限于已批准使用相应程序的狂犬病疫苗产品。如国家批准新的狂犬病疫苗产品免疫程序,按最新要求执行。
5针免疫程序:于0(注射当天,下同)、3、7、14和28天各注射狂犬病疫苗1剂次,共注射5剂次。“2-1-1”免疫程序:于0天注射狂犬病疫苗2剂次(左、右上臂三角肌各注射1剂次),第7、21天各注射1剂次,共注射4剂次。
再次暴露后处置。伤口处置:任何一次暴露后均应首先、及时、彻底地进行伤口处置。
疫苗接种:再次暴露发生在免疫接种过程中,应继续按照原有免疫程序完成剩余剂次的接种;全程接种后3个月内再次暴露者一般不需要加强接种;全程接种后3个月及以上再次暴露者,应于0、3天各加强接种1剂次狂犬病疫苗。
被动免疫制剂注射:按暴露前或者暴露后程序全程接种狂犬病疫苗者,除严重免疫功能低下者外,暴露或者再次暴露后无需使用被动免疫制剂。
伤口冲洗:用肥皂水(或者其他弱碱性清洁剂、专业冲洗液)和一定压力的流动清水交替彻底冲洗所有咬伤和抓伤处约15分钟,然后用生理盐水将伤口洗净,最后用无菌脱脂棉将伤口处残留液吸尽,避免在伤口处残留肥皂水或者清洁剂。较深伤口冲洗时,可用注射器或者专用冲洗设备对伤口内部进行灌注冲洗,做到全面彻底。
消毒处理:伤口冲洗后用稀释碘伏或其他具有病毒灭活效果的皮肤黏膜消毒剂(如季铵盐类消毒剂等)涂擦伤口。如伤口碎烂组织较多,应首先予以清创。


一、《狂犬病暴露预防处置工作规范(2023年版)》出台的背景是什么?
狂犬病是由狂犬病病毒感染所致的一种人兽共患病,是《中华人民共和国传染病防治法》规定的一种乙类传染病,是迄今为止人类病死率最高的急性传染病。2006年起我国先后颁布了《狂犬病暴露后处置工作规范(试行)》《狂犬病暴露预防处置工作规范(2009年版)》《狂犬病预防控制技术指南(2016版)》等文件,指导各地及时、规范开展暴露后预防处置工作,对我国狂犬病防控工作发挥了重要作用。2007-2022年我国人间狂犬病发病数实现16年连续下降。根据《中华人民共和国传染病防治法》《中华人民共和国疫苗管理法》等有关规定,结合我国狂犬病疫苗和被动免疫制剂研制进展,国家疾控局会同国家卫生健康委对《狂犬病暴露预防处置工作规范(2009年版)》作了进一步更新和完善,形成《狂犬病暴露预防处置工作规范(2023年版)》,指导各地进一步做好狂犬病暴露预防处置工作。
二、《狂犬病暴露预防处置工作规范(2023年版)》主要做了哪些修订?
《狂犬病暴露预防处置工作规范(2023年版)》在既往工作规范基础上,主要做了以下修订:一是优化伤口处置措施。增加消毒剂使用种类;进一步细化伤口闭合要求,医务人员应在综合考虑暴露动物类型、伤口大小和位置以及暴露后时间间隔等因素的基础上对伤口进行区别处理。二是优化首次暴露后的疫苗接种程序。在原5针暴露后免疫程序的基础上,新增已批准使用并有相应疫苗产品的“2-1-1”免疫程序。三是优化被动免疫制剂的使用。被动免疫制剂应用中增加抗狂犬病单克隆抗体的使用规定,并针对一般暴露部位、特殊暴露部位、黏膜暴露部位等不同部位细化被动免疫制剂使用要求。四是优化狂犬病高暴露风险者范围。增加动物收容机构工作人员、接触野生动物的研究员、猎人等为高暴露风险者。五是优化狂犬病预防处置门诊管理。狂犬病预防处置门诊原则上应配备至少两种不同种类的狂犬病疫苗,以便出现特殊情况时,可及时进行疫苗替换。对于需开展破伤风预防处置的狂犬病预防处置门诊,应配备破伤风疫苗及其被动免疫制剂。
三、狂犬病暴露等级如何判定?
根据接触方式和暴露程度将狂犬病暴露分为三级:接触或者喂饲动物,或者完好的皮肤被舔舐为I级暴露;裸露的皮肤被轻咬,或者无明显出血的轻微抓伤、擦伤为Ⅱ级暴露;单处或者多处贯穿性皮肤咬伤或者抓伤,或者破损皮肤被舔舐,或者开放性伤口、黏膜被唾液或者组织污染,或者直接接触蝙蝠为Ⅲ级暴露。
四、针对不同风险等级的狂犬病暴露,如何进行规范处置?
一是I级暴露者一般无感染风险,清洗暴露部位即可,无需进行医学处置。二是Ⅱ级暴露者存在轻度感染风险,应处置伤口并接种狂犬病疫苗。确认为Ⅱ级暴露且严重免疫功能低下者,或者Ⅱ级暴露者其伤口位于头面部且不能确定致伤动物健康状况时,按照Ⅲ级暴露者处置。三是Ⅲ级暴露者存在重度感染风险,应处置伤口并注射狂犬病被动免疫制剂和接种狂犬病疫苗。
五、对暴露后的伤口应如何处置?
伤口处置应越早越好。一是伤口冲洗。用肥皂水(或者其他弱碱性清洁剂、专业冲洗液)和一定压力的流动清水交替彻底冲洗所有咬伤和抓伤处约15分钟,然后用生理盐水将伤口洗净,最后用无菌脱脂棉将伤口处残留液吸尽,避免在伤口处残留肥皂水或者清洁剂。较深伤口冲洗时,可用注射器或者专用冲洗设备对伤口内部进行灌注冲洗,做到全面彻底。二是消毒处理。伤口冲洗后用稀释碘伏或其他具有病毒灭活效果的皮肤黏膜消毒剂(如季铵盐类消毒剂等)涂擦伤口。如伤口碎烂组织较多,应首先予以清创。三是预防其他感染。根据伤口污染或感染情况,合理使用抗生素,减少狂犬病病毒以外的其他感染。尤其注意结合伤口性质与既往免疫史等综合判断是否使用破伤风疫苗及其被动免疫制剂。

1. 狂犬病高暴露风险者的范围增加“动物收容机构工作人员、接触野生动物的研究人员、猎人等”。野生哺乳动物、流浪犬携带RABV的风险相对较高,因此上述人群列入狂犬病高暴露风险人群。

1. 再次暴露疫苗的加强修改为 “ 全程接种后 3 个月内再次暴露者一般不需要加强接种; 全程接种后 3 个月及以上再次暴露者,应于 0 、 3 d 各加强接种 1 剂次狂犬病疫苗 ” 。有研究发现暴露后免疫 3 个月内中和抗体水平高于 0.5 IU/ml 保护界值, 3 个月及以上极少数人群中和抗体水平逐渐下降至 0.5 IU/ml 以下[ 70 ] 。使用现代细胞培养的狂犬病疫苗经过暴露前免疫或暴露后免疫,免疫记忆可保持 20 年甚至更长时间,在加强免疫后人体可快速产生抗体[ 71-72 ] 。因此, WHO 《狂犬病疫苗立场文件( 2018 版)》对再次暴露的推荐为 3 个月及以上再次暴露者,应于 0 、 3 d 各加强接种 1 剂次狂犬病疫苗[ 25 ] 。虽然 2009 年版 “ 全程免疫后半年内再次暴露者一般不需要再次免疫 ” 的原则应用至今未出现全程免疫后 3~6 个月再次暴露患者发生狂犬病的情况,但鉴于狂犬病病死率几乎 100% , 2023 年版规范采纳了 WHO 《狂犬病疫苗立场文件( 2018 版)》对再次暴露处置的推荐。
2. 再次暴露无需使用被动免疫制剂增加 “ 除严重免疫功能低下者外 ” 的前提条件。 严重免疫功能低下者的记忆免疫效果不可靠,因此按照首次暴露处理。
规范执行要点:
任何一次暴露后均应首先、及时、彻底地进行伤口处置。再次暴露发生在免疫接种过程中,应继续按照原有免疫程序完成剩余剂次的接种;全程接种后 3 个月内再次暴露者一般不需要加强接种;全程接种后 3 个月及以上再次暴露者,应于 0 、 3 d 各加强接种 1 剂次狂犬病疫苗。按暴露前或者暴露后程序全程接种狂犬病疫苗者,除严重免疫功能低下者外,暴露或者再次暴露后无需使用被动免疫制剂。

口的时间间隔要求[25]。因此,2023年版规范删除了2009年版规范的时限要求,被动免疫制剂浸润注射充分后即可进行伤口闭合。

2023年版规范强调分级是“狂犬病暴露等级”,而不是“狂犬病暴露伤口分级”。暴露等级综合涵盖了受伤程度、受伤部位、伤者的自身免疫状态及致伤动物种类4个维度。
展开更多


 山东省戴庄医院
山东省戴庄医院
 东莞三局医院
东莞三局医院
 银川京东互联网医院
银川京东互联网医院
 京东互联网医院育婴师团队
京东互联网医院育婴师团队
 郑州市第一按摩医院
郑州市第一按摩医院
 银川京东互联网医院
银川京东互联网医院
 山西省一O九医院
山西省一O九医院
 锦州市康宁医院
锦州市康宁医院
 银川京东互联网医院
银川京东互联网医院
 郑州市第一人民医院
郑州市第一人民医院

