当前位置:首页>>>
-
点击查看
总交流次数
1
医生回复次数
1
患者:1 14岁
-
我是上个星期五下午做的诊刮,因为阴道一直不规则出血,时间长,做了病理检查,最快什么时候能出结果啊,这几天等待的**真的难受,我是上个星期五下午做的诊刮,因为阴道一直不规则出血,时间长,做了病理检查,最快什么时候能出结果啊,这几天等待的**真的难受
点击查看总交流次数
3
医生回复次数
4
患者:2 42岁
-
点击查看
总交流次数
11
医生回复次数
8
患者:1 25岁
-
点击查看
总交流次数
18
医生回复次数
7
患者:1 18岁
-
点击查看
总交流次数
5
医生回复次数
5
患者:2 12岁
-
点击查看
总交流次数
3
医生回复次数
2
患者:2 11岁
-
点击查看
总交流次数
1
医生回复次数
3
患者: -
点击查看
总交流次数
10
医生回复次数
8
患者:2 7岁
-
点击查看
总交流次数
1
医生回复次数
3
患者: -
点击查看
总交流次数
6
医生回复次数
11
患者:
-

其实尿液常规,是无法检测尿道里边的病变,因为尿液常规取的是中段尿。但是,如果尿道里面有微生物,尿液会把微生物冲刷掉,然后取中段尿。其实就是后边那个尿,这个尿是膀胱里的,如果微生物还没有逆行到膀胱里去,可能验小便常规一直都是正常的。所以建议去做尿道分泌物的检查,拿个棉支从尿道里边取一点分泌物,然后去做培养,这两个检查是不一样的。
-

慢性酒精中毒可以采取一些措施来预防喝酒。其实我们在利用一些特殊的反应,比如双硫仑反应,利用一些能够让他喝完酒以后非常难受的这些药物,间接的来让酒精成瘾的这些患者,逐渐的脱离、摆脱酒的影响。
-

胃胀打嗝考虑为饮食因素、胃炎、胃溃疡等因素导致,需要根据不同的病因,采用一般治疗、药物治疗等方法进行改善。
1.饮食因素:如果患者暴饮暴食或者进食哦大量不易消化的食物或者产气的食物,都可导致胃胀打嗝等现象。首先要注意调整饮食,避免暴饮暴食的坏习惯,可以适当进食容易消化的食物。同时可以适当给予促进胃动力的药物加速食物的消化,如莫沙必利片、盐酸伊托必利片等。
2.胃炎:是指胃黏膜的炎性病变,系消化系统最常见疾病之一,常表现为中上腹疼痛、腹胀、嗳气、恶心、食欲不振、消化道出血等。首先需要适当休息,清淡饮食,避免过硬、过酸、过于辛辣和过热饮食。其次可以服用抑制胃酸的药物进行治疗,如奥美拉唑、兰索拉唑、泮托拉唑,其次也可以服用保护胃黏膜的药物进行缓解,如枸橼酸铋钾、果胶铋等。
3.胃溃疡:指胃黏膜在高胃酸、胃蛋白酶的侵袭下,消化自身的黏膜,鸡儿导致局部炎性缺损。可导致患者出现餐后疼痛,胃胀、打嗝、嗳气等不适。可服用抑制胃酸的药物进行治疗,如奥美拉唑、兰索拉唑等。
一旦出现胃胀打嗝等不适,需尽快到医院就诊,完善检查明确诊断后,在医生指导下进行治疗。
-

第一个就是较常见的外伤,例如扭伤,运动、打球的时候有损伤,其次就是慢性的劳损,临床上比较常见的,中老年人,尤其是女性,男性也有,退行性的骨关节病的人群,即使没有外伤史,但是因为机器,用了这么长时间了,老化了磨损了,在做相关检查的时候也会表现出来,叫做半月板损伤的表现.
-

新冠疫情肆虐人类已近两年。近两年来,新冠的新发造成人类的紧张恐惶,加之人类对此病毒的知之甚少,造成了相当一部分人起初出现焦虑情绪,也出现了大批反复洗手反复检查反复回忆的人群,唯恐感染上了新冠肺炎。这样一来2020年初,焦虑障碍、抑郁障碍、失眠障碍、强迫障碍等的发病率直线上升,但由于全社会防疫措施又无法即时就医,只能苦苦煎熬,无医无药可用。这时他们多么渴望能通过手机解决所需。
据不完全统计,我国各类慢性病总计已超过总人口的三分之一多。慢性病的维持治疗很重要,药物断顿就可能造成病情复发。高血压、糖尿病等慢性病断药有时结果也很严重,但一般不会影响他人,但精神病患者就会出现自伤或伤人行为的发生。
精神心理疾病患者或家属大都有病耻感,不愿让外人知晓,就医行为也都很隐秘。高血压糖尿病人虽无病耻感,但维持治疗一时也不可间断。有事无法前往医院复诊、或面临停药,该怎么办?近几年网络医院的兴起解决了此类问题。病情波动、新症状的出现、药物副作用、或无时间去医院就诊买药等都可以通过手机、在网诊医院的诊所解决,既方便快捷,又服务质量超好,且费用又低,所购药品2天左右到手。
新冠疫情当下,网诊网购成为慢性病维持治疗的最佳选择。有需要何不试试看!
-
 今天一早,有一位去年在我们医院拍过CT的患者联系我,说去年他在我们医院其他科室治疗,拍完片子后,主管医生没有说什么,昨晚他听了我在天津广播电台的空中问诊节目,想让我看看他的片子。我在交班前,在电脑系统里看到了他去年的片子,仔细阅片,问题不大。他说自己是中度吸烟者,戒烟半年,现在六十六岁。我建议他每年复查一次胸部平扫CT,他问我让他每年复查一次CT,是不是因为已经有了隐患?对于长期吸烟的患者,即使一年前的CT没有问题,也建议每年复查胸部平扫CT,最主要的目的就是排查肺癌。对于不同版本的肺癌筛查指南中,基本都建议这部分朋友在超过四十岁后,每年做CT。可以在体检中心做低剂量CT,也可以到医院门诊来做一个胸部CT。长期大量吸烟的朋友罹患肺癌的概率要比不吸烟的人高,这部分人属于肺癌高危人群,应该每年进行体检排查。
今天一早,有一位去年在我们医院拍过CT的患者联系我,说去年他在我们医院其他科室治疗,拍完片子后,主管医生没有说什么,昨晚他听了我在天津广播电台的空中问诊节目,想让我看看他的片子。我在交班前,在电脑系统里看到了他去年的片子,仔细阅片,问题不大。他说自己是中度吸烟者,戒烟半年,现在六十六岁。我建议他每年复查一次胸部平扫CT,他问我让他每年复查一次CT,是不是因为已经有了隐患?对于长期吸烟的患者,即使一年前的CT没有问题,也建议每年复查胸部平扫CT,最主要的目的就是排查肺癌。对于不同版本的肺癌筛查指南中,基本都建议这部分朋友在超过四十岁后,每年做CT。可以在体检中心做低剂量CT,也可以到医院门诊来做一个胸部CT。长期大量吸烟的朋友罹患肺癌的概率要比不吸烟的人高,这部分人属于肺癌高危人群,应该每年进行体检排查。

-

1.等待观察和主动监测
(1)等待观察的指标:①晚期(M1)前列腺癌患者,仅限于个人强烈要求避免治疗伴随的不良反应,对于治疗伴随的危险和并发症的顾虑大于延长生存和改善生活质量的预期;②预期寿命<5年的患者,充分告知但拒绝接受积极治疗引起的不良反应;③临床T1b~T2b,分化良好(Gleason2~4)的前列腺癌,患者预期寿命>10年、经充分告知但拒绝接受积极治疗。
(2)主动监测的指征:①极低危患者,PSA<10 ng/ml时,Gleason评分≤6,阳性活检数≤3,每条穿刺标本的肿瘤≤50%的临床T1c~T2a前列腺癌;②临床T1a,分化良好或中等的前列腺癌,预期寿命>10年的较年轻患者,要密切随访PSA,TRUS和前列腺活检;③临床T1b~T2b,分化良好或中等的前列腺癌,预期寿命<10年的无症状患者。
2.外科治疗
外科治疗是前列腺癌重要的治疗方式,包括双侧睾丸切除术、根治性前列腺切除术(RP)和盆腔淋巴结清扫术。
(1)双侧睾丸切除术
双侧睾丸切除术是雄激素剥夺治疗(ADT)中外科去势的基本方法。尽管目前多以睾酮<50 μg/L(1.7 nmol/L)为前列腺癌去势标准,但双侧睾丸切除术后睾酮可以<15 μg/L。双侧睾丸切除术或被膜下睾丸切除术操作简单,几乎无并发症,可在局部麻醉下实施并在12小时内使睾酮达到去势水平;但此种手术无法逆转,且患者失去了间歇性内分泌治疗的机会。
(2)RP
RP需完整切除前列腺、双侧精囊,以及足够的外周组织以获得阴性切缘,目的是去除病灶同时保留尿控功能,尽可能地保留勃起功能。高龄不是RP的禁忌证,但患者预期生存时间应≥10年。随年龄的增长,尿失禁等并发症的发生风险相应增加,非前列腺癌相关的死亡也会增加。我国共识推荐:
①符合适应证的患者可选择其他治疗方式,包括主动监测和放疗。
②中、低危前列腺癌、预期寿命≥10年的患者可行RP。
③术前有勃起功能、前列腺癌突出包膜风险较低的患者(T1c期、Gleason评分<7分和PSA<10 μg/L)实施保留性神经的手术。
④中、高危前列腺癌患者,采用多参数MRI决定是否保留性神经。
⑤高危局限性前列腺癌和预期寿命>10年的患者,可行包括综合治疗在内的RP。
⑥经高度选择的局部进展性前列腺癌cT3a、cT3b~T4N0或TxN1期和预期寿命>10年的患者,可行包括综合治疗在内的RP。
⑦RP前不建议常规行新辅助内分泌治疗。对于局部进展、前列腺体积较大、手术难度较高的患者,新辅助内分泌治疗可以缩小前列腺体积,使肿瘤降期。
⑧pN0期患者,无需新辅助内分泌治疗。
⑨前列腺癌突破包膜(pT3期)、外科切缘阳性、精囊受侵、盆腔淋巴结转移(pN1期)的患者,建议行辅助放疗。
(3)盆腔淋巴结清扫术
淋巴结转移风险超过5%的患者应接受扩大淋巴结清扫术(eLND),清扫范围包括髂外动静脉、闭孔窝及髂内动脉周围的淋巴结组织。前列腺癌eLND和淋巴结转移患者,我国共识推荐:
①低危前列腺癌患者不建议实施eLND。
②如果术前评估淋巴结转移风险超过5%,建议对中危前列腺癌患者实施eLND。
③建议对高危前列腺癌患者实施eLND。
④不建议实施局限性盆腔淋巴结清扫术。
⑤如果淋巴结转移阳性,对pN1期患者进行内分泌治疗,并辅助放疗。对eLND术后<2个淋巴结存在显微转移、PSA<0.1 μg/L且无淋巴结外转移的患者建议观察随访。
-
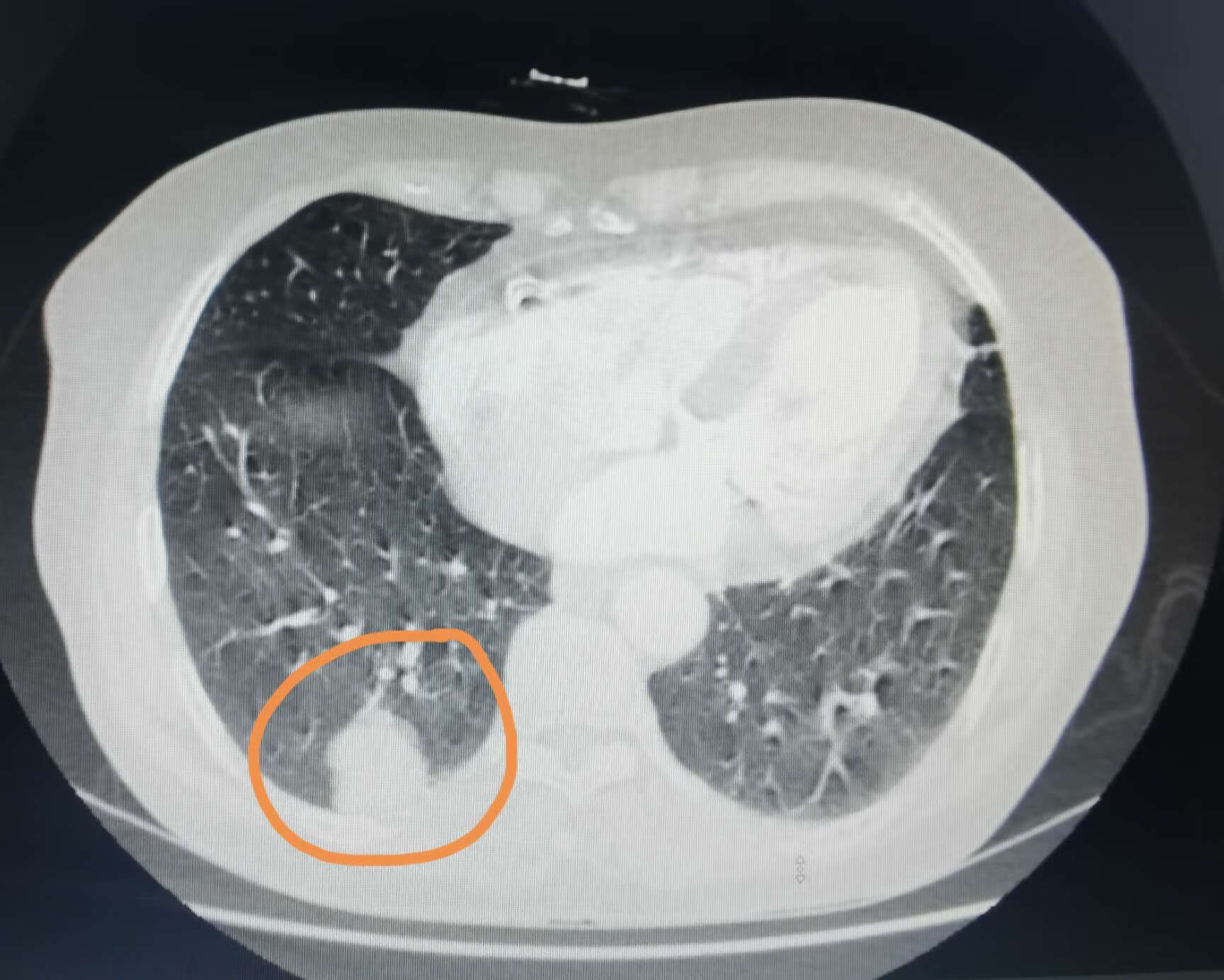
 有一位七十岁的女士在当地医院体检,过了几天,就收到了体检中心的电话,让她到大医院看看肺,不要耽误了病情。她去体检中心打出来片子找到我,让我看看到底是怎么回事?我看到在她的右下肺,有一个直径三厘米的实性肺结节,有胸膜凹陷和分叶,首先考虑是恶性的,建议系统检查,争取手术。她回家和孩子们商议了下,到我这里办理了住院,做完系统检查,没有发现其他部位有问题,随即在我这里做了手术,最终的病理显示是一个浸润性肺腺癌。现在很多人去体检,发现了肺部有结节,如果是小的磨玻璃结节,大多数都可以观察,但对于这位女士的三厘米实性肺结节,首先考虑恶性的,就不能和肺磨玻璃结节那样去观察了,而是要抓紧就医,要找经验丰富的肺外科医生看一下片子,这样才不会走弯路和耽误病情。
有一位七十岁的女士在当地医院体检,过了几天,就收到了体检中心的电话,让她到大医院看看肺,不要耽误了病情。她去体检中心打出来片子找到我,让我看看到底是怎么回事?我看到在她的右下肺,有一个直径三厘米的实性肺结节,有胸膜凹陷和分叶,首先考虑是恶性的,建议系统检查,争取手术。她回家和孩子们商议了下,到我这里办理了住院,做完系统检查,没有发现其他部位有问题,随即在我这里做了手术,最终的病理显示是一个浸润性肺腺癌。现在很多人去体检,发现了肺部有结节,如果是小的磨玻璃结节,大多数都可以观察,但对于这位女士的三厘米实性肺结节,首先考虑恶性的,就不能和肺磨玻璃结节那样去观察了,而是要抓紧就医,要找经验丰富的肺外科医生看一下片子,这样才不会走弯路和耽误病情。

已认证


