简称:
巴彦淖尔市临河区郝亚平中医诊所成立于2015年03月24日,公司创立于巴彦淖尔市临河区金川大道东侧庆丰西街口南200米;主营许可经营项目:中医内科、一般经营项目:无等。公司规模1-49人,性质为个体工商户,所属分类为内蒙古服务业行业。
-

其实痛经和脸上长痘,并没有直接关系。痛经是指月经前后,或月经期出现下腹痛,坠胀,伴有腰酸或其他不适,痛经分为原发性痛经和继发性痛经。
原发性痛经是指生殖器官,没有器质性疾病,这种痛经占痛经的 90%以上。继发性痛经是指生殖器官有器质性疾病,比如最常见的是子宫腺肌症。当然这需要做特殊的治疗,比如药物或者是手术。
对于原发性痛经,它是由于月经期,子宫过强过度的收缩,子宫上的血管痉挛,造成子宫缺血缺氧,而出现痛经的症状。痛经的治疗,包括一般治疗和药物治疗。
一般治疗就是放松心情,保证足够的休息和睡眠,下身和下腹保暖等等。药物治疗是可以口服药物,比如布洛芬,也就是芬必得这类的药物,这里要注意的是要在月经一来潮就开始服用,否则等疼起来再用效果就差了。还可以吃口服避孕药,这个药即可以调经也能治疗痛经。
关于脸上长痘痘的问题,要看是不是雄激素过高。对于雄激素过高,可以通过口服短效避孕药来降低雄激素,也可以到皮肤科,按照脂溢性皮炎进行治疗。
-

一年正中,又到了很多人年度体检的时候。感觉不查还好,一查,怎么妇科项目的结果这么吓人?宫颈糜烂、卵巢囊肿、盆腔积液……我这是怎么啦?检查报告写得这么严重,是要得癌症了吗?
其实,有些诊断结果,大可不必太过担心。虽然名字看起来吓人,但未必真的是“病”,可能只是不同的生理状况。就算真的是种病理性改变,也未必一定需要治疗。
下面,我们就来一起看看,经常引起误解与恐慌的几种妇科病——宫颈糜烂、宫颈肥大、宫颈腺囊肿、卵巢囊肿和盆腔积液。
还在看几十年前的《妇产科学》吗?
你out了
先抛开卵巢囊肿和盆腔积液不算,提到前面的三种“妇科病”,就绕不开另一种妇科疾病——宫颈炎。
在 20 世纪 80 年代前,国内外专家普遍认为,慢性宫颈炎多由急性宫颈炎转变而来,常因急性宫颈炎治疗不彻底,或是分娩、流产及手术损伤后引起,感染病原体隐藏于宫颈黏膜内形成慢性炎症。并按照临床表现将其分为宫颈糜烂、宫颈管息肉、宫颈肥大和宫颈腺囊肿几种类型 [1]。
随着医学的发展,医生们逐渐认识到,过去以宫颈组织中是否有红细胞与白细胞的浸润作为诊断标准,可能并不合适,这种浸润只是一种独特的生理现象,并无特殊的临床意义。——就像我们发烧会脸红发热,跑完步也会脸红、发热。所以不能因为脸红发热,就得出结论说是自己发烧了。
医生们开始提出“黏液脓性宫颈炎”,代替以前的急性宫颈炎、慢性宫颈炎的命名与分类。那么,在慢性宫颈炎分类下的宫颈糜烂、宫颈管息肉、宫颈肥大和宫颈腺囊肿,自然也就该重新审视 [2]。

一、宫颈肥大
宫颈肥大,顾名思义,表现为子宫颈增大。
可是,多大才算肥大呢?有些教材上的诊断标准是宫颈的前后径>3.0cm,但也有杂志认为应该是宫颈的前后径>3.5cm。而实际临床上,是不是肥大,有时候是“有一种冷是你妈觉得你冷”——是医生的主观看法。
宫颈肥大可能是由于炎性刺激导致的充血水肿与增生,也可能由于下面我们即将讲到的另一个“病名”,宫颈腺囊肿导致的——就像同一件衣服,体积较大的人穿了就会撑大,腺体深处的囊肿增大了体积,“撑”大了宫颈。
如果宫颈肥大不伴有其他病变,也没有什么临床症状或各种不适,一般不需要治疗。
二、宫颈糜烂
很多妇产科医生都科普过,宫颈糜烂不是病,但依然有很多不正规机构在做宫颈糜烂的诊断,并进行各种各样的“治疗”。
其实“宫颈糜烂”全称应该是宫颈糜烂样改变,是种过时的叫法。说白了就是宫颈口周围看起来颜色很红,像是溃疡、糜烂的创口一样。其实这红未必是因为炎症导致的。

随着医学研究的发展,人们发现,随着女性激素水平的变化,导致相对靠内侧的宫颈柱状上皮、相对靠外侧的鳞状上皮,在宫颈上占的区域大小有所变化。
由于柱状上皮很薄,当柱状上皮从相对靠内侧的地方,占的区域增大到外侧的时候,外侧的毛细血管就会隐隐透出(当鳞状上皮在外侧的时候,鳞状上皮没那么薄,就不会透),导致宫颈口附近看起来红红的,仿佛溃疡或者糜烂了一样。
其实可以这么理解,嘴唇皮肤薄,所以毛细血管能透出来,人的嘴唇看起来就是红的。柱状上皮外翻,导致宫颈口看起来红红的,其实就跟嘴唇为什么红是一个道理,绝对不是病。
所以,所谓的“宫颈糜烂”,要先看看是不是宫颈柱状上皮异位。如果是单纯的宫颈柱状上皮异位,就是种生理现象,根本不用治。
但是,如果“宫颈糜烂”的同时伴有其他的炎症表现,比如白带粘稠脓性增多,或者检查时发现宫颈口轻轻一拭就有出血,那还是需要进一步诊断治疗,看看是不是宫颈炎甚至宫颈癌等等。
三、宫颈腺囊肿
囊肿是囊性肿瘤的简称,千万不要因为有肿瘤两个字就担心害怕,囊肿是种良性疾病。
宫颈腺囊肿,绝大多数情况下是子宫颈的生理性变化。
前面提到,“宫颈糜烂”有可能是因为柱状上皮占到了靠外侧宫颈口的区域。
宫颈腺囊肿则反过来,由于鳞状上皮占到了靠内侧的宫颈腺管的区域,而鳞状上皮又比原本的柱状上皮偏厚,导致宫颈腺管口狭窄甚至干脆堵塞,腺体分泌物引流受阻,形成囊肿。因此,宫颈腺囊肿大多是种生理变化,通常不需要处理。
但是,如果宫颈腺囊肿过大导致出现压迫症状,或者伴有炎性症状如阴道有流液或排脓,还是需要尽快就医。

四、卵巢囊肿
前面提到,良性的“囊肿”跟“肿瘤”可完全不是一回事,看到囊肿,先不用慌。
卵巢囊肿可以分为非功能性囊肿和功能性囊肿。其中,大部分女性的卵巢囊肿属于功能性囊肿,是由月经周期造成的,而且会在两三个月经周期内就自行消失。许多姑娘虽然有卵巢囊肿,但自己什么不舒服的感觉都没有,往往并不会导致其他损害,也不需要治疗。
同样的,如果体检报告写着自己有卵巢囊肿,先别慌,可能再过段时间检查,囊肿又没了。当然,如果囊肿过大,导致感觉到腹部坠胀、出现月经异常与其他各种不适,或者囊肿生长过快,还是需要尽快明确检查并进行治疗。当囊肿出现破裂、蒂扭转,就要尽快送医急救。
五、盆腔积液
首先需要明确的是,“盆腔积液”并不是一种病,而是当我们做超声检查的时候,“超”出盆腔里有液体。
引起盆腔积液现象的原因分为生理性和病理性,而且,大部分盆腔积液为生理性盆腔积液,一般跟女性的生理周期(月经期、排卵期)有关,不需要治疗就能自行消失。
所以,下次体检发现自己有盆腔积液先别慌,很可能过几天再检查,这积液又不见了。
当然,如果是少部分病理性的盆腔积液,还是要进一步检查,明确导致积液的病因,尽快进行治疗。
总之,妇科疾病要去正规医疗医院,咨询专业医生,明确诊断以及后续的治疗。不要轻信不正规医疗机构,不仅坑钱,而且损害身体。
参考文献:
[1] Novak E,Novak ER,Woodruff JD. Novak's gynecologic and obstetric pathology,with clinical and endocrine relations[M] . Philadelphia: W.B.Saunders Co,1967: 93-96.
[2] Brunham RC,Paavonen J,Stevens CE,et al. Mucopurulent cervicitis the ignored counterpart in women of urethritis in men[J].N Engl J Med,1984,311( 1) : 1-6.
[3]杨欣,谈诚. 宫颈炎及相关疾病的诊治[J]. 中国实用妇科与产科杂志,2014,30(09):686-689.
[4]林川,熊希,杨君. 慢性宫颈炎定义与治疗方法的历史沿革[J]. 医学综述,2012 ,18:1330-1332
-

我的健康养生法宝,每晚都睡饱!
-

妊娠糖尿病(GDM)主要是指妊娠期间发生或首次发现的葡萄糖不耐受,GDM女性因胰岛素抵抗出现高血糖。葡萄糖通过胎盘进入胎儿,增加胎儿胰岛素分泌,进而刺激胎儿生长,导致巨大儿和大于胎龄儿(LGA)。短期来看,GDM会增加不良妊娠结局风险;长期来看,会增加儿童肥胖风险,增加母亲和后代的2型糖尿病风险。
改变生活方式是治疗妊娠糖尿病的关键因素。GDM的一线治疗是医学营养策略,同时需要进行体重控制和体育锻炼。有人提出,仅靠改变生活方式就足以控制70%~85%的GDM女性血糖。但是GDM女性的饮食结构是一个复杂的问题,至今仍未完全解决。
推荐意见总结
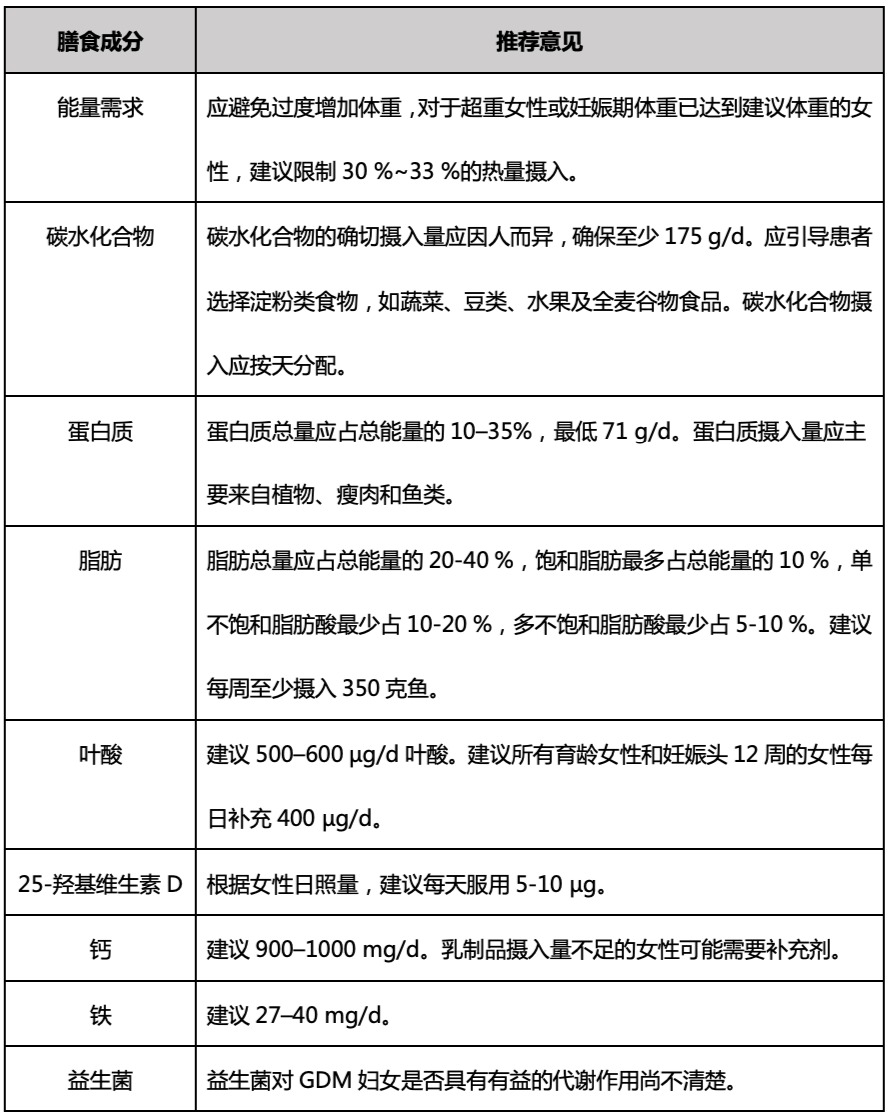
(表格内容来源:Nutrients. 2020.6;12(10):3050)
碳水化合物
碳水化合物应主要由淀粉类食物和天然高膳食纤维组成,如蔬菜、豆类、水果和谷物。碳水化合物作为人体重要的营养素,数量和类型都会影响血糖水平。大量摄入会导致高血糖,但葡萄糖是胎盘和胎儿的主要能量底物,对胎儿的正常生长和新陈代谢至关重要。
美国医学研究所(IOM)建议46%~65%的能量来自碳水化合物, 每天至少摄入175 g碳水化合物,以确保胎儿正常生长和大脑正常发育。碳水化合物的确切摄入量应因人而异,重点应放在碳水化合物的种类上。碳水化合物是餐后高血糖影响最大的营养素。因此,碳水化合物的摄入应按天分配,避免单天过量摄入导致餐后高血糖。IOM并没有规定个人每日应摄入的糖分,但 建议孕期摄入糖分不得超过总能量的25 %。
蛋白质
妊娠期,由于蛋白质在母体(血液、子宫和乳房)、胎儿及胎盘组织合成中的作用,会对蛋白质的需求增加。推荐GDM患者饮食方案中的蛋白质摄入量应与一般妊娠人群相似。IOM建议妊娠期摄入蛋白质占总能量的10-35 %,平均需求量约0.88 g/kg/d,建议 每日最低摄入71 g蛋白质。通常,大多数孕妇都可达到蛋白质需求,因为达到建议范围内的体重增加所摄入的饮食,也能满足蛋白质增加的需求。
目前的证据表明,增加植物、瘦肉和鱼类的蛋白质摄入量,减少红肉和加工肉类来源的蛋白质摄入量,对于GDM管理有益,害会提高胰岛素敏感性。植物蛋白对GDM的有益作用可能不直接归因于蛋白质来源,而是归因于增加GDM风险相关的其他营养物质的减少,例如碳水化合物和饱和脂肪。
脂肪
IOM建议脂肪摄入量占总能量的20-35 %,而NNR的建议与未怀孕时相同,占总能量的25-40%。因为大量脂肪与婴儿肥胖、母亲炎症和氧化应激增加及肌肉葡萄糖摄取受损均有关,且高脂肪饮食可能会导致胎盘功能障碍,故应避免摄入大量脂肪。
应限制饱和脂肪的摄入,并 应特别注意确保充分摄入n-3脂肪酸。尽管有一些研究显示补充鱼油的积极作用,但各研究的结果不完全一致。根据当前证据,不建议或也不拒绝常规补充鱼油,建议GDM女性每周可摄入350 g鱼类。
维生素、矿物质及其他元素
妊娠期对维生素和矿物质的需求增加。没有足够的证据表明,GDM女性对维生素和矿物质的需求与血糖正常孕妇不同,也没有证据表明GDM女性需要摄入特定的维生素和矿物质。
营养充足的女性可能不需要补充多种微量营养素来满足日常需要,应根据女性的个体需求进行调整。对于没有摄入足够饮食的孕妇,IOM 建议补充多种微量营养素。建议补充最低剂量以上的叶酸、维生素D和铁。任何补钙的需求必须基于孕妇乳制品的摄入量。
益生菌
肠道菌群修饰能否改善GDM女性血糖控制和降低胰岛素抵抗,尚无确切结论。目前的研究使用了不同益生菌或多菌株益生菌,结果各有不同。因为人类肠道内是一个复杂的微生物生态系统,因此很难进行比较研究,得出最终结论。
锻炼
未怀孕者可通过锻炼,刺激骨骼肌细胞表面的葡萄糖转运蛋白,从而改善葡萄糖摄取,降低胰岛素抵抗;许多研究关注了锻炼对妊娠各种结局的影响,但只有很少研究关注锻炼对GDM女性怀孕期间血糖水平和血糖控制的影响。锻炼对GDM患者的血糖水平有短期影响,但持续地长期影响尚未有确切结论。无论是对母体血糖水平还是对妊娠结局的影响,很可能都取决于日常锻炼。如何提高妊娠糖尿病患者的日常活动水平,以及妊娠期运动的策略仍需进一步探讨。
总结
饮食策略是治疗GDM的基石,所有GDM女性都应该遵循临床营养师的饮食建议。了解饮食对血糖的影响,对预防并发症、剖宫产、LGA及可能的2型糖尿病并发症等非常重要。孕妇应接受指导,构建一个多样化的饮食方案帮助避免高血糖。对此,应特别注意碳水化合物的摄入,注意碳水化合物的类型、数量和分布。同时,鼓励每天至少30 min或每周150 min的中等强度锻炼,有助于改善血糖控制。
参考文献:
Nutrients. 2020.6;12(10):3050.
京东健康互联网医院医学中心
作者:肖靖,2009-2012年就读于301医院内分泌学硕士,2012年毕业后工作于北京博爱医院内分泌科。
-

预防卒中需要牢记以下10个预防要点:控制高血压,预防糖尿病,戒烟、少喝酒,保持情绪平稳,防止大便秘结,饮水要充足,饮食要清淡,坚持体育锻炼,注意气候变化,定期进行健康体检。综合而言,通过综合性的预防措施,可以显著降低再次发生卒中的风险,提升患者的生活质量和健康状况。
-

10、床是用来休息和放松的地方,不要在床上看书、看电视或者玩手机。
11、孕中晚期,子宫日益增大,睡觉首选左侧卧,右侧卧也行,可以用枕头等东西辅助孕妈妈有一个舒服的睡姿。
12、如果上床 20 分钟后仍然睡不着,可起来做些单调无味的事情,等有睡意时再上床睡觉。
13、睡不着时不要经常看时钟,也不要懊恼或有挫折感,应放松并确信自己最后一定能睡着。
经过自己种种努力都无法改善的情况下,必要时我们也要寻求睡眠科医生的帮助,及时接受专业治疗。医生可以帮助睡眠障碍的孕妈妈正确认识与了解有关睡眠的基本知识,减少不必要的焦虑反应、改善入睡困难。另外医生还有睡眠限制法、刺激控制法和放松训练等行为治疗。
-
肥胖和与代谢综合征相关疾病,包括糖尿病和多囊卵巢综合征,是子宫内膜癌的危险因素。另外,雌激素过量,包括分泌雌激素肿瘤和激素替代激素(如不含黄体酮的雌激素治疗),增加女性子宫内膜癌的风险。他莫昔芬治疗也会时子宫内膜癌风险增加。预防子宫内膜癌的因素包括胎次(胎次与子宫内膜癌风险成反比)和口服避孕药。口服避孕药可将子宫内膜癌的风险降低30-40%,长时间使用可增加保护作用,这种保护作用在停止使用后可以持续数十年。
子宫内膜癌的手术治疗和分期
手术是早期子宫内膜癌治疗的主要手段,分期是基于手术后病理进行的评估。对于大多数患有子宫内膜癌的女性来说,可用的手术方法包括腹腔镜或机器人切除子宫、子宫颈、输卵管和卵巢,以及前哨淋巴结评估。两项随机手术试验表明,微创手术与传统开腹手术相比,术后并发症发生率显著降低,改善短期生活质量。然而,两项长期随访研究显示,不同手术方式的患者总生存率无显著差异。
多年来,子宫内膜癌的初始手术评估就包括对盆腔和主动脉旁淋巴结行标准淋巴结切除术,超过30%的患者会出现淋巴水肿,短期风险包括手术时间延长和失血量增加。过去十年中,前哨淋巴结策略已得到不断发展和完善。将吲哚青蓝染料注入宫颈,识别并切除双侧前哨淋巴结(如果没有识别出前哨淋巴结,则进行单侧特异性淋巴结切除术),并对前哨淋巴结进行病理学超分期。
为确定前哨淋巴结策略是否可能遗漏阳性盆腔淋巴结,进行了一项多中心前瞻性队列研究,在前哨淋巴结定位后进行了完整的淋巴结切除。在385名女性中,86%的患者成功定位了至少一个前哨淋巴结,假阴性率为2.8%。一项类似的研究中对高风险患者进行了研究,结果显示89%的患者成功定位了至少一个前哨淋巴结,假阴性率为4.3%。
初次手术后,使用FIGO2009分期系统对子宫内膜癌进行分期;AJCC的TNM分期系统也可以与FIGO分期结合使用。
早期子宫内膜癌的辅助治疗
近75%的子宫内膜癌患者为FIGO I期疾病,5年总生存率超过90%。多项前瞻性研究尝试如何识别复发风险高的早期子宫内膜癌患者,并对其进行有效的辅助治疗。然而,到目前为止, 还没有发现能提高总体生存率的辅助治疗策略。
I期子宫内膜癌,肿瘤1级或2级,子宫肌层浸润小于50%的女性患者,生存率为97%,不需要辅助治疗。其余I期患者可根据年龄、肿瘤分级、组织学特征、肌层浸润程度以及淋巴血管浸润的存在与否,分为低-中风险、高-中风险和高风险亚组,但对亚组的具体标准还没有达成共识。多项研究表明,辅助治疗对高-中风险亚组患者的生存没有益处;一个重要的进展是降级治疗,从全骨盆放射治疗转向阴道近距离放疗或监测。
处于疾病早期但风险较高的患者,即那些肿瘤3级且子宫肌层浸润程度达到50%以上的患者,无论淋巴血管受累程度如何,复发风险都会增加,传统上需接受盆腔放疗。两项大型前瞻性研究, GOG–249试验和PORTEC-3试验,纳入了早期高危患者,但没有一项研究发现何种治疗策略可比盆腔放疗更有生存优势。目前研究 将辅助治疗进一步局限于阴道穹隆近距离放疗,特别是手术分期为早期高危的患者。
早期子宫内膜癌的一个重要亚组是具有 浆液性组织学特征的患者。这些肿瘤患者有很高的远处转移风险,即使疾病仅限于子宫内膜。I期浆液性疾病患者有较高的盆腔外复发风险,通常推荐包括系统化疗(卡铂和紫杉醇)和阴道近距离放疗在内的辅助治疗,但还没有前瞻性随机试验显示出生存获益。这种方案也可用于罕见的侵袭性类型的早期肿瘤,如癌肉瘤。
晚期和复发性子宫内膜癌的治疗
子宫内膜癌分子学特征在指导晚期和复发性子宫内膜癌的治疗中至关重要。除了组织学分析外,雌激素受体(ER)和孕激素受体(PR)状态的评估,MSI(微卫星不稳定),以及HER2状态的评估,对浆液性癌也很重要。
对于HER2过度表达的子宫浆液性癌患者,将 曲妥珠单抗加入卡铂和紫杉醇方案中可延长无进展生存期。这种三联用药方案对接受初始治疗的子宫浆液性癌患者的疗效,要大于复发性疾病患者。目前,对于其他复发性子宫内膜癌, 卡铂+紫杉醇被认为是标准治疗方案,中位无进展生存期为13个月,总生存期为37个月。在化疗中加入贝伐珠单抗和其他生物制剂的研究没有显示出任何获益。对于晚期和复发性子宫癌肉瘤的患者,一线治疗策略是卡铂+紫杉醇。
对于晚期或复发性、肿瘤1级或2级、ER和PR阳性的子宫内膜癌患者,自1961年以来, 激素(特别是孕酮)一直是一种治疗选择。不幸的是,没有随机试验比较一线治疗中化疗和激素治疗的疗效。临床上,化疗可作为晚期和复发性疾病的一线治疗,激素治疗适用于身体状态有限的女性的二线或三线治疗。 孕激素可单独使用,但联合疗法的临床试验结果表明,联合治疗的疗效更好。醋酸甲地孕酮和他莫西芬的序贯治疗,患者缓解率为27%,53%的缓解可持续20个月以上。
近期,抗雌激素治疗和生物制剂的新型联合疗法被证明是有效的,可作为子宫内膜癌的二线或三线治疗。依维莫司+来曲唑的客观缓解率为32%。在一项单组随访研究中,将二甲双胍加入到依维莫司+来曲唑方案中,客观缓解率为28%,PR阳性患者缓解率为45%。根据一项随机试验的初步数据,将依维莫司+来曲唑与他莫西芬和醋酸甲孕酮序贯治疗方案进行了比较,结果显示两组的疗效相似,前者可显著降低血栓发生的风险。可以考虑单独使用芳香化酶抑制剂、氟维司群或他莫昔芬,但 单药治疗的缓解率通常比联合治疗低。
对于二线或三线治疗失败但身体状况较好的患者,标准治疗方案的选择包括 贝伐珠单抗、紫杉醇和阿霉素。可使用下一代测序技术检测患者的基因突变情况,看患者是否符合临床试验的条件,例如,PI3K通路突变。
参考文献:
N Engl J Med. 2020;383(21):2053-2064.
京东健康互联网医院医学中心
作者:刘山水,医学博士、副教授。研究疾病领域为老年疾病及常见慢病,已在国内外医学期刊发表署名论文80余篇。
-

舒适软硬适中的床垫,缓解一天的疲惫
-

老公拔牙后要输液,老婆借机学扎针,拿他练手! #搞笑夫妻 #夫妻日常 #扎针
-

真材实料,全程环保工序,只为健康好睡眠!
展开更多








