简称:
-
*从新回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*志强回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*育涛回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*斯铭回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*大超回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*丽回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*军刚回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*玉春回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*金武回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
-
*文英回复质量:暂无服务态度:暂无回复速度:暂无functions/format.html此用户未填写评价内容图文问诊
展开更多
-

孩子到底需不需要补钙?
-




参考文献:
[1] 中华医学会神经病学分会,中华医学会神经病学分会睡眠障碍学组.中国成人失眠诊断与治疗指南(2017版) [J].中华神经科杂志, 2018,51(5) : 324-335.
[2] 苏亮,陆峥.2017年中国失眠症诊断和治疗指南解读[J].世界临床药物,2018,39(4):219.
[3] 刘帅,张斌.《中国失眠障碍诊断和治疗指南》解读[J].中国现代神经疾病杂志,2017,17(9):637.
-

每到冬天,北方供暖区的朋友就会收到其他地区的“羡慕嫉妒恨”。暖气不仅给北方的冬季带来了春日般的温暖,还提供了南方人想不到的乐趣——在暖气片上“teng”(熥,指把食物蒸热)东西。
比如烤点橘子皮
还能顺便净化空气
再热袋牛奶
比微波炉还方便
家里的肥猫
也顺便加热一下

为了让暖气“物尽其用”,还有人挖空心思装饰,或者在上面烘衣服、袜子,甚至把暖气当成储物架,又暖和又方便。

不过,南方的小伙伴先别艳羡,大部分人都忽视了这惬意中可能隐藏的危险。
《生命时报》采访专家,教你拥有一个健康的暖冬。
受访专家
中国室内装饰协会环境检测中心主任 宋广生
中国中医科学院研究生院教授 杨力
8种物品是暖气“天敌”
用暖气加热食品等固然方便,但暖气持续高温、容易藏污纳垢。有些物品离暖气太近,可能会“teng”出健康和安全隐患。
暖气罩
为了房间内美观,有些人用暖气罩把暖气藏起来。暖气被罩住后,热量出不来,就难以达到设计的室内温度。
暖气罩也给暖气维护和维修带来了麻烦和安全隐患。并且,暖气罩不易清洗,容易成为病菌、蟑螂等藏身之处。
装饰品
有些人喜欢在暖气管上缠绕塑料花藤,这样不仅影响散热,还会使塑料材质在高温下释放有害物质,也容易沾染灰尘。

漆
装修房间时,有人会把暖气管刷成与墙壁一样的颜色。用来刷暖气的漆需要满足耐热、不掉色的条件。其次,一些刷暖气管道的调和漆、银粉漆含不利人体的化学成分,也不宜用。
如果想要给暖气片“上色”,应该使用专刷暖气管道的水性漆,而不是油性漆。水性漆的耐热度、光洁度都很好,比较环保。
湿衣物
把湿的衣物、毛巾放在暖气片上,的确会有烘干衣物和给室内加湿的双重效果。不过,不干净的衣物在烘干时,上面的脏物会随水汽飘散到室内空气中。不干净的暖气也容易滋生细菌,污染衣物。
苏格兰一项研究显示,在暖气片上烘干湿衣服,会使房间的湿度增加30%,为霉菌孢子的生长创造出理想的环境,可能会对免疫功能虚弱的人构成潜在的生命威胁。
如果是电暖气,更不能直接把衣物放在上面。衣物堆积影响散热,可能导致局部过热,烧坏衣物,甚至引发火灾。
食品
在暖气上加热牛奶、豆浆等的确方便,但加热时间过长不仅影响风味,还容易出现变质或营养流失等现象,所以不要热太久,以10分钟左右为宜。
塑料袋
有些人喜欢把用剩的塑料袋插在暖气片之间,这会溶解塑料袋里的一些化学成分,使有害成分挥发到空气中。
家具、电器
暖气紧挨书桌、沙发等,都会影响散热,最好有10厘米以上的距离。电脑、电视等离暖气太近,电器里的电子元器件也容易加速老化。
洗漱用品
卫生间暖气片不能用作洗漱架,否则,在暖气的烘烤下,洗漱用品里的化学成分可能发生变化,影响洗浴质量甚至健康。
在潮湿的环境下,暖气片的凹凸之中藏污纳垢,放置在上面的毛巾、睡衣会将病菌间接地传给人体,造成健康隐患。
暖气也有“最佳搭档”
有暖气的房间虽然温暖,空气却容易干燥。这5个暖气的“最佳搭档”会缓解室内的干燥,让你过一个舒适的暖冬。
湿温度计
温度过高是导致空气干燥的主因。冬天室内温度以18℃~22℃为宜,湿度应控制在40%~60%,既能避免室内外温差过大,也能避免室内空气太干燥。在墙上挂一支温湿度计,方便及时调整。
加湿器
冬天使用加湿器能快速增加空气湿度。需要提醒的是,自来水中一般含有氯,最好不要直接注入加湿器中,可使用凉白开、纯净水或蒸馏水。
为避免加湿器内壁滋生的真菌或细菌随蒸汽喷出,进入呼吸道,最好每天换水,每两周彻底清洗一次;加湿器的水中最好不要随意添加消毒杀菌剂、醋、精油等,以免其进入人体后,刺激肺部和支气管的上皮细胞。
加湿器会在一定程度上降低局部空气温度,使用时不要离孩子、老人太近,以免着凉。开启加湿器的时间也不宜过长,过几小时就可以关掉。
一盆水
一些特殊人群,如关节炎、糖尿病患者不宜使用加湿器,可以用一盆水来代替。每晚睡前,可将一盆清水放置在卧室的暖气片下面,让空气变得温润,避免晨起后口鼻干燥,还能减少静电产生。
如果家里空气过于干燥,也可以将一小盆清水放置在暖气片上。盆中的水最好每天更换。
绿植
绿色植物是室内天然加湿器,能调节温度和湿度。建议选择一些体积小巧、晚上也能释放氧气的植物,如吊兰、芦荟、虎尾兰等。
卧室里不宜摆放太多绿植,一两盆就好,可以经常给植物叶片上喷水,或养一些水培植物。
鱼缸
可以在客厅摆放一只开口较大的鱼缸,不仅怡情养性,还能调节湿度。鱼缸潮湿,容易滋生霉菌,最好别放在卧室。
3件小事给暖气房加分
要远离暖气带来的不适,让热乎乎的暖气房更舒适,除了保证室内湿度,还需要注意以下三点。
室温不超过22℃
冬天室温不宜过高,18~22℃最适宜。一方面可以避免室内外温差过大,另一方面也避免室内太干。
多吃水果蔬菜
除了每天要保证2000毫升的饮水量,还要多吃新鲜的水果蔬菜。
皮肤较干的人,可以多吃富含维生素A的食物,如韭菜、胡萝卜、牛奶、小白菜、茴香、菠菜、动物肝脏等。
此外,冬天不宜洗澡太勤,一般每周一两次即可,而且水温不要太高,尽量不用肥皂,洗澡后应涂抹甘油、凡士林等油脂较多的护肤品。
每天通风半小时
冬季户外活动减少,更要适当开窗通风。最佳时间段为8时~11时、13时~16时,开窗通风半小时左右即可。
-
最近,很多人开始陆续接种新冠疫苗了。而与疫苗相关的问题也随之而来,我被问到最多的问题就是,吃药了能不能接种新冠疫苗?今天我们来聊聊新冠疫苗接种方面的话题。
一、吃药可以接种新冠疫苗吗?
疫苗说明书上提供的资料为正在接受免疫抑制剂治疗的患者不宜接种。免疫抑制剂主要用于治疗器官移植抗排斥反应和自身免疫病如类风湿性关节炎、红斑狼疮、肾炎、炎性肠病和肿瘤疾病。如激素类药物,包括口服或静脉用激素类如甲泼尼龙、地塞米松、强的松、倍他米松、可的松等;其他免疫抑制剂还有环孢素、他克莫司、雷帕霉素、霉酚酸脂、硫唑嘌呤、环磷酰胺、雷公藤等。这些药物除了激素相对较常用外,其他药物在咱们老百姓的常见病中使用较少。因此,大部分药物并不影响疫苗接种,大家可以放心。另外,新冠疫苗不建议与其他疫苗同时接种。
二、哪些人不宜接种新冠疫苗不宜接种的人群:
严重过敏性体质者;
孕妇、哺乳期妇女;
处于发热期的人员;
既往发生过疫苗接种严重过敏反应的人员;
患有血小板减少症或出血性疾病者;
惊厥、癫痫、脑病、其他进行性神经系统疾病和精神疾病史或家族史的患者;
已被诊断为患有先天性或获得性免疫缺陷、HIV感染、淋巴瘤、白血病或其他自身免疫疾病的患者等。
严重的肝肾疾病、药物不可控制的高血压、糖尿病并发症;
各种急性疾病或慢性疾病急性发作期;
严重呼吸系统疾病、严重心血管疾病、恶性肿瘤等。
三、接种疫苗有哪些不良反应目前国产疫苗比较安全,不良反应反应较少。其中比较常见的副反应为
(1)一般接种后24小时内,注射部位可能出现疼痛、触痛、红肿和痛痒,多数情况下于2- 3天内自行消失。
(2)接种疫苗后可能出现一过性发热反应。短期内自行消失,不需处理。
这些副反应在其中疫苗接种过程中也比较常见。
四、接种疫苗后多久会产生抗体?
一般在第二剂疫苗后2周会产生抗体,形成较好的免疫效果。
五、接种疫苗后是不是就可以放飞自我,再不用戴口罩了?到目前为止,任何疫苗的保护效果都不能达到100%,国产疫苗的有效率达79%,少数人接种后仍可能不产生保护力。在人群免疫屏障未建立前,仍需做好戴口罩、勤洗手等防护措施。
-
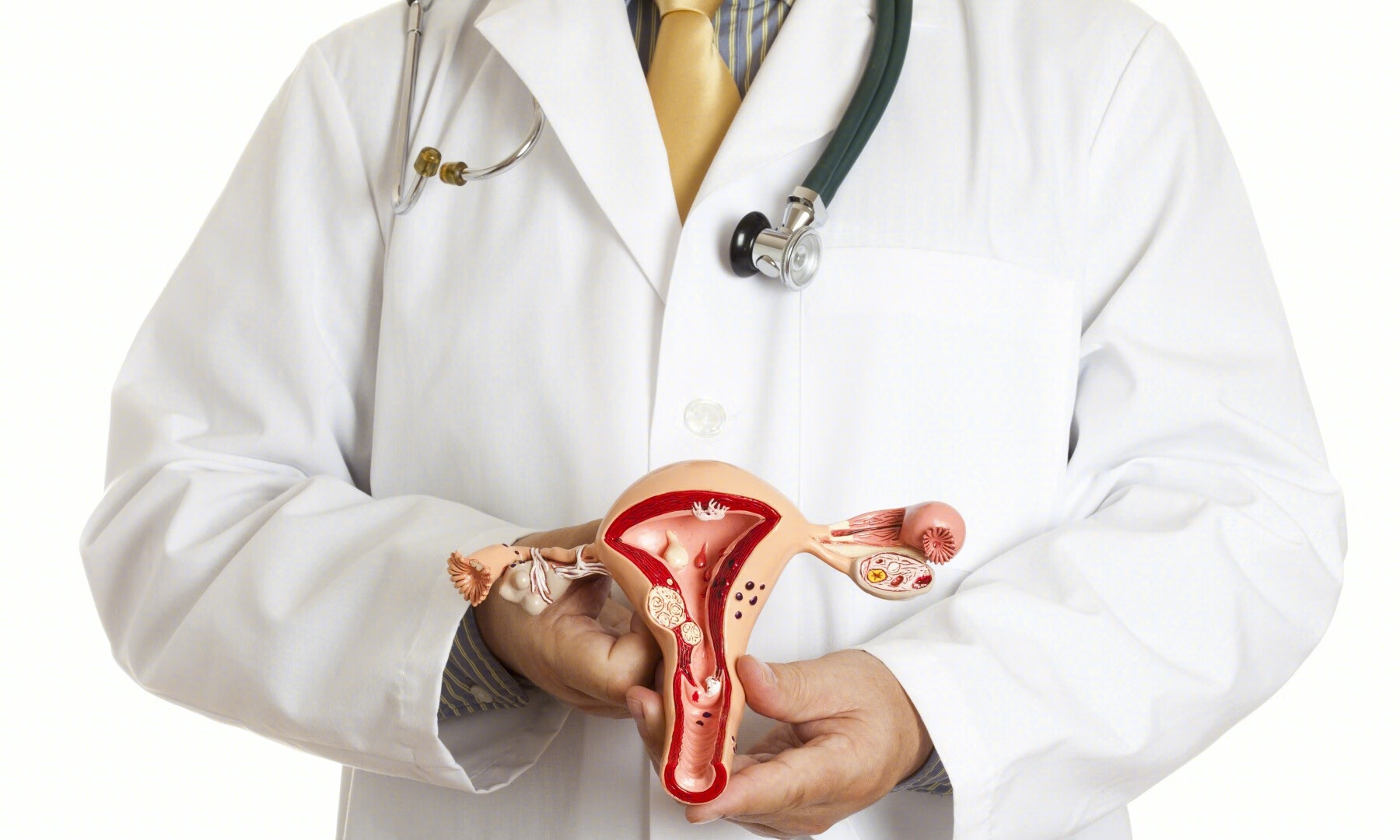
肥胖和与代谢综合征相关疾病,包括糖尿病和多囊卵巢综合征,是子宫内膜癌的危险因素。另外,雌激素过量,包括分泌雌激素肿瘤和激素替代激素(如不含黄体酮的雌激素治疗),增加女性子宫内膜癌的风险。他莫昔芬治疗也会时子宫内膜癌风险增加。预防子宫内膜癌的因素包括胎次(胎次与子宫内膜癌风险成反比)和口服避孕药。口服避孕药可将子宫内膜癌的风险降低30-40%,长时间使用可增加保护作用,这种保护作用在停止使用后可以持续数十年。
子宫内膜癌的手术治疗和分期
手术是早期子宫内膜癌治疗的主要手段,分期是基于手术后病理进行的评估。对于大多数患有子宫内膜癌的女性来说,可用的手术方法包括腹腔镜或机器人切除子宫、子宫颈、输卵管和卵巢,以及前哨淋巴结评估。两项随机手术试验表明,微创手术与传统开腹手术相比,术后并发症发生率显著降低,改善短期生活质量。然而,两项长期随访研究显示,不同手术方式的患者总生存率无显著差异。
多年来,子宫内膜癌的初始手术评估就包括对盆腔和主动脉旁淋巴结行标准淋巴结切除术,超过30%的患者会出现淋巴水肿,短期风险包括手术时间延长和失血量增加。过去十年中,前哨淋巴结策略已得到不断发展和完善。将吲哚青蓝染料注入宫颈,识别并切除双侧前哨淋巴结(如果没有识别出前哨淋巴结,则进行单侧特异性淋巴结切除术),并对前哨淋巴结进行病理学超分期。
为确定前哨淋巴结策略是否可能遗漏阳性盆腔淋巴结,进行了一项多中心前瞻性队列研究,在前哨淋巴结定位后进行了完整的淋巴结切除。在385名女性中,86%的患者成功定位了至少一个前哨淋巴结,假阴性率为2.8%。一项类似的研究中对高风险患者进行了研究,结果显示89%的患者成功定位了至少一个前哨淋巴结,假阴性率为4.3%。
初次手术后,使用FIGO2009分期系统对子宫内膜癌进行分期;AJCC的TNM分期系统也可以与FIGO分期结合使用。
早期子宫内膜癌的辅助治疗
近75%的子宫内膜癌患者为FIGO I期疾病,5年总生存率超过90%。多项前瞻性研究尝试如何识别复发风险高的早期子宫内膜癌患者,并对其进行有效的辅助治疗。然而,到目前为止, 还没有发现能提高总体生存率的辅助治疗策略。
I期子宫内膜癌,肿瘤1级或2级,子宫肌层浸润小于50%的女性患者,生存率为97%,不需要辅助治疗。其余I期患者可根据年龄、肿瘤分级、组织学特征、肌层浸润程度以及淋巴血管浸润的存在与否,分为低-中风险、高-中风险和高风险亚组,但对亚组的具体标准还没有达成共识。多项研究表明,辅助治疗对高-中风险亚组患者的生存没有益处;一个重要的进展是降级治疗,从全骨盆放射治疗转向阴道近距离放疗或监测。
处于疾病早期但风险较高的患者,即那些肿瘤3级且子宫肌层浸润程度达到50%以上的患者,无论淋巴血管受累程度如何,复发风险都会增加,传统上需接受盆腔放疗。两项大型前瞻性研究, GOG–249试验和PORTEC-3试验,纳入了早期高危患者,但没有一项研究发现何种治疗策略可比盆腔放疗更有生存优势。目前研究 将辅助治疗进一步局限于阴道穹隆近距离放疗,特别是手术分期为早期高危的患者。
早期子宫内膜癌的一个重要亚组是具有 浆液性组织学特征的患者。这些肿瘤患者有很高的远处转移风险,即使疾病仅限于子宫内膜。I期浆液性疾病患者有较高的盆腔外复发风险,通常推荐包括系统化疗(卡铂和紫杉醇)和阴道近距离放疗在内的辅助治疗,但还没有前瞻性随机试验显示出生存获益。这种方案也可用于罕见的侵袭性类型的早期肿瘤,如癌肉瘤。
晚期和复发性子宫内膜癌的治疗
子宫内膜癌分子学特征在指导晚期和复发性子宫内膜癌的治疗中至关重要。除了组织学分析外,雌激素受体(ER)和孕激素受体(PR)状态的评估,MSI(微卫星不稳定),以及HER2状态的评估,对浆液性癌也很重要。
对于HER2过度表达的子宫浆液性癌患者,将 曲妥珠单抗加入卡铂和紫杉醇方案中可延长无进展生存期。这种三联用药方案对接受初始治疗的子宫浆液性癌患者的疗效,要大于复发性疾病患者。目前,对于其他复发性子宫内膜癌, 卡铂+紫杉醇被认为是标准治疗方案,中位无进展生存期为13个月,总生存期为37个月。在化疗中加入贝伐珠单抗和其他生物制剂的研究没有显示出任何获益。对于晚期和复发性子宫癌肉瘤的患者,一线治疗策略是卡铂+紫杉醇。
对于晚期或复发性、肿瘤1级或2级、ER和PR阳性的子宫内膜癌患者,自1961年以来, 激素(特别是孕酮)一直是一种治疗选择。不幸的是,没有随机试验比较一线治疗中化疗和激素治疗的疗效。临床上,化疗可作为晚期和复发性疾病的一线治疗,激素治疗适用于身体状态有限的女性的二线或三线治疗。 孕激素可单独使用,但联合疗法的临床试验结果表明,联合治疗的疗效更好。醋酸甲地孕酮和他莫西芬的序贯治疗,患者缓解率为27%,53%的缓解可持续20个月以上。
近期,抗雌激素治疗和生物制剂的新型联合疗法被证明是有效的,可作为子宫内膜癌的二线或三线治疗。依维莫司+来曲唑的客观缓解率为32%。在一项单组随访研究中,将二甲双胍加入到依维莫司+来曲唑方案中,客观缓解率为28%,PR阳性患者缓解率为45%。根据一项随机试验的初步数据,将依维莫司+来曲唑与他莫西芬和醋酸甲孕酮序贯治疗方案进行了比较,结果显示两组的疗效相似,前者可显著降低血栓发生的风险。可以考虑单独使用芳香化酶抑制剂、氟维司群或他莫昔芬,但 单药治疗的缓解率通常比联合治疗低。
对于二线或三线治疗失败但身体状况较好的患者,标准治疗方案的选择包括 贝伐珠单抗、紫杉醇和阿霉素。可使用下一代测序技术检测患者的基因突变情况,看患者是否符合临床试验的条件,例如,PI3K通路突变。
参考文献:
N Engl J Med. 2020;383(21):2053-2064.
京东健康互联网医院医学中心
作者:刘山水,医学博士、副教授。研究疾病领域为老年疾病及常见慢病,已在国内外医学期刊发表署名论文80余篇。
-
咱这手术一点不疼,现在你相信了吧!
-

HD43
-

关爱女性健康 健康科普
-

2021年8月31日,美国权威杂志JAMA发布了一篇名为《饮食模式和全因死亡率的评估的系统回顾》,文中对2000年~2019年期间发表的文献进行筛选,评估了饮食模式和全因死亡率(ACM)之间的关系,其对指导患者的饮食模式有较大的临床意义,本文对其中的重点进行摘译,以供临床参考。
研究特点
研究人员经过双重筛选,确定了11547个相关研究。证据包括153篇文章(655664人),其中1篇来自随机临床试验,152篇来自观察性研究(图1)。多篇文章使用了同一项研究的数据,但使用了不同的方法,或者代表了独特的子样本或饮食模式。这153篇研究招募了来自澳大利亚、比利时、加拿大、捷克、克罗地亚、丹麦、芬兰、法国、德国、希腊、香港、匈牙利、伊朗、意大利、日本、韩国、挪威、荷兰、波兰、葡萄牙、俄罗斯、塞尔维亚、新加坡、西班牙、瑞典、瑞士、美国的志愿者。文献中评估饮食模式的方法包括先验方法,如指数或分数分析;后验方法,如因子或聚类分析;以及其他方法,比如降低秩回归等。
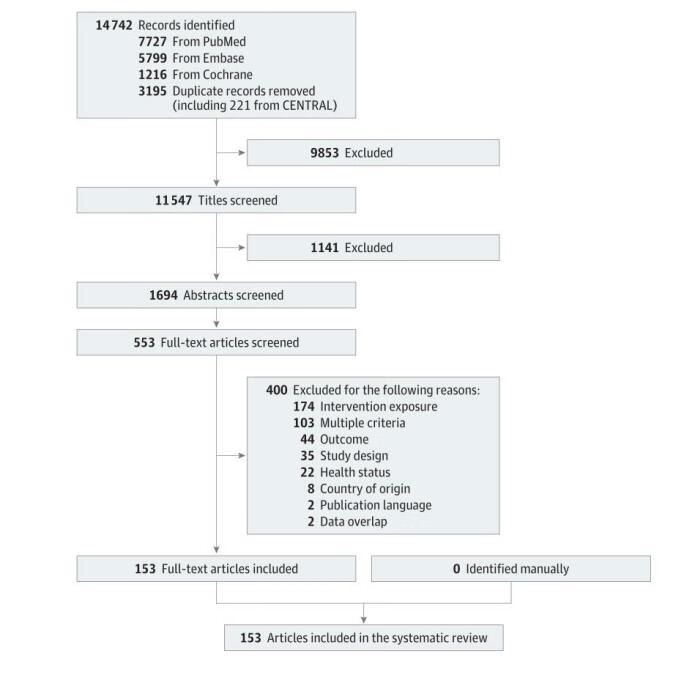
图1:文献筛选(来源于文献)
证据整合
在随机对照试验中,心血管疾病高风险的参与者被随机分配到一种地中海饮食,其中包含橄榄油及混合坚果饮食,或者采取对照组饮食。在4.8年的中位随访后,两种干预饮食的摄入都与降低ACM风险有关。亚分析的结果相似,其中排除了方案偏差和随机化问题的参与者。大多数包括饮食模式研究(153篇中110篇(72%))模型使用指数或得分分析。报告了许多不同的衡量标准,包括地中海饮食的变化(n=31)、DASH(控制高血压的饮食方法)饮食评分(n=1)、特定国家的指数(n=16)、健康饮食指数或美国人饮食指南评分(n=7)以及其他指数或量表(n=24)。
尽管使用了不同的指数或分数统计方法,但研究结果是一致的。多种类营养饮食模式,无论是什么模式、标签或名称,都与显著降低ACM风险相关。例如,检查DASH饮食评分的所有12个比较都表明,较高的饮食依从性与较低的急性心肌梗死风险相关,在44篇检查地中海型指数或评分中表明,较高的饮食依从性与较低的急性心肌梗死风险相关。
多篇文章报道了具有类似模式的结果。这些饮食指标或评分的常见元素为:(1)相对较高的蔬菜、豆类、水果、坚果、谷物、鱼和海鲜、瘦肉或家禽、不饱和脂肪摄入量;(2)相对较低的红肉、精制谷物、添加糖和/或含糖饮料、固体脂肪、饱和脂肪和/或反式脂肪摄入量和过多的盐摄入量。另外,有几个研究中的指标认为酒精饮料摄入量低至中等或在一个阈值内,如每天的饮酒量或酒精饮料的纯酒精含量为10~25g,是相对安全的,对提高ACM风险影响不大。
在将饮食模式与人体测量学、体力活动和吸烟状况相结合后,在敏感性或亚组分析中,饮食模式与ACM之间的相关性仍然存在;对人体测量、性别、年龄、教育水平、吸烟状况进行分层或额外调整。当坚持健康饮食模式与其他更健康的生活方式因素(如不吸烟和多运动)相结合时,ACM的风险更低。
后验研究
有几篇文章(5/25[20%])报告说,与ACM风险显著增加相关的饮食模式强调了以下共性:(1)肉类和肉制品,如牛肉、猪肉、香肠;红肉和加工肉类;新鲜和加工肉类和海鲜;(2)高脂乳制品摄入量,如冰淇淋,奶酪和全脂牛奶以及较低的低脂乳制品、米饭和意大利面、水果、鱼和其他海鲜以及深绿色蔬菜的摄入量。总的来看结果是相似的,在排除患有心血管疾病或癌症的参与者后。在总体分析中,Krieger等人报告了平均随访25年的ACM风险较低因素,将男性和女性汇集在一起,并将鱼类(危险比[HR],0.87;95%CI,0.78-0.97)和传统饮食模式(HR,0.89;95%CI,0.80-0.98)与香肠和蔬菜饮食模式进行比较。然而,在Krieger等人的分析中,按性别分层,仅对女性的结果没有统计学意义。香肠和蔬菜模式与肉类和沙拉(HR,0.93;95%CI,0.80-1.08)、鱼类(HR,0.98;95%CI,0.83-1.15)、传统食品进行比较(HR,1.02;95%CI,0.87-1.19)和高纤维食品模式(HR,0.91;95%CI,0.79-1.05)。
其他研究
通过降低秩回归得出的饮食模式显示出不一致的结果。5篇文章研究了基于避免动物性产品(如素食)的饮食模式。在2项研究中,素食者或植物性饮食模式与ACM风险显著降低相关,但在其他暴露组中没有发现显著关联(例如,素食者vs鱼素者,肉食者vs素食者或纯素食者)。
3项研究报告称,摄入过量精加工食品与摄入较少精加工食品的饮食模式与较高的ACM风险相关。但这些研究因食品的区别较大,从而降低了这些模式的通用性。
证据评估
大多数研究都是采用严格的方法进行的,并且跨领域的偏倚风险较低或中等,大多数研究考虑了潜在的混杂因素。此外,大多数研究只评估了一种饮食模式,因此,由于参与者的饮食模式随着时间的推移可能发生变化,故存在偏差的风险。但通过多样本数据的综合研究,这种偏差几乎可以忽略不计。总的来看,本研究数据是可信的。
最终结论
尽管有不同的方法、研究设计、饮食评估方法、地理区域和饮食模式标签,但有证据表明,饮食模式与低ACM风险相关的特征是蔬菜、豆类、水果、坚果、全谷物、谷类或未精制谷物、鱼类和不饱和植物油的摄入量较高。这些模式的特点还包括动物产品、精制谷物和糖果的摄入量较低或根本没有。饮食模式中酒精饮料摄入的重点分析表明,酒精可能会增加ACM的风险,但只有在低摄入量时才影响较小,建议将饮酒量控制在较低水平,可以更好地保护健康。
参考文献:JAMA Nutrition, Obesity, and Exercise
京东健康互联网医院医学中心
作者简介:刘海涛,广州中医药大学,硕士研究生,主修中西医结合消化系统疾病治疗、疾病营养治疗,发表相关论文4篇。
展开更多
展开更多