肿瘤科

何晓倩,2019年毕业于重庆医科大学。毕业后从事肿瘤内科诊疗工作至今,擅长常见肿瘤的化疗、放疗及癌痛治疗。主要研究方向肿瘤表观遗传学调控及超分子抗癌药ADI分子机制研究,以第一作者发表SCI文章3篇,参与发表SCI文章14篇,主持省级科研课题一项,参与国家自然科学基金面上项目三项。
好评率:-
展开更多
-
分泌性中耳炎积液functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
大腿外侧出现波纹状一条一条的functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
我妈胳膊肘和脚踝都有癣痒,时间长不摸药膏还掉屑functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
骨折骨折手术 片子functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
右侧鼻骨骨折functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
皮肤起疙瘩,痒functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
我儿子三个多月大,吃母乳,已经一个星期没拉大便了,之前也是四五天拉一次,但拉的大便状态又是正常的,这个需要去医院做下检查吗?functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
有癫痫病史的能使用吗functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
有没有精神科医生functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
耳朵里掏出来一坨黑色的东西functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者:
展开更多
-
 点击查看å
点击查看å#睡眠呼吸暂停综合征 #医学科普 #北京协和医院李五一
-
 点击查看å
点击查看å心脏神经官能症是神经官能症的一种特殊类型,以心血管系统功能失常为主要表现,兼有神经官能症的其他症状。心脏神经官能症多是由于焦虑、紧张、情绪激动、精神创伤等因素的作用,中枢的兴奋和抑制过程发生障碍,受植物神经调节的心血管系统也随着发生紊乱,引起一系列交感神经张力过高的症状。大多发生在中青年,以20~40岁为最多,多见于女性,尤其是更年期的妇女。脑力劳动者明显高于体力劳动者。患者常常高度紧张,对病情和相关症状高度关注,对临床诊断、治疗存在较多的疑问和疑虑,大部分患者对疾病判断为严重和比较严重,对治疗失去信心。因此,很多患者经常各家医院、多个医生进行诊断、治疗和询问,直接影响治疗效果。
心脏神经官能症患者主要有以下特点:①症状多,阳性体征少。心脏神经官能症临床表现主要以心悸、气短、胸闷、心前区痛或不适等心血管症状为主,伴有焦虑、失眠、头晕为常见的神经系统症状,同时可有乏困无力、食纳减退等表现。然而体格检查查到的有临床诊断价值的阳性体征很少,部分患者可出现轻微的心电图异常,以窦性心律失常、早搏多见。②检查多,异常结果少。医生为了诊断疾病或者排除某些疾病需要做相应的辅助检查;作为患者,诊断不清,治疗无效,要求做辅助检查。然而心脏神经官能症是一种功能性疾病,辅助检查不会有阳性结果,导致辅助检查越做越多,阳性结果少。③用药多,临床有效少。心脏神经官能症患者多数病因不能完全去除,也没有一种特效的药物专门治疗此种疾病,心身功能紊乱难以调节正常,导致病程较长,用药效果不好,或者一种药物刚开始有效,用一段时间后无效。这导致患者有病乱投医,反复使用多种药物,但却不能达到满意效果。④误诊多,漏诊少。心脏神经官能症患者由于有较多的心脏症状及轻微体征,常因年龄大误诊为冠心病,心脏神经官能症的胸闷、心前区疼痛多为精神因素诱发,与情绪有关,持续时间短则数秒,长则数小时,硝酸盐制剂无效,而镇静剂效果较好,发作时不伴有心电图ST-T变化;因年龄小、心律失常误诊为心肌炎或心肌病;或心率快、焦虑紧张误诊为甲状腺功能亢进等。由于常规诊断思路先考虑器质性病变,导致的辅助检查很多,因而漏诊的较少。⑤病程长,严重后果少。心脏神经官能症患者由于长时间难以确定诊断,诱因难以完全去除,症状时有时无,时多时少,病情时轻时重,因而往往病程较长。心脏神经官能症患者虽然病程长,严重的也影响工作和生活质量,但绝大多数预后良好,严重病例可出现抑郁症。心脏神经官能症的医学诊断诊断标准:①有较多的心血管功能失调的症状,其中以心悸、呼吸困难、心前区疼痛、乏力最为常见,这些症状的出现和加重与体力活动并无密切的关系,但与生气、工作紧张有关;②常同时有神经官能症表现,如头晕、头痛、失眠、多梦;③症状繁多,但常缺乏有意义的阳性体征;④经全面系统的心血管方面的检查排除器质性心脏病。另外可根据相关心理学指标进行诊断:①有明显的焦虑、抑郁症状;②有明确的疑病质特征。 -
 点击查看å
点击查看å冠心病合并房颤,抗栓治疗如何选?
冠心病与心房颤动(房颤)合并存在临床并不少见。冠心病患者需要进行抗血小板治疗,而血栓栓塞高风险的房颤患者则需抗凝治疗。针对冠心病合并房颤患者,如何选择最佳的抗栓方案一直是临床研究的热点。2020年,中华医学会心血管病学分会依据已发表的临床研究证据,结合国内外相关指南、共识以及专家建议等,着眼于解决不同类型冠心病合并房颤患者抗栓治疗临床实践中的问题,发表了共识,对指导我国冠心病合并房颤患者的治疗意义重大。
冠心病合并房颤患者的抗栓治疗存在双重困难
流行病学数据显示,冠心病患者合并房颤的比例为6%~21%,房颤患者合并冠心病的比例为20%~30%。冠心病患者需要进行抗血小板治疗以减少心肌缺血事件,而血栓栓塞高风险的房颤患者则需口服抗凝药物(OAC)以减少卒中等血栓栓塞事件。冠心病与房颤合并存在时,联合应用抗血小板和抗凝治疗可有效减少缺血及血栓栓塞事件,但增加出血风险1。
治疗前评估,提高治疗获益
为了提高抗栓治疗的获益并减少出血风险,在启动抗栓治疗前应对患者的血栓栓塞/缺血风险和出血风险进行评估。采用CHA2DS2-VASc评分进行卒中风险评估,HAS-BLED评分进行出血风险评估1。
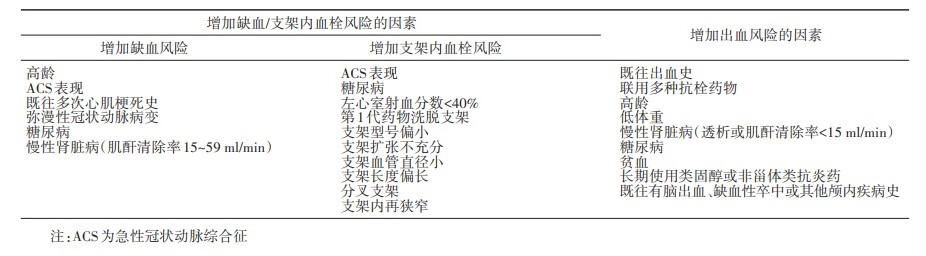
增加缺血(包括支架内血栓)或出血风险的因素
抗栓双联治疗,首选氯吡格雷
氯吡格雷为第二代P2Y12受体拮抗剂,选择性地抑制二磷酸腺苷(ADP)与血小板受体的结合及继发的ADP介导的糖蛋白GPIIb/IIIa复合物的活化,因此可抑制血小板聚集2。
共识指出,对于采用单一抗血小板药物治疗的患者,阿司匹林与氯吡格雷总体出血风险相似,但是服用氯吡格雷患者因胃肠道出血的住院率较低1。
与传统三联抗栓治疗相比,双联抗栓治疗明显降低了出血事件风险,且不增加缺血事件风险。急性冠状动脉综合征(ACS)和/或经皮冠状动脉介入治疗(PCI)合并房颤患者应在保证抗栓效果的前提下尽可能缩短三联抗栓疗程,继以OAC加单一抗血小板药物(首选氯吡格雷75mg每一次)的双联抗栓治疗1。
对于ACS和/或PCI合并房颤患者的急性期抗栓治疗,与氯吡格雷相比,普拉格雷和替格瑞洛虽然效果更为明显,但出血风险更高,因此P2Y12受体拮抗剂应首选氯吡格雷1。
大多数患者在出院后可采用双联抗栓方案——OAC+P2Y12受体抑制剂(P2Y12受体抑制剂首选氯吡格雷) 1。
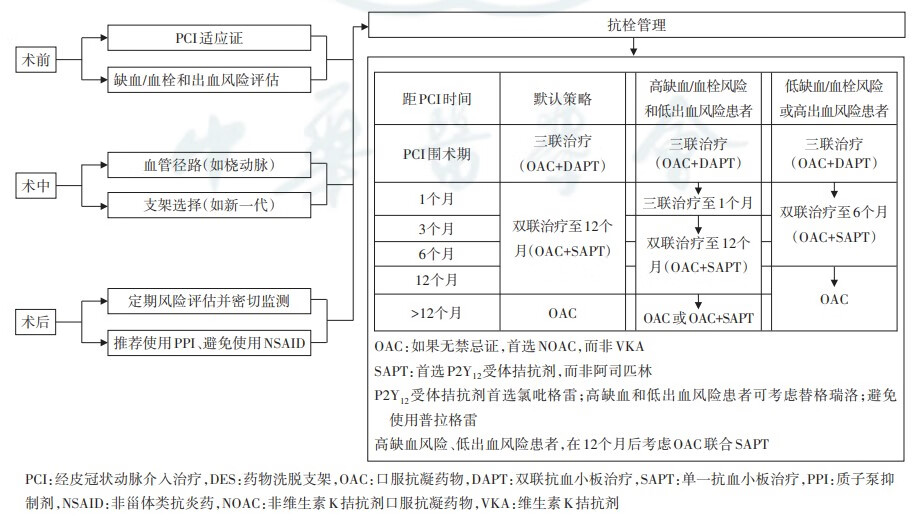
需OAC治疗的心房颤动患者PCI围术期抗栓管理流程
综上所述,冠心病合并房颤患者的治疗,需要评估获益风险后,进行个体化决策。建议尽可能缩短三联抗栓疗程,继以OAC联合P2Y₁₂受体拮抗剂(首选氯吡格雷)的双联抗栓策略,这可能是绝大多数房颤和并PCI术患者的最佳治疗选择。
1. 中华医学会心血管病学分会. 中华心血管病杂志. 2020, 48(7):552-564.
2. 中国硫酸氢氯吡格雷说明书-20220910版.
-
 点击查看å
点击查看å过敏性鼻炎会传染吗?#北京同仁中医科杨红
-
 点击查看å
点击查看å#耳鼻喉薛玉斌 #鼓膜穿孔 #医学科普 @小助手
-
 点击查看å
点击查看å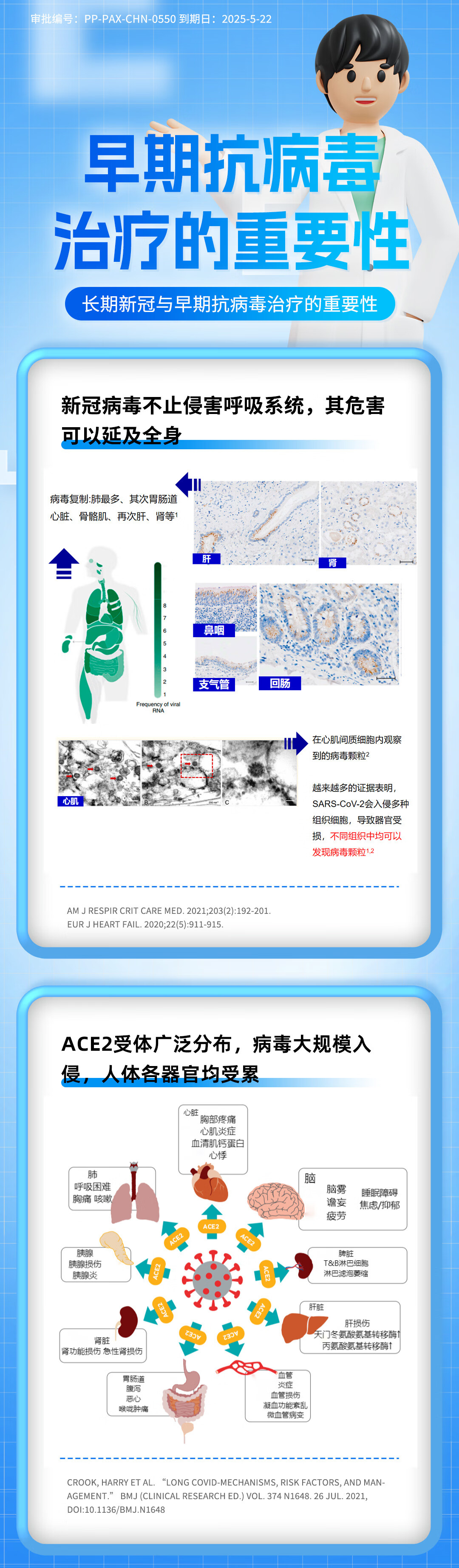

-
 点击查看å
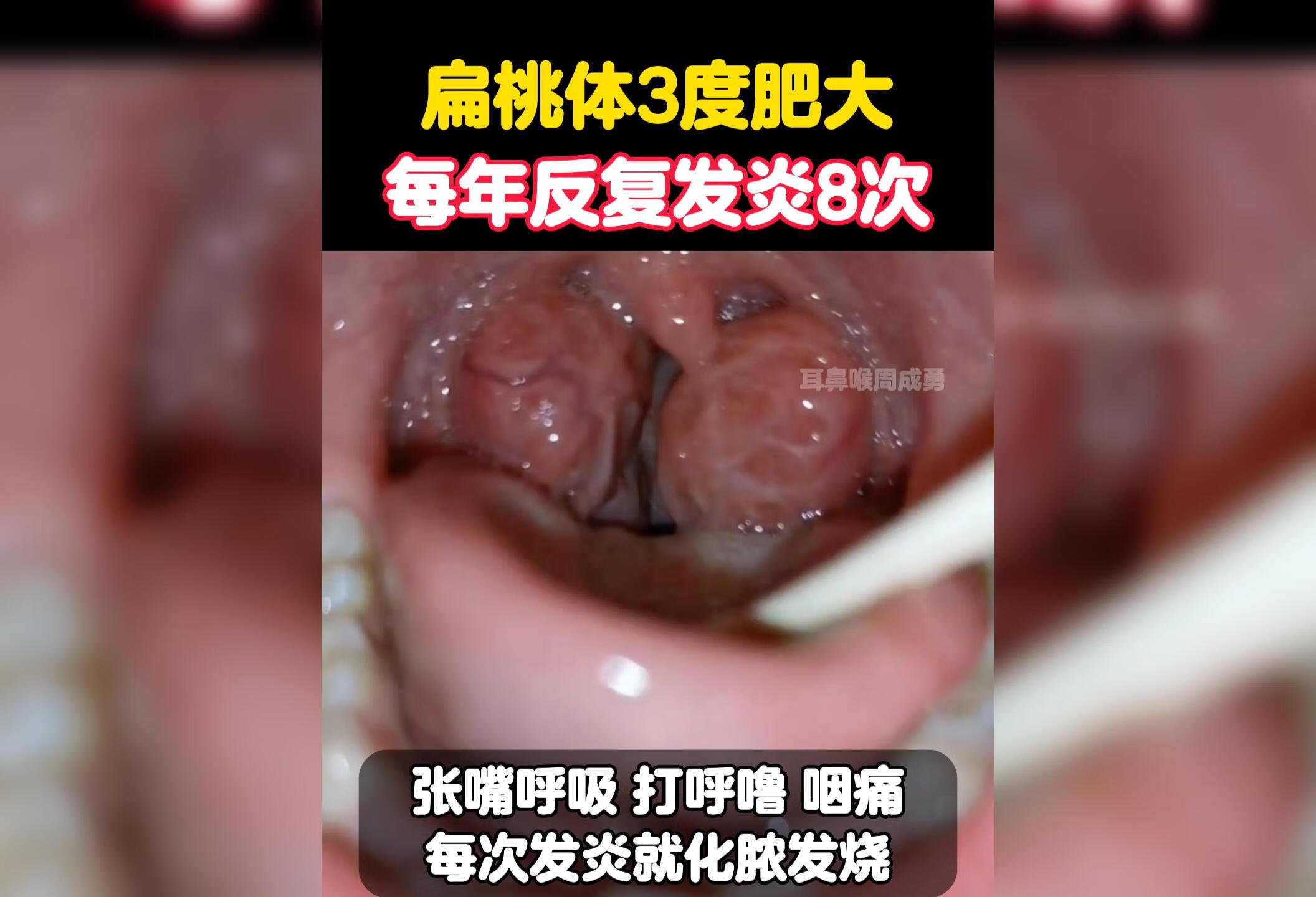
点击查看å这么大的#扁桃体你见过吗?
-
 点击查看å
点击查看å现在正是夏秋交替之际,很多人总是感觉没有力气,面色萎黄,食欲不振,食后腹胀。甚至终日疲劳嗜睡,精神不济不想动。这可能是脾气虚弱引起的。因为脾主肌肉,脾虚的时候肌肉张力不够,不能持重,人自然就容易疲劳。并不是所有的疲劳都是气血亏虚,湿邪停留在身体里时,人也会觉得累。
-
 点击查看å
点击查看å引言
特异性皮炎是一类常见的皮肤疾病,它涉及免疫系统对特定物质的过敏反应。虽然这种疾病可能不会导致生命威胁,但对患者的生活质量和心理健康造成了显著影响。长期管理是治疗特异性皮炎的关键,它旨在减轻症状、预防复发,并帮助患者适应生活方式的调整。本文将探讨特异性皮炎的长期管理策略,以便帮助患者更好地应对这一慢性皮肤疾病。
一、特异性皮炎的概述
特异性皮炎,也称为过敏性皮炎,是一种免疫相关性疾病,它是由免疫系统对外界刺激产生过度反应所导致的。最常见的特异性皮炎类型包括接触性皮炎、特应性皮炎和过敏性接触性皮炎。这些类型的特异性皮炎通常由接触过敏原(如化学物质、植物、动物等)引起。
二、长期管理策略
2.1 过敏原识别和避免
长期管理的首要目标是识别并避免引起特异性皮炎的过敏原。患者可能需要接受过敏测试,以确定导致过敏反应的物质。避免与过敏原的接触是减轻症状和预防复发的关键。例如,如果特定化妆品或洗涤剂引起过敏反应,患者应尽量选择不含这些成分的产品。
2.2 皮肤护理
特异性皮炎患者应特别注意皮肤护理。保持皮肤清洁和湿润有助于减少炎症和症状。选择温和的洗涤剂和保湿霜是至关重要的,最好选择不含刺激性成分的产品。对于特殊部位的皮肤炎症,医生可能建议使用局部激素类药物,但应谨慎使用,并遵循医生的建议。
2.3 药物治疗
药物治疗在特异性皮炎的长期管理中也起着重要作用。抗过敏药物,如抗组胺药,可减轻症状和瘙痒感。对于严重症状的患者,可能需要短期使用口服或局部激素类药物。然而,激素类药物的长期使用应避免,因为可能会引起不良反应和副作用。
2.4 饮食和生活方式的调整
饮食和生活方式的调整对于长期管理特异性皮炎至关重要。患者应尽量避免食用可能导致过敏的食物,如坚果、海鲜和某些水果。增加抗氧化剂和omega-3脂肪酸的摄入有助于加强免疫系统,减少过敏反应。
此外,保持良好的生活习惯,如规律锻炼、充足睡眠和减少精神压力,有助于增强免疫系统功能和改善皮肤健康。
2.5 患教和心理支持
对于患有特异性皮炎的个体,患教和心理支持是不可或缺的。患者应接受关于疾病的教育,了解如何应对症状和预防复发。心理支持有助于缓解由于疾病引起的焦虑和抑郁情绪,提高生活质量。
2.6 避免激发因素
除了过敏原外,特异性皮炎的症状可能受到其他激发因素的影响。常见的激发因素包括气候变化、湿度、紫外线照射、压力和感染等。患者应努力避免这些激发因素,尤其是在症状加重或复发期间,以降低症状的严重程度。
2.7 检查过敏疗法
特异性皮炎的治疗方法因个体而异,没有一种通用的治疗方案适用于所有患者。在长期管理过程中,可能需要尝试不同的治疗方法,并进行定期检查治疗的有效性和安全性。如果某种治疗方法无法达到预期的效果或出现不良反应,患者应及时与医生沟通,寻求更合适的治疗方案。
2.8 接受光疗
对于某些特异性皮炎类型,如特应性皮炎,光疗可能是一种有效的治疗选择。光疗利用特定波长的紫外线来抑制免疫反应,减轻炎症和症状。然而,光疗需要在专业医生的指导下进行,并需要定期监测,以确保安全和有效性。
2.9 寻求专业帮助
特异性皮炎是一种复杂的疾病,它的治疗和管理可能需要多学科专业医生的合作。除了皮肤科医生外,可能还需要过敏学专家、免疫学家、营养师和心理学家等的支持和指导。与专业医生建立紧密的合作关系可以确保患者得到最全面和有效的治疗。
结论
特异性皮炎是一种常见的皮肤疾病,需要长期管理以减轻症状和预防复发。识别和避免过敏原、正确的皮肤护理、药物治疗、饮食和生活方式的调整,以及患教和心理支持,都是有效的管理策略。通过综合应用这些方法,特异性皮炎患者可以更好地管理和控制疾病,提高生活质量,并恢复对生活的信心和积极态度。当然,患者应始终与医疗专业人员保持密切联系,并根据医生的建议进行个性化治疗。
-
 点击查看å治中焦如衡在临床诊疗中也非常重视脾胃功能的平衡,“治中焦如衡”这一治则具体体现于升脾气与降胃气、养胃阴与运脾气、疏肝气与调脾胃等,这种平衡临床诊疗中也可以理解为升降之衡、寒热之衡、补泻之衡、润燥之衡。升降之衡:在临证遣方用药时,非常注重升降的平衡,如泄泻者,既注重用葛根、柴胡之属升脾阳升清气,又注重用木香、槟榔之类降胃热降浊气;脾胃不和、胃气上逆者,治疗时多在降胃气的同时,再用参草类,补中健脾。寒热之衡:亦非常重视脾胃用药中的寒热均衡。兰州地处西北,气候多寒多燥,脾胃虚寒及寒湿内停之证多见,故运用温阳健脾之品时,多用干姜、良姜、吴茱萸、香附之属,很少运用附片之类大热之品;对于湿热之证,多用黄连、蒲公英、连翘之属,少用石膏、知母之类大寒之品。补泻之衡:于补益脾胃之间亦重视补泻之间的平衡,即使脾胃虚弱、气血双亏、阴阳两虚者,在运用补益之剂时,必然加用一些行气消导之剂,并经常提醒弟子们注意体会归脾丸中的木香、一贯煎中的川楝子、补中益气丸中陈皮的用药意旨。润燥之燥:针对脾喜燥、胃喜润的生理特性,处方中亦根据辨证不同将健脾行气燥湿及和胃养阴润燥合理平衡运用。燥湿胃苓汤、养阴益胃汤是平时非常喜用的2个方剂,认为:脾阳虚而寒重者,重在温之,而不宜滋腻;胃阴虚而燥甚者,重在润之,而不宜辛散。百合汤温而不燥,润而不腻,可升可降,随症加减,效果明显。治中焦重通在维持脾胃的功能方面,非常重视“通”的作用。机体脏腑经络的功能活动,无不依赖气机的升降出入,气机升降的枢纽在于脾胃。脾与胃互为表里,有经络上的络属关系,脾胃的主要功能是受纳和运化水谷精液;在生理上,脾与胃协同升降,完成饮食消化、吸收以及水谷精气的输布。脾为阴土,喜燥恶湿,脾气以升为顺;胃为阳土,喜润恶燥,胃气以降为顺。脾胃之间阴阳互助、燥湿相济、升降相因的气化关系,共同维持脾胃的正常升降功能。脾胃升降失常是脾胃病的根本病机,因此,在辨证治疗时,调畅气机、平衡升降十分关键。调畅气机的关键是升脾气、降胃气、通畅胃腑,兼以疏肝气、宣肺气。“六腑以通为用”,尤其重视通畅胃腑,常用泻心汤、枳术丸、保和丸之类方剂和莱菔子、枳壳、砂仁、槟榔、大黄等药物。在通畅胃腑的基础上,亦重视疏肝气及宣肺气,因肝病易传脾,脾土易受肝木所克,致肝郁而脾虚;脾土生肺金,肺之宣降又能调畅脾胃气机,宣而布五谷味,降而通调水道,有助于脾之升清。另外,还强调:升脾气降胃气亦须通过补脾阳、滋胃阴而实现。脾为阴体而抱阳气,阳升则动;胃为阳体而含阴精,阴静则降。因此,益胃汤、增液汤、补中益气汤、黄芪建中汤、香砂六君子、半夏泻心汤、温胆汤、左金丸、黄土汤、四逆散、玉女煎、参苓白术散亦常用。要先掌握脾胃的正常生理功能,然后根据其受邪的不同、虚实的情况,祛其邪而补其不足,以恢复脾升胃降的正常功能,方能获得好的疗效。
点击查看å治中焦如衡在临床诊疗中也非常重视脾胃功能的平衡,“治中焦如衡”这一治则具体体现于升脾气与降胃气、养胃阴与运脾气、疏肝气与调脾胃等,这种平衡临床诊疗中也可以理解为升降之衡、寒热之衡、补泻之衡、润燥之衡。升降之衡:在临证遣方用药时,非常注重升降的平衡,如泄泻者,既注重用葛根、柴胡之属升脾阳升清气,又注重用木香、槟榔之类降胃热降浊气;脾胃不和、胃气上逆者,治疗时多在降胃气的同时,再用参草类,补中健脾。寒热之衡:亦非常重视脾胃用药中的寒热均衡。兰州地处西北,气候多寒多燥,脾胃虚寒及寒湿内停之证多见,故运用温阳健脾之品时,多用干姜、良姜、吴茱萸、香附之属,很少运用附片之类大热之品;对于湿热之证,多用黄连、蒲公英、连翘之属,少用石膏、知母之类大寒之品。补泻之衡:于补益脾胃之间亦重视补泻之间的平衡,即使脾胃虚弱、气血双亏、阴阳两虚者,在运用补益之剂时,必然加用一些行气消导之剂,并经常提醒弟子们注意体会归脾丸中的木香、一贯煎中的川楝子、补中益气丸中陈皮的用药意旨。润燥之燥:针对脾喜燥、胃喜润的生理特性,处方中亦根据辨证不同将健脾行气燥湿及和胃养阴润燥合理平衡运用。燥湿胃苓汤、养阴益胃汤是平时非常喜用的2个方剂,认为:脾阳虚而寒重者,重在温之,而不宜滋腻;胃阴虚而燥甚者,重在润之,而不宜辛散。百合汤温而不燥,润而不腻,可升可降,随症加减,效果明显。治中焦重通在维持脾胃的功能方面,非常重视“通”的作用。机体脏腑经络的功能活动,无不依赖气机的升降出入,气机升降的枢纽在于脾胃。脾与胃互为表里,有经络上的络属关系,脾胃的主要功能是受纳和运化水谷精液;在生理上,脾与胃协同升降,完成饮食消化、吸收以及水谷精气的输布。脾为阴土,喜燥恶湿,脾气以升为顺;胃为阳土,喜润恶燥,胃气以降为顺。脾胃之间阴阳互助、燥湿相济、升降相因的气化关系,共同维持脾胃的正常升降功能。脾胃升降失常是脾胃病的根本病机,因此,在辨证治疗时,调畅气机、平衡升降十分关键。调畅气机的关键是升脾气、降胃气、通畅胃腑,兼以疏肝气、宣肺气。“六腑以通为用”,尤其重视通畅胃腑,常用泻心汤、枳术丸、保和丸之类方剂和莱菔子、枳壳、砂仁、槟榔、大黄等药物。在通畅胃腑的基础上,亦重视疏肝气及宣肺气,因肝病易传脾,脾土易受肝木所克,致肝郁而脾虚;脾土生肺金,肺之宣降又能调畅脾胃气机,宣而布五谷味,降而通调水道,有助于脾之升清。另外,还强调:升脾气降胃气亦须通过补脾阳、滋胃阴而实现。脾为阴体而抱阳气,阳升则动;胃为阳体而含阴精,阴静则降。因此,益胃汤、增液汤、补中益气汤、黄芪建中汤、香砂六君子、半夏泻心汤、温胆汤、左金丸、黄土汤、四逆散、玉女煎、参苓白术散亦常用。要先掌握脾胃的正常生理功能,然后根据其受邪的不同、虚实的情况,祛其邪而补其不足,以恢复脾升胃降的正常功能,方能获得好的疗效。
展开更多








