
1.中毒性结肠扩张
在急性活动期发生,发生率约 2%。是由于炎症波及结肠肌层及肌间神经丛,以至肠壁张力低下,呈阶段性麻痹,肠内容物和气体大量积聚,从而引起急性结肠扩张,肠壁变薄,病变多见于乙状结肠或横结肠。诱因有低血钾、钡剂灌肠,使用抗胆碱能药物或阿片类药物等。临床表现为病情迅速恶化,中毒症状明显,伴腹胀、压痛、反跳痛,肠鸣音减弱或消失,白细胞计数增多。X 线腹平片可见肠腔加宽、结肠袋消失等。易并发肠穿孔。病死率高。
2.肠穿孔
发生率为 1.8%左右。多在中毒性结肠扩张基础上发生,引起弥漫性腹膜炎,出现膈下游离气体。
3.大出血
是指出血量大而要输血治疗者,其发生率为 1.1%~4.0%。除因溃疡累及血管发生出血外,低凝血酶原血症亦是重要原因。
4.息肉
本病的息肉并发率为 9.7%~39%,常称这种息肉为假性息肉。可分为黏膜下垂型、炎型息肉型、腺瘤样息肉型。息肉好发部位在直肠,也有人认为降结肠及乙状结肠最多,向上依次减少。其结局可随炎症的痊愈而消失,随溃疡的形成而破坏,长期存留或癌变。癌变主要是来自腺瘤样息肉型。
5.癌变
发生率报道不一,有研究认为比无结肠炎者高多倍。多见于结肠炎病变累及全结肠、幼年起病和病史超过 10 年者。
6.小肠炎
并发小肠炎的病变主要在回肠远端,表现为脐周或右下腹痛,水样便及脂肪便,使患者全身衰竭进度加速。
7.与自身免疫反应有关的并发症
常见者有:
- 关节炎
溃疡性结肠炎关节炎并发率为 11.5%左右,其特点是多在肠炎病变严重阶段并发。以大关节受累较多见,且常为单个关节病变。关节肿胀、滑膜积液,而骨关节无损害。无风湿病血清学方面的改变。且常与眼部及皮肤特异性并发症同时存在。 - 皮肤黏膜病变
结节性红斑多见,发生率为 4.7%~6.2%。其他如多发性脓肿、局限性脓肿、脓疱性坏疽、多形红斑等。口腔黏膜顽固性溃疡亦不少见,有时为鹅口疮,治疗效果不佳。 - 眼部病变
有虹膜炎、虹膜睫状体炎、葡萄膜炎、角膜溃疡等。以前者最多见,发病率 5%~10%。
怀孕以后会定期到医院进行产检,当 B 型超声波提示胎儿出现肠管扩张的时候。我们首先需要了解肠管的正常范围是多少。小肠应小于等于 0.7 厘米,结肠应小于等于 1.7 厘米。
如果是在正常范围的扩张,不能立刻诊断为胎儿肠管畸形,应该过一段时间(通常 1-2 周)再进行复查。胎儿肠管扩张通常是胎儿期肠梗阻的表现,与胎儿的消化道畸形密切相关。但也有可能是由于胎粪堵塞,或者其他原因引起的一过性肠梗阻。
所以如果超声波提示没有出现进行性的增宽,可以排除肠管畸形。但如果出现了持续的肠梗阻或者说肠管扩张大于正常的范围,可能提示消化道畸形,这种情况应该谨慎对待。
如果孕晚期 b 超仍然有扩张的情况,可以等到宝宝生完之后进行 x 光线的拍摄检查,看一下是否有肠梗阻以及肠梗阻的类型情况,遵医嘱使用药物或手术的方法来进行改善治疗。
肠管强回声:1990 年,Nyberg 等和 Persutte 最早报道了胎儿肠管强回声。妊娠中期超声检查发现胎儿肠管回声与临近骨质回声一致时,方可诊断肠管强回声。肠管强回声可分为局灶、多灶或弥散强回声 3 种。检查胎儿肠管强回声时,探头频率不应高于 5 MHz.一旦可疑肠管强回声,应逐渐降低超声增益,直至只可见骨和肠管为止。
肠管强回声的分级方法:有学者提出肠管强回声的分级方法,用于减小不同检查者之间的差异。Slotnick 和 Abuhamad 将肠管强回声与髂嵴回声强度对比,分为 3 级: 1 级指肠管回声强度低于髂嵴;2 级指肠管回声强度与髂嵴相同;3 级指肠管回声强度高于髂嵴。2 级和 3 级肠管强回声与染色体非整倍体和不良妊娠结局的关系更密切。
妊娠中期肠管强回声的发生率:妊娠中期肠管强回声的发生率为 0.2%~1.4%。胎儿正常、胎儿染色体异常、胎儿生长受限、囊性纤维化、先天性病毒感染或地中海贫血等情况下均有可能发生。Bromley 等研究发现,妊娠中期仅 0.6%的胎儿可见肠管强回声;但 21-三体胎儿中约 15%存在肠管强回声。Sepulveda 和 Sebire 研究发现,肠管强回声胎儿中,约 35%存在病理改变。
妊娠早期出血导致肠管强回声:妊娠早期出血时,由于胎儿吞人血液,也可能导致肠管强回声。如果发现肠管强回声,需要对胎儿进行细致检查,建议行羊膜腔穿刺,以确定染色体核型以及有无巨细胞病毒、弓形虫和细小病毒感染,并应同时检查母体是否近期有巨细胞病毒和弓形虫感染。因可能同时存在胎儿生长受限,推荐行动态超声监测。
当地时间11月13日,美国食品药品监督管理局(FDA)加速批准了基因疗法KEBILIDI用于治疗AADC缺陷。这是美国有史以来第一个批准直接作用于大脑的基因疗法。AADC缺乏症是一种罕见的遗传疾病,这个病挺严重,还会缩短患者寿命。近年来,大家关注到我们大脑中含有多巴胺,多巴胺是一种对运动功能极其重要的物质,这种病会导致我们脑中无法合成多巴胺。
这种疗法是一种基因替代疗法,是通过外科手术的方式直接把药物注射到大脑。临床试验结果显示,在进行基因治疗后的12个月内,患者运动和认知功能就有了快速改善,并且这种改善效果的持续时间可以达到5年。
正电子发射断层扫描和神经递质分析也证实了患者体内多巴胺的产生增加。改善源头后,患者的各种症状(比如情绪、出汗、体温和眼动危象等方面)得到改善,患者的生活质量也提高了。回到这个神奇的基因疗法,KEBILIDI是一种基于重组腺相关病毒血清型2(rAAV2)的基因疗法,里面包含了人的功能基因。
注入大脑后,这种功能基因可以增加AADC酶的含量,从而恢复多巴胺的产生,以此来纠正潜在的遗传缺陷。但还需要注意的是,KEBILIDI禁用于通过神经影像学评估还没有达到颅骨成熟度的患者。
参考来源:
1.PTC Therapeutics Announces FDA Approval of AADC Deficiency Gene Therapy.
2.Tai CH, Lee NC, Chien YH, Byrne BJ, Muramatsu SI, Tseng SH, Hwu WL. Long-term efficacy and safety of eladocagene exuparvovec in patients with AADC deficiency. Mol Ther. 2022 Feb 2;30(2):509-518. doi: 10.1016/j.ymthe.2021.11.005. Epub 2021 Nov 8. PMID: 34763085; PMCID: PMC8822132.
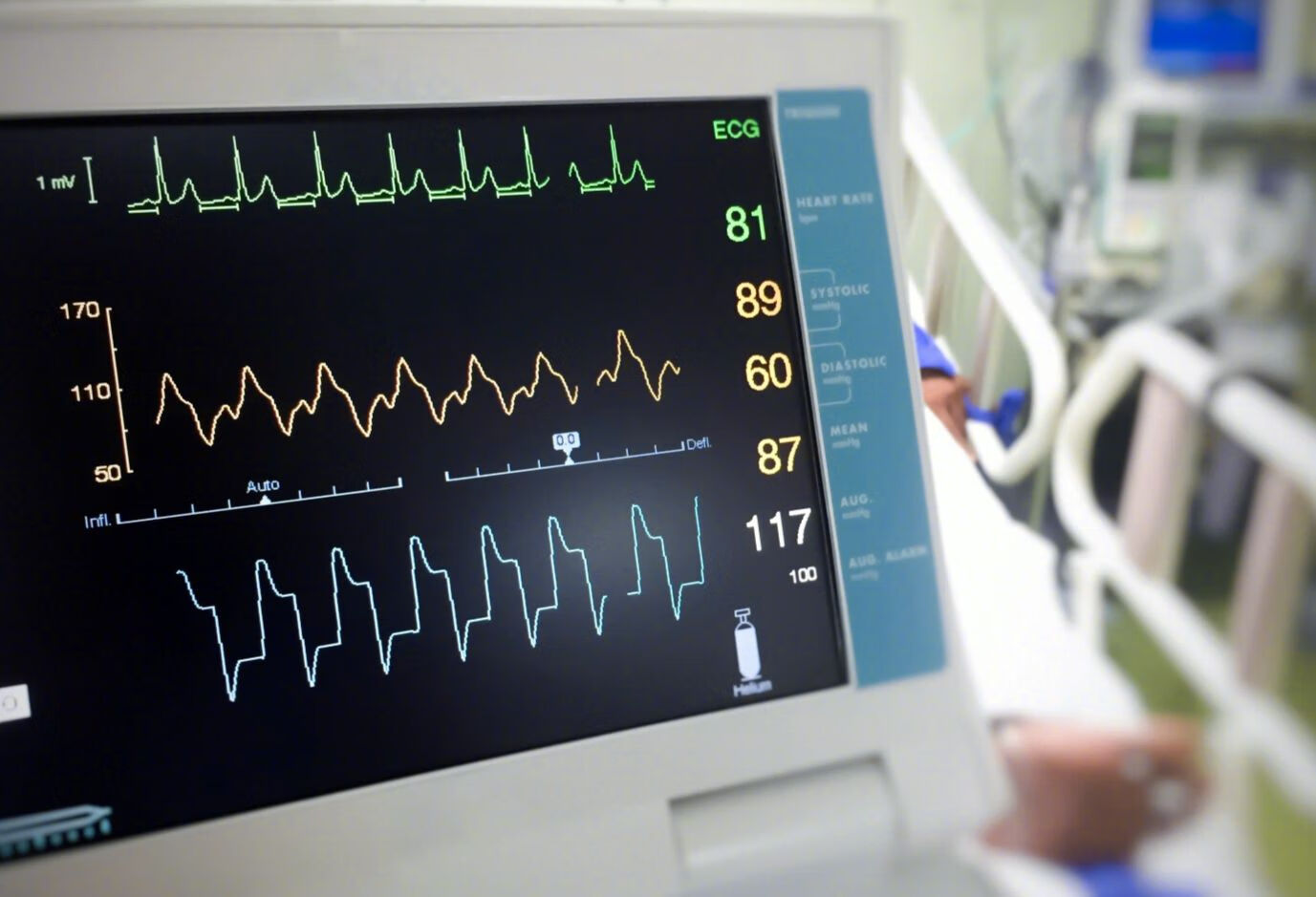
当地时间11月13日,两款心电图相关的设备被美国食品药品监督管理局(FDA)批准,一款是可佩戴的贴片,可连续14天来监测我们的心电图,当发生心律失常的时便于直接通知医生。
另一款是心电图监护仪,也能直接佩戴在胸部,能及时识别心律失常的具体类型[1-2]。这两款设备有助于心血管疾病的早期筛查。
未来心电图监护仪还将引入人工智能算法,分析心电图以更早诊断不同类型的心脏病。这台心电图监护仪还可以生成24小时连续心电图,可以在锻炼的时候使用,还能检测心率等数据。而可佩戴的贴片由有7个心电图导联,在检测心律失常方面准确性高。
1.什么是心律失常?
心律失常是常见的心血管疾病,其中室性心律失常最为常见,包括室性早搏(室早)、室性心动过速(室速)、心室扑动(室扑)和心室颤动。有时室性心律失常的发生毫无征兆,这两个设备的获批有助于更早发现;有时会出现心悸或黑矇,甚至发生心脏性猝死。
据相关数据显示,我国大陆的年猝死人数可达54.4万[3]。且在全球范围内,心血管疾病盯上了年轻人,是导致过早死亡的主要原因之一。因此我们每个人都需要关注心律失常等疾病,保护好你的“小心脏”。
2.心律失常检查包括哪些?

展开更多















