
舌咽神经痛会耳朵疼,因为部分耳部是由舌咽神经所支配。舌咽神经痛是一种发生在舌咽神经本身的疾病,是因神经脱髓鞘引起舌咽神经的传入冲动与迷走神经之间出现问题所致。常可引起阵发性剧痛,常可见于一侧舌根、咽喉、扁桃体、耳根部及下颌后部,部分患者是以耳根部疼痛为主要表现,故舌咽神经痛会耳朵疼。舌咽神经痛常可在吞咽、咳嗽、说话或打哈欠等情况下诱发,往往有扳机点,部位如咽后壁、扁桃体、舌根等处,少数甚至可在外耳道。
当出现上述情况时,建议尽早就诊医院,查明病因后积极治疗。

舌头抽筋也就是舌肌痉挛,主要为生理性因素,以及中枢系统疾病、低钾血症、舌咽神经痛等病理性因素导致。
1.生理性因素:过度使用舌头肌肉或长时间的说话、咀嚼、吮吸等活动可能导致肌肉疲劳和抽筋。其次,长期吸烟或饮酒,也可导致血管收缩和影响血液,进而导致舌头肌肉抽筋。
2.病理性因素:(1)中枢系统疾病:如脑出血、脑梗塞等,因为中枢神经受损,可导致脑组织血液循环不良,严重缺氧缺血,导致血液循环不畅,进而导致舌头肌肉抽筋。(2)低钾血症:病人体内缺乏钾等微量元素以及矿物质,可导致低钾血症,进而引发肌肉痉挛和舌头抽筋的现象。(3)舌咽神经痛:主要是因为舌咽神经受到刺激引起的阵发性剧烈疼痛舌头抽筋,也可引起阵发性一侧舌头抽筋。
一旦出现舌头抽筋的症状,需尽快到医院就诊,完善检查,明确诊断后,在医生指导下进行合理治疗。

舌头辩证或者是望诊的方法是: 把舌头,分为前部,中部跟后部。前部一般指的是上焦,主要对应的是心火心肺的功能;中部,大多数指的是脾胃,主要是脾胃的功能;根部就是下焦,对应的大多数是肝肾的情况。

舌咽神经痛表现为舌根部、咽部、下颌角,以及外耳道深部的一种放射性疼痛,非常剧烈,类似于三叉神经痛。

舌咽神经痛的典型症状是在一侧扁桃体区、舌根部、咽部、耳道深部等出现针刺样、刀割样、电击样剧痛,常因说话、吞咽、咳嗽、打喷嚏、打哈欠等诱发,疼痛持续时间较短,会反复发作。

原发性舌咽神经痛
不明原因导致周围血管压迫舌咽神经,或神经根缺乏髓鞘,血管压迫后引起短路。

继发性舌咽神经痛
可能是舌咽神经周围某些血管位置异常,或发生肿瘤、感染、动脉瘤,以及茎突过长、发生多发性动脉硬化等因素,导致周围组织刺激或压迫舌咽神经。
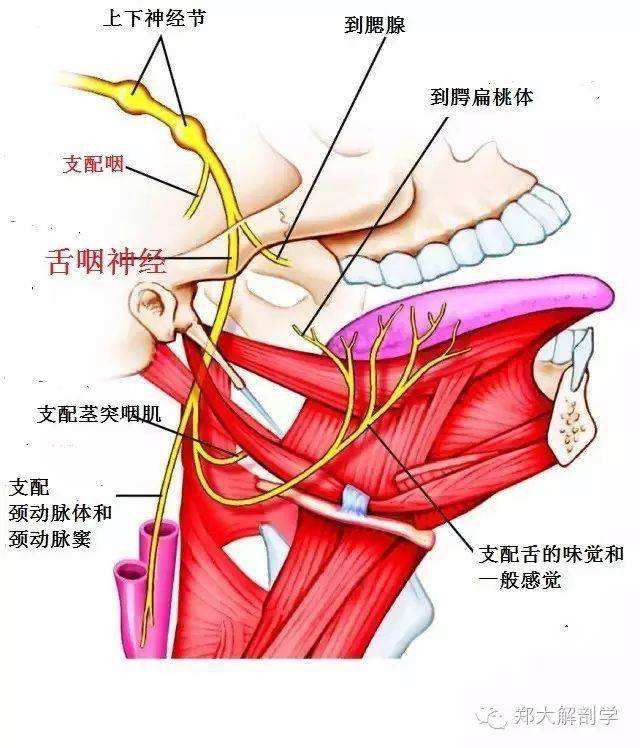
诊断影像学检查【排除继发性舌咽神经痛】
可进行头部X光片、CT扫描、磁共振检查、MR血管造影检查,确定是否存在茎突过长、舌咽神经周围占位性病变、肿瘤或者血管是否压在神经上,以便确定导致舌咽神经痛的病因。
治疗通过抑制疼痛的病理性神经元反射来缓解症状,但具有毒副作用,包括嗜睡、头晕、胃肠道反应、共济失调、肝脏损害、白细胞降低等。抗癫痫药有卡马西平、苯妥英钠、氯硝西泮、加巴喷丁等,其中卡马西平是首选治疗药物。
局部麻醉药使用1%利多卡因、山莨菪碱、无水乙醇、维生素B12通过咽部入路注入舌咽神经分布区域,或1%地卡因等表面麻醉剂喷雾麻醉,能够短时间止痛。
对于药物治疗无效或毒副作用明显不能耐受的采取手术治疗。

舌咽神经痛是局限于咽部、舌根、外耳道区域的发作性剧烈疼痛。
药物治疗无效或者效果较差,可以考虑手术治疗。
手术方法包括舌咽神经痛微血管减压术、颈静脉孔区舌咽神经射频毁损术、神经根切断术。
不同的手术方法术后均可能出现疼痛复发或者无效,微血管减压术后 95%的患者有效,术后复发率仅 5%;短期复发患者可采取射频热凝,热凝无效、疼痛剧烈者可以再次手术。
根据具体情况采取减压术或者舌咽部分迷走神经根切断术。
单纯射频热凝术后复发患者,可以考虑微血管减压术。
舌咽神经痛主要表现为舌根部、咽后壁、扁桃体、外耳道深部剧烈疼痛。排除肿瘤、血管畸形等压迫所致的继发性舌咽神经痛,明确诊断为原发性舌咽神经痛,即血管压迫所导致疼痛,且疼痛严重影响患者生活、工作,应该采取积极治疗措施。
早期可采用药物治疗,基本用药是卡马西平,大部分患者疗效非常明显,但随着时间延长,药效会逐渐下降,患者需要逐渐增加剂量,会出现相应副作用。
病史超过 6 个月,药物治疗效果显著下降或者对卡马西平过敏、副作用较大,疼痛剧烈的患者,可以行手术治疗。手术首选方法是减压手术,分离压迫迷走神经和舌咽神经的血管,术前需要头部核磁明确看到血管压迫神经,做到有的放矢。手术临床有效率为 95%,远期疗效在 90%左右。微血管减压术目前已非常成熟,属于微创治疗,在耳后发际内作小切口,出血量不多,术后 4-5 天可以出院。术后短期部分患者会出现声音嘶哑或咽部异物感。
其它手术方法有舌咽神经及部分迷走神经切断术,因为术后容易遗留永久性声音嘶哑、咽部不适感,所以,现在已经很少应用。经皮穿刺射频毁损治疗和封闭治疗,因为舌咽神经比三叉神经细,定位比较困难,术后疗效低,容易复发。年龄较大的者,不适合做微血管减压术,可以考虑这种方法。
舌咽神经痛发作部位主要在舌咽,即舌根、咽喉部,做吞咽动作时会出现舌根、咽喉部放电样、针扎样、火烧样、刀割样疼痛,若无吞咽动作,可能疼痛不会诱发,所以患者一旦出现此症状,建议立即就医,同时注意以下方面:
- 饮食以清淡和流食为主,避免食用生、冷、硬以及辛辣刺激性食物,此类食物可刺激舌咽部,引起疼痛冲动,从而诱发和加重舌咽神经痛症状;
- 抽烟喝酒会引起动脉血管硬化,使舌咽神经痛的症状加重,所以不要抽烟喝酒,注意保持心情平静,不要生气。

秋冬季
是呼吸道传染病的高发季节
刚 开学
不少 家长 便吐槽
自家孩子中招了
孩子生病
全家糟心
近日
中国疾控中心发布提醒
我国每年报告的流感聚集性疫情中
90%以上 发生在学校和托幼机构
应对秋冬季流感
家长们要做好 准备 。
- 什么是流感?
流感就是流行性感冒的简称,由流感病毒所引起的,急性呼吸道的传染,患流感的病人会有发烧,头疼,害怕冷,全身酸困疼痛,咽喉发炎,有的时候还会恶心,甚至呕吐的症状。
- 流感主要症状
流感的症状包括两个方面:一方面是呼吸道的症状,部分病人可以有咽痛或者咳嗽、鼻塞、流涕,多数病人是没有的。另一方面就是全身的症状,流感全身感染,重度症状是非常突出的,先是发烧,如高烧39℃以上,多数病人是高烧,当然也有少数病人,温度可能到不了 39-40℃ ,而且持续时间比较长。
- 如何治疗流感
流感治疗措施包括抗病毒和对症治疗两部分。
抗流感病毒药物:目前针对流感病毒的口服抗病毒药物主要是神经氨酸酶抑制剂,常用的药物包括奥司他韦 等 。一旦 确诊 流感,抗流感病毒药物使用越早越好,尤其是发病48小时之内使用,但即便病程超过 48 小时,一旦明确流感,也应积极用药 , 可以缩短病程 。
对症治疗措施:主要以退热、缓解不适为主。 一般 38.5 ℃以下且宝宝精神状态好可先不用退热药,可先用物理降温。
退热药物:体温超过 38.5 ℃,但体温不是唯一喂药标准,还要结合宝宝精神状,可用美林 ( 主要成分布洛芬 ) 或泰诺林(对乙酰氨基酚),其中一种。如发热频繁,间隔 4 ~ 6 小时后可重复使用, 24 小时内最多用 4 次。
注意:孩子 发热期间每 30 分钟测体温,持续高温要观察有无惊厥。 若孩子 发热伴精神不好、吃得很差、严重吐泻、尿量减少、抽搐等去看急诊。
提示:本内容仅作参考,不能代替面诊(文中所提及药品,必须在专业医生的指导下使用),如有不适请尽快线下就医。
在儿科神经领域,我们时常会遇到一种特殊类型的癫痫——儿童笑性癫痫。这种病症以发作时伴随的笑容或笑声为特点,容易让家长和医生混淆,误以为是孩子的顽皮表现。然而,儿童笑性癫痫是一种需要及时确诊和治疗的疾病。那么,儿童笑性癫痫究竟应该如何确诊呢?
首先,我们需要了解儿童笑性癫痫的基本特征。它通常发生在3岁至12岁的儿童之间,发病率较低,但症状却极具特点。孩子在发作时,会表现出不自主的、反复的笑声或笑容,有时伴随着面部表情的扭曲。这种笑容并非孩子感到高兴,而是一种病态的表现。
为了确诊儿童笑性癫痫,医生通常会采取以下步骤:
详细询问病史:医生会详细询问家长关于孩子发作的情况,包括发作的频率、持续时间、发作时的表现等。此外,还会了解家族中是否有癫痫病史,以及孩子是否有其他神经系统疾病。
体格检查:医生会对孩子进行全面体格检查,排除其他可能导致类似症状的疾病。如脑瘫、智力障碍等。
神经系统检查:医生会对孩子的神经系统进行检查,包括脑电图(EEG)、脑磁图(MEG)等。这些检查有助于发现脑内异常放电情况,从而为诊断提供依据。
影像学检查:如头颅MRI、CT等,可以帮助医生了解孩子脑部的结构变化,排除其他可能导致癫痫的疾病。
观察孩子发作时的表现:医生会观察孩子发作时的笑容或笑声,判断其是否符合儿童笑性癫痫的特点。
排除其他原因导致的笑容:医生还会排除其他可能导致孩子笑容的疾病,如精神疾病、感染性疾病等。
一旦确诊为儿童笑性癫痫,医生会根据孩子的具体情况制定治疗方案。目前,药物治疗是首选方法,如抗癫痫药物。对于部分难治性病例,可能需要考虑手术治疗。
值得一提的是,儿童笑性癫痫并非不可治愈。早期发现、早期治疗是提高治愈率的关键。因此,家长在孩子出现不自主笑容或笑声时,应及时带孩子就诊,以免延误病情。

癫痫的治疗药物种类繁多,包括但不限于抗惊厥药、情绪稳定剂等。药物的选择必须根据癫痫的类型、发作的频率和严重程度、患者的年龄和健康状况等因素综合考虑。其中,新型抗癫痫药物(AEDs)的发展为患者提供了更多的选择,这些药物在提高疗效的同时,力图降低副作用。
以卡马西平为例,这是一种常用的抗癫痫药物,特别适用于部分性发作的患者。它通过调节神经细胞膜上的离子通道,减少神经元的过度放电,从而控制癫痫发作。然而,卡马西平可能会引起一些不良反应,如皮疹、血液系统异常等,因此在治疗初期需要密切监测患者的反应。
对于一些难以控制的患者,可能会采用联合用药的策略。比如,左乙拉西坦是一种相对较新的抗癫痫药物,它的确切作用机制尚未完全明了,但它能够有效减少多种类型的癫痫发作,并且与其他药物相比,副作用较小,因此在联合用药中常被考虑。
当然,药物治疗并非一蹴而就的过程。患者在使用药物的过程中,需要定时定量地服用,不能随意中断或更换药物,以免引起癫痫发作的反弹或者药物副作用加剧。同时,医生会根据患者的病情变化,定期评估药物的效果和副作用,适时调整治疗方案。
癫痫患者的生活不仅仅是关于药物的治疗,还包括生活方式的调整。例如,保持规律的作息时间,避免过度劳累,减少压力,都是有助于控制病情的重要因素。在饮食上,虽然并没有特定的癫痫饮食,但均衡的饮食和适量的水分摄入对维持身体健康至关重要。
需要强调的是,癫痫患者对药物的个体差异很大,医生通常会根据患者的具体情况“量身定做”治疗方案。因此,与医生保持良好的沟通,及时反馈治疗效果和任何不适,对优化治疗方案至关重要。
总之,癫痫的药物治疗是一个复杂而细致的过程,它需要患者、家属和医生的共同努力,才能达到最佳的治疗效果。对药物的选择和应用,必须建立在充分了解患者病情的基础上,兼顾疗效与安全,以期让癫痫患者能够过上尽可能正常的生活。
展开更多













