 京东健康互联网医院
京东健康互联网医院
 网站导航
网站导航
重庆医科大学附属儿童医院于1956年由上海医学院儿科系迁渝创建,是集医教研为一体的国家三级甲等综合性儿童医院,是国家儿童区域医疗中心、国家一流本科专业建设单位、国家临床医学研究中心,国家发改委优质医疗资源输出单位,全国文明单位。医院现有渝中院区和两江院区两个院区,共有编制床位2480张,平均开放2200张。2022年医院门诊307.55万人次,住院量9.93万人次,全年互联网医院诊治11.51万人次,外埠病人比例近40%。医院现有教职员工3900余名,博士生导师46名,高级职称专家314名、享受政府特殊津贴专家15名。医院最早被国家授予儿科学硕士、博士学位授予点、博士后流动站,是首批儿科学国家重点学科、教育部重点实验室、国家级国际科技合作示范基地、国家级继续医学教育基地、国家级教学团队、国家精品课程、国家食品药品监督管理局药物临床试验机构、全国住院医师规范化培训示范基地、国家级儿童早期发展示范基地、国家干细胞临床研究备案机构。在复旦版全国最佳医院排行榜中连续13年位居儿科综合前三位,2021年度儿内科、儿外科均居全国儿童医院第三位。在2021年中国医院科技量值(STEM)排行榜中,医院五年综合居全国儿童医院第三位。医院是中华医学会儿科学分会常委单位、中华预防医学会儿童保健分会副主任委员单位,是《中华儿科杂志》、《中华小儿外科杂志》、《中国实用儿科杂志》、《临床小儿外科杂志》等杂志副总编、副主编单位及国内10余家杂志副总编和编委单位;是国家规划教材《儿科学》第六版主编和第七、八版副主编单位。医院专业设置齐全,有42个临床和医技科室,儿童重症医学、小儿呼吸科、新生儿科、小儿外科、儿科临床护理获国家临床重点专科建设项目。罕见病(PID)诊治技术、肝移植技术、脐带血造血干细胞治疗技术、先天性心脏病介入诊疗技术、介入肺科学技术、儿童癫痫手术、微创外科手术、极低出生体重儿综合救治及HIFU治疗儿童实体肿瘤等技术均达国家一流水平。医院是全国规模最大的儿科医师培养基地,承担着临床医学本科、硕士、博士、博士后教育及临床进修、医师规范化培训等教学任务。年招收本科、硕士、博士研究生400-500名,进修生及规范化培训人员400-500名。拥有先进、齐备的教学设备和临床技能训练室供学员学习和模拟训练。医院于2019年正式获批国家临床医学研究中心、是发育与疾病教育部重点实验室,“营养与生长发育、感染与免疫、先天畸形综合矫治、儿童慢性疾病研究与防控”为临床和基础研究主攻方向。拥有5个重庆市重点实验室和3个工程中心。小儿临床免疫、儿童保健、儿童呼吸病学、泌尿外科和新生儿病学是重庆市医学重点学科。近三年牵头国家重点研发计划项目3项,承担国家重点研发计划课题6项。医院是中国医院协会儿童医院管理分会副主任委员、全国医院后勤管理委员会副主任委员、中华护理学会副主任委员单位,是西部儿科发展联盟理事长单位,是“国家级公共机构能效领跑者”、全国医院后勤管理示范单位,国家互联互通四级甲等医院、重庆市“智慧医院”,医院组织绩效目标管理在全国有一定影响。医院高度重视国际交流与合作,已经与10多所国外一流大学、科研机构建立了稳定的合作关系。医院主动承担社会责任,参与公益活动,申请到“明天计划”“微笑列车”“重生行动”“肢残儿童矫治计划”“白血病基金”等各种基金项目,并牵头建立“重庆市希望工程--小天使基金”,为缓解贫困疾病儿童看病难做出了积极贡献。援助巴巴多斯、接受巴布亚新几内亚医生来院进修,对口援助“昌都市人民医院”、四川省西昌妇幼保健院;派驻多名青年骨干助力乡村振兴。医院将按照“医疗立院、人才强院、科教兴院、依法治院、文化建院”的发展理念,以“一切为了儿童健康”为已任,努力为促进中国儿科事业发展做出积极贡献。。


 4
4

 2
2

 149
149

 76
76

 8
8

 0
0
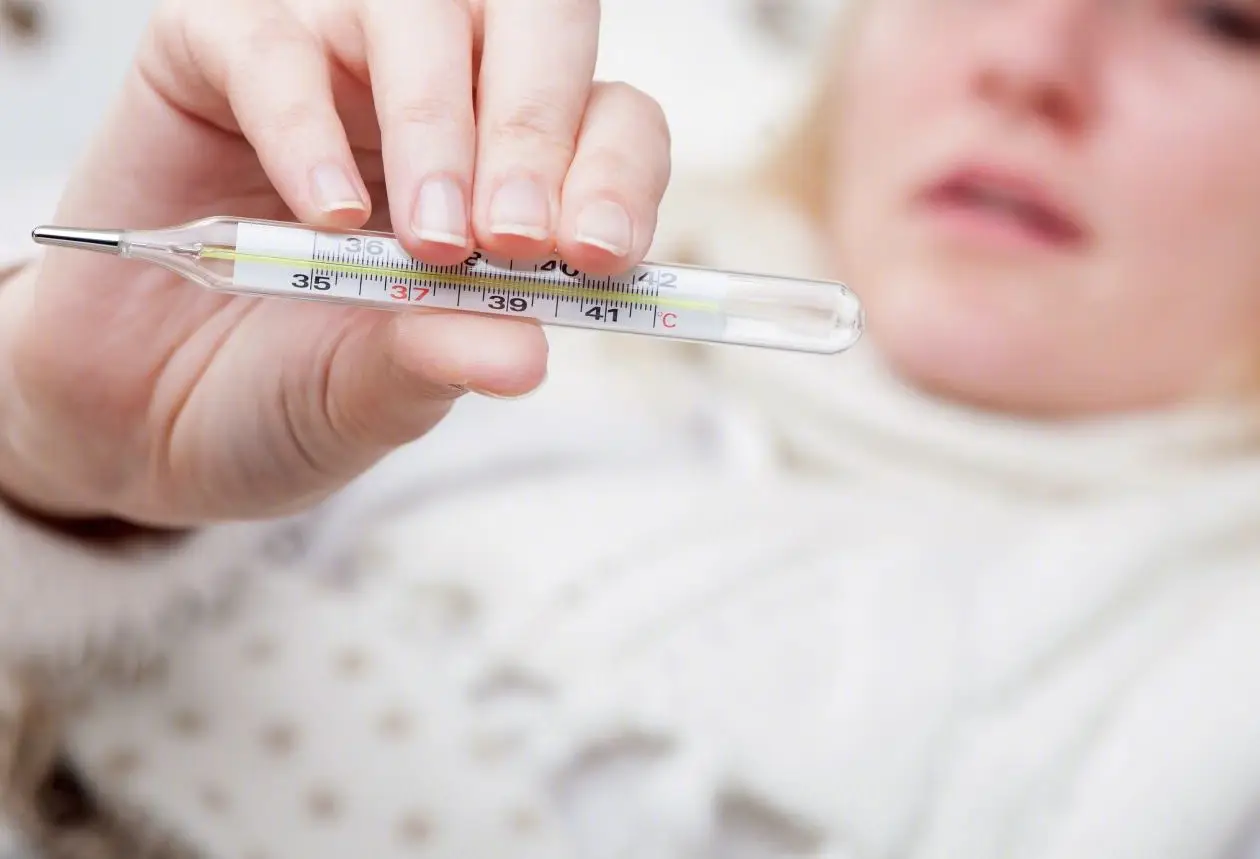
 0
0

 0
0

 0
0

 0
0
