当前位置:首页>
直肠癌手术方式介绍
作者:颜道明 主任医师 枣庄市胸科医院 麻醉科
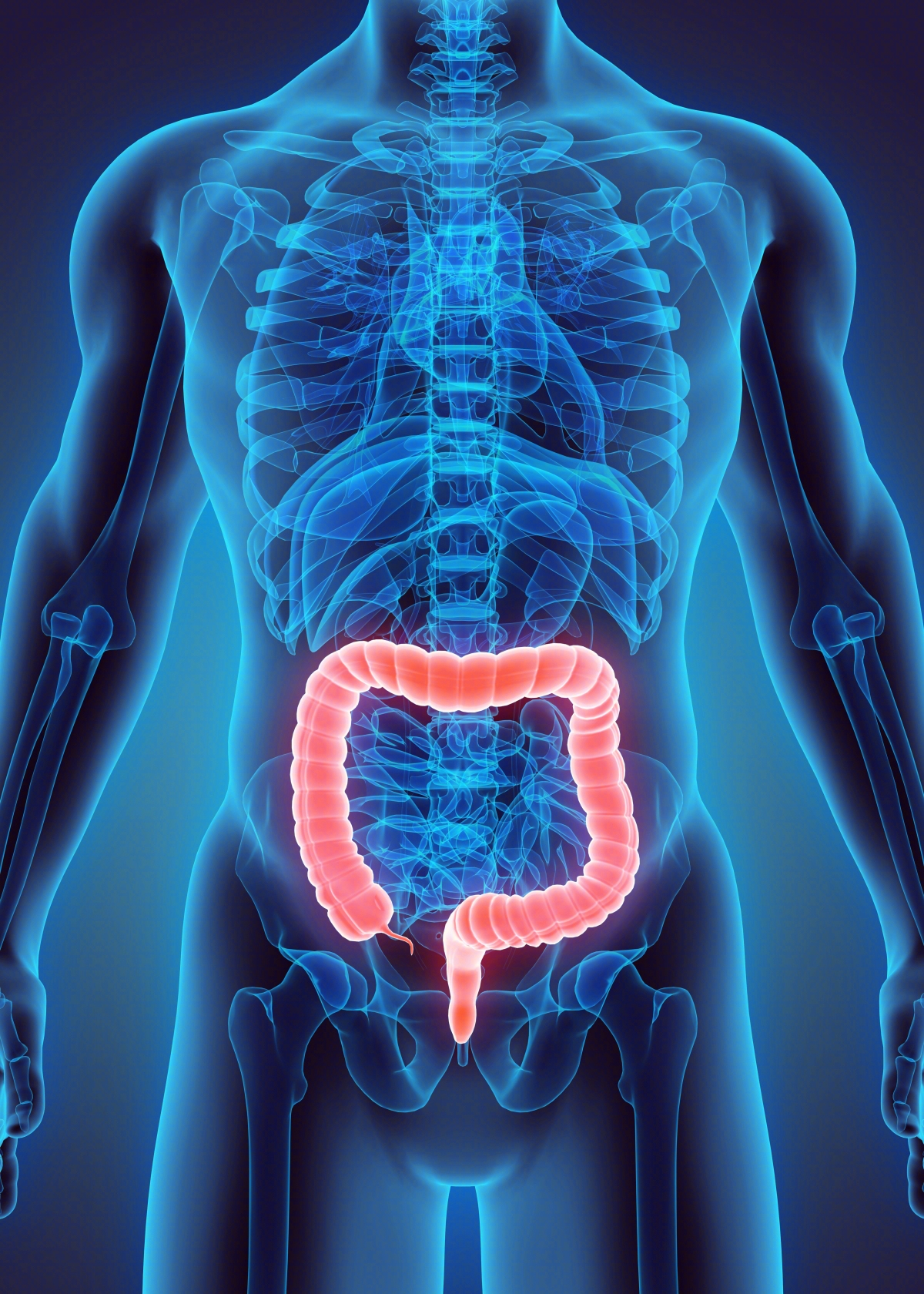
直肠癌是近年来发病率较高的一种恶性肿瘤,由于特殊的解剖位置和肿瘤生物学的要求,低位直肠癌手术存在一定的难度。与结肠癌和上段直肠癌单一、规范的手术方式不同,探索这一问题的学者较多,形成的手术方式也多种多样。
我国直肠癌的发病特点是以中低位多见(位于距齿状线7cm 以内,腹膜反折下的癌),约占直肠癌的70%~75%。目前尚无对低位直肠癌的精确定义。男性解剖学肛管长约2cm,女性约1.5 cm。直肠长度12~15 cm,可分为上、中、下3部分。因此,低位直肠癌通常被定义为距离肛缘<5 cm或距离肛管直肠交界处<3 cm的直肠癌。
直肠的分部
低位直肠癌的手术方式主要有10种:
(1)经肛门的局部切除;
(2)经骶后入路的局部切除;
(3)经肛门全直肠系膜切除(transanal total mesorectal excision,TaTME);
(4)Hartmann术(肿瘤切除远端封闭,近端造口);
(5)Dixon术(低位直肠癌前切除术);
(6)Parks术(结肠-肛管吻合术);
(7)Bacon术(结肠经肛拖出吻合术);
(8)括约肌间切除术(intersphincteric resection,ISR);
(9)Miles术(腹会阴联合切除术,abdomen perineal resection,APR);
(10)腹会阴柱状切除术(extralevator abdominoperineal excision,ELAPE)。
1、经肛门局部切除
经肛门局部切除主要分直视下经肛门切除和利用肛门内镜显微手术(TEM),主要适用于特定的早期直肠癌,对T、N分期有较严格的限制,直径在3cm内,术前MRI和直肠内超声检查评估淋巴结必须为阴性(淋巴结直径<3 mm)。严格掌握适应证,可取得良好的长期预后。术中仍要求肠壁全层切除,切除边界1 cm以上,肠壁缺损反复冲洗后予以缝合,切除标本须做连续大切片病理学检查,明确环周切缘阴性,否则须追加手术。对于本文探讨的距肛缘5cm的低位直肠癌,充分扩肌后自动拉勾牵开肛门,直视下已能顺利切除缝合,一般无须行肛门镜平台的手术。
2、经骶尾部入路直肠癌切除
经骶尾入路的直肠癌切除术主要有两种:Kraske术和Mason术,Kraske术不切断肛管括约肌,而Mason术切断肛管括约肌。经骶尾入路的局部切除,术野显露好,切缘易掌握,切断的括约肌用粗丝线对合缝合后,不影响肛管括约功能。但有较高的感染和吻合口漏发生率(约20%),术野须充分冲洗,放置有效引流,引流管引出口靠近肛缘,一旦出现漏,可按单纯肛瘘处理。经骶尾入路只适用于T分期在T1以内、MRI和直肠内超声无淋巴结转移的早期低位直肠癌,肿瘤大小不受限制,可行肠段切除吻合。
3、TaTME
TaTME是近5年逐渐开展并受到结直肠外科医生广泛关注的一种手术方式。TaTME是完全经肛门,由下往上分离直肠系膜直至肠系膜下动静脉的手术方式,其优点是良好的下切缘和环周切缘,适用于腹膜反折下的直肠癌,有学者将其用于距肛缘≤6 cm的直肠癌,尤其适用于肥胖、强壮和骨盆相对狭窄的青壮年男性病人。笔者认为,不要刻意强调完全经肛门切除,腹腔镜辅助下的TaTME更安全,副损伤少,且容易清扫肠系膜下动脉根部淋巴结。在左结肠动脉缺如的变异情况下,游离肠系膜下动脉,保留乙状结肠动脉分支以保证近端结肠血供非常重要。完全经肛门手术完成乙状结肠动脉的保留、仅结扎直肠上动脉并清扫肠系膜下动脉根部淋巴结是极有难度的,几乎不能完美实现。
4、Hartmann术
Hartmann术为直肠肿瘤切除后远端封闭、近端造口的手术方式。该手术主要用于不能耐受手术,或已有肛门功能不全的老年病人。分离到足够切缘后,由于是针对低位直肠癌,会阴组医生经肛门内荷包缝合将肿瘤隔离,充分冲洗残留直肠肛管后,经腹用闭合器离断或经肛门离断,封闭残端。该手术对部分病人可免去肛门切除手术,术后恢复快,远期疗效待商榷。
5、Dixon术
随着圆形吻合器的发明和应用,低位肠段吻合的难度大大降低,低位前切除术也被应用于治疗低位直肠癌。目前,腹腔镜低位直肠前切除术是直肠癌手术中保留肛门控便功能及根治效果最为满意的术式。根据全直肠系膜切除(TME)原则,距离肿瘤2cm的远端切断,保留完整的肛管,若能保留3~4 cm的直肠残端,更能保证肛门排便功能的完整性。应用吻合器的Dixon手术目前仍为首选,其长期存活率和无病存活率均不亚于Miles术。而对于距离肛缘<5 cm的肿瘤,须特别注意远切缘是否足够,如切除在齿状线以下时往往不能进行常规吻合,此时可以采用其他吻合技术,如Parks术、Bacon术和ISR。这些不同的吻合方式,严格意义上仍然是低位直肠癌前切除术的延伸或演变。
6、改良Parks术
该术式为在腹部手术切除肿瘤后,由会阴组医师从齿状线上方1 cm切断直肠,再行结肠断端全层与齿状线处黏膜及肌层的吻合,吻合口位于齿状线附近。适用于距齿状线上4~6cm以内无法行Dixon术或吻合器吻合者,但Parks手术导致粪便存储功能锐减,造成早期排便功能控制欠佳。由于Parks术后吻合口漏发生率较高,需要常规进行腹部结肠造口,给病人带来不便和再次手术的经济负担,近年来应用在减少。
7、Bacon术
该术式的腹部操作与Dixon术相似,一般于结肠内置入小儿麻醉螺旋导管作支架,拖出肛门结肠浆肌层与肛管缝合6~8针固定,10d左右自动脱落,但增加了会阴部手术过程,将结肠经腹拖出切除肿瘤然后与肛管吻合,适用于低位直肠癌、直肠阴道瘘、部分放疗后、低位吻合失效和低位吻合口漏再手术的病人。由于该手术需要较长的近端游离肠段,术后肛门括约肌功能不甚满意,控便功能差。将肠管结扎在螺纹导管上的距离应在肛门外2cm,过长可能须二期切除多余肠管,此术式因在体内无吻合口,发生漏的机会少,但有部分病人出现肠管回缩。
改良Bacon术(手术顺序:左上→左下→右)
9、括约肌间切除术(ISR)
相比较Bacon术和Parks术,ISR的肿瘤位置更低。近年来,ISR逐渐用于距齿状线2~5 cm以内的早期直肠癌(T1或部分T2),能达到肿瘤彻底切除和获得满意的排便控制功能。该术式是用腹腔镜从腹腔分离直肠到达盆底后,会阴组在肛门直视下从肿瘤下缘足够处切开至肛管内外括约肌之间,随后向上游离达肛提肌处与腹腔镜组会合。该术式保留肛门外括约肌及部分内括约肌,可以获得足够的远端切缘,从而达到肿瘤根治及保留肛门(保肛)的目的。适用于距齿状线2~5 cm、未侵犯内括约肌且分化程度高的直肠癌病人。
有研究证实,腹腔镜ISR是安全可行的,ISR的R0切除率为97.0%,围手术期病死率为0.8%,总并发症发生率为25.8%,局部复发率为6.7%(中位随访时间56个月),5年中位存活率为86.3%、无病存活率为78.6%。其根治效果和长期预后不亚于Miles术;术后短期内肛门功能明显受损,但6个月后发现肛门功能逐渐恢复,并随时间延长甚至接近术前水平。内括约肌是否完全切除为影响术后肛门功能的主要因素,行全内括约肌切除病人的控便功能较差。
10、 腹会阴联合切除和柱状切除
传统直肠癌APR仍是不可保肛的低位直肠癌病人首选的治疗手段,尽管采用了TME技术,但在直肠游离阶段,一般随着系膜的缩小,必然导致标本形成狭窄的“腰部”。文献报道狭窄处正是肿瘤残存复发之处,严重影响病人存活率,其术后效果仍没有得到明显改善。近年来对T3~T4期低位直肠癌病人逐渐推广了ELAPE,标本呈圆柱状,其效果可明显降低环周切缘阳性率以及术后局部复发率。柱状切除的不便是术中须更换体位,两次消毒铺巾。这两种手术都切除了肛门,病人的生存质量受到影响,由于局部晚期的低位直肠癌常规推荐新辅助放化疗,且可用环周切缘来判断手术质量,故柱状切除似无必要。
本站内容仅供医学知识科普使用,任何关于疾病、用药建议都不能替代执业医师当面诊断,请谨慎参阅
-
总交流次数
67
医生回复次数
26
患者:男 27岁
-
总交流次数
27
医生回复次数
15
患者:女 9岁
-
总交流次数
3
医生回复次数
2
患者:男 60岁
-
总交流次数
32
医生回复次数
18
患者:男 9个月16天
-
总交流次数
44
医生回复次数
25
患者:男 45岁
-
总交流次数
32
医生回复次数
17
患者:女
-
总交流次数
32
医生回复次数
16
患者:女 53岁
-
总交流次数
4
医生回复次数
2
患者:女 12岁
-
总交流次数
39
医生回复次数
18
患者:男 32岁
-
总交流次数
52
医生回复次数
29
患者:女
-
筛查和早期发现可以降低结直肠癌(CRC)的死亡率。仅十年来,出现了多种侵入性、半侵入性和非侵入性的筛查方式。随着对结肠镜检查质量的重视,提高了结直肠癌筛查和预防的效果,新技术在检测肿瘤方面的作用,如人工智能,也正在迅速崛起。
为了降低结直肠癌的发病率和死亡率,研究者对各种筛查方式进行了研究。这些方式包括 基于粪便的方式,使用计算机断层扫描(CT)或胶囊内窥镜的半侵入式方法,通过乙状结肠镜或结肠镜直接观察远端或整个结肠。
多项随机对照试验结果显示,基于愈创木酯法检测粪便隐血试验(gFOBT)和乙状结肠镜检查可以降低CRC的死亡率。目前还没有发表结肠镜作为筛查工具的临床对照试验;然而,前瞻性队列研究和病例对照研究的结果支持其应用。
粪便免疫化学检测(FlT)尚未通过随机对照试验进行测试,但其有效性是有理论支持的,其对CRC的灵敏度和特异度比gFOBT更高。CT结肠造影和多靶点粪便DNA检测还没有在前瞻性或回顾性研究中进行过探索,有一些研究对它们检测CRC的能力与结肠镜检查进行了比较。下文总结了结直肠癌筛查的建议和具体筛查方式的证据。
筛查建议
美国预防服务工作组(USPSTF)建议对结直肠癌进行筛查,但没有确定首选方案;美国多社会工作组(USMSTF)提出了一种分层筛查方法,建议将结肠镜检查或FIT作为首选方案,然后再选择其他方案。
在大多数进行CRC筛查的国家, 建议的初始筛查年龄为50岁。USMSTF和美国内科医生学会建议,对于一般人群,初始筛查年龄为50岁。美国癌症协会(ACS)最新的CRC筛查指南建议,初 始筛查年龄为45岁,因为早发CRC的发病率大幅上升。USPSTF最近的建议草案也将开始筛查的年龄降低到45岁,但它将这一建议证据等级定为B类,对50-75岁人群进行筛查为A类建议。
美国胃肠病学会的临床指南建议将筛查年龄降低到45岁,这是一个基于极低质量证据的有条件建议。ACS和USPSTF的建议都是基于CRC流行病学以及计算机模型分析的结果,还没有研究证实CRC筛查对45岁-49岁人群的有效性。 CRC风险较高人群被建议在较早的年龄开始筛查,包括一级亲属中有CRC患者。建议这类人在40岁时开始筛查,或相对家族中被诊断出CRC最小年龄提前10年开始筛查。
对于患有炎症性肠病(溃疡性结肠炎和克罗恩结肠炎)、有CRC家族史或基因突变携带者的人来说,开始筛查的年龄和连续筛查的时间间隔是不同的,因为这些人群CRC的终生风险一直在增加。
在所有指南中,一致强烈建议对50岁-75岁人群进行CRC筛查(例如,USPSTF为A级)。一般来说, 大多数指南不建议在85岁以后进行筛查。对75-85岁的人应进行有针对性的筛查:如果以前没有接受过筛查,或者他们的估计寿命在10年以上,则建议接受筛查。一项评估了≥85岁年龄组筛查的研究显示,这一人群的预期寿命的增长很小,建议对老年人筛查的风险和益处进行仔细评估。
筛查方式
基于粪便的筛查方法
基于粪便的筛查方式包括gFOBT、FIT和包括FIT的多靶点粪便DNA检测。基于粪便的方法的主要原理是,CRC会引起隐性出血,可以从粪便中检测出来。基于粪便的筛查的好处是无创、低成本。gFOBT检测伪过氧化物酶活性,是对粪便中血红蛋白的间接测量,某些饮食和药物可能导致假阳性结果。Hemoccult Sensa(高灵敏度FOBT)对CRC的单次测试灵敏度达76%,特异度>85%。多项随机临床试验显示,使用基于粪便的筛查对降低CRC的死亡率有好处。这些临床试验表明了 每年或每两年筛查一次筛查的益处。
与gFOBT相比,FIT直接测量粪便,具有更高的灵敏度和特异度。大多数指南建议每年进行一次粪便检测,以筛查CRC,但美国医师协会建议 每两年进行一次gFOBT或FIT,而不是每年一次。这是基于一项研究的结果,该研究比较了每年或两年一次的gFOBT筛查效果,结果显示两个筛查队列的死亡率没有差异。
与FOBT相比,FIT有几个优点,包括使用一份而不是三份粪便样本,检测前没有饮食限制。一些研究将FIT与gFOBT和结肠镜检查进行了比较。一项纳入1996-2003年间19项研究的荟萃分析显示, FIT在检测CRC方面的总体灵敏度和特异度分别为79%和94%。
结肠镜检查
粪便检查显示阳性都需要进行后续的结肠镜检查,有研究探索了粪便筛查阳性后进行结肠镜检查的时间间隔的临床影响。一项研究报告称, 粪便试验阳性后肠镜检查延迟超过6个月会增加死亡率。另一项研究显示,如果在FlT阳性后超过6个月才进行结肠镜检查,则整体CRC和IV期结肠癌的发生风险更高。
间接可视化筛查测试
CT结肠造影(CTC)或虚拟结肠镜检查是一种评估CRC的半侵入性方式,USPSTF和USMSTF认为可 每五年评估一次。对于大于10mm的病变,其灵敏度从67%到94%不等。这种检测方式的不利因素有:成本高、偶然发现的病变需要更多的医疗资源来进行评估,但整体效益较低,且在大多数中心没有基础设施可以在CTC检查的同一天进行结肠镜检查,如果发现息肉,需要进行第二次肠道准备以进行后续结肠镜检查。
结肠胶囊内镜检查
结肠胶囊内镜(CCE)是一种较新的非侵入性检查方法。2009年推出了第二代名为Pillcam-2的CCE检查,其对大于6mm病变的灵敏度和特异度分别为88%和82%。CCE已被FDA批准用于因技术或其他原因无法完成结肠镜检查的患者。 还没有学会组织推荐CCE用于结直肠癌筛查。
基于血液的筛查测试
检测早期CRC和癌前息肉的血液测试非常受欢迎,可以提高筛查的接受率,减少筛查的危害和成本。检测mSEPT9 DNA的血液测试是FDA批准的检测,可用于拒绝其他筛查方式人群的筛查。对19项筛查研究的荟萃分析表明,其检测CRC的灵敏度和特异度分别为69%和92%。
该方法并未得到USMSTF或USPSTF的推荐,因为其灵敏度较低,成本较高,且有遗漏高风险病变的风险。其他潜在的血液标志物,如检测循环肿瘤DNA或基于血液的多组学标志物正在研究中。
直接可视化筛查测试
柔性乙状结肠镜作为一种筛查工具,已被证明能够大幅减少CRC的死亡数。切除癌前息肉,尤其是晚期病变,并在最早阶段诊断出CRC是这种检查方式的优势。队列研究表明,结肠镜检查可以大大降低CRC的发病率和死亡率,但没有随机临床试验证实其有效性。波兰的一项国家级CRC筛查项目报告称,在超过17年的随访中,与普通人群相比,接受结肠镜检查的人,CRC 发病率降低了72%,死亡率降低了81%。
参考文献:
BMJ 2021;374:n1855京东健康互联网医院医学中心
作者:毛息花,肯塔基大学公共卫生硕士。主要研究方向为癌症流行病学与慢性病流行病学。
-
如果大肠直肠癌发现得早,就是一种预后很好的癌症,存活率可达95%以上,但除了众所周知的手术切除外,大肠直肠癌还有化疗、放疗、靶向治疗等不同的治疗方法,但值得注意的是,3期以后,只有直肠癌才可采用放射线治疗,大肠癌不能全用,因此,并非所有的治疗方法都能被广泛应用。
直肠癌的大肠分期
大肠直肠癌的分期基本上是差不多的,但是位置不同,要注意的也不一样。周围的大肠也有小肠、膀胱,因此,周围的器官、血管如何保持完整,在治疗大肠癌时需要注意;直肠距离较远,但有肛门问题,因此,更需要考虑患者术后的生活质量。
0期:原位癌,癌细胞只在上皮层表面,尚未侵犯到深层,通常经手术切除后可100%治愈。
1期:肿瘤仅局限于黏膜表面,如果第一次手术非常成功地清除了全部肿瘤,存活时间约为5年左右。
2期:癌细胞侵袭肠壁肌肉层,但未发生淋巴腺转移,存活率约8~9成。
3期:癌细胞有淋巴腺转移,此时5年的存活率约为40%左右,平均3~4年左右。
4期:癌细胞已发生远端器官转移,5年生存率仅剩5%,平均生存率为1~3年。
治疗肠癌的方法。
1期和2期大肠癌都只需手术,基本上不需要化疗,除非有高复发风险的病人可以多次联合用药;3期还需在手术后进行完整的辅助化疗,以确保肿瘤全部消失;4期则建议采用化疗联合标靶治疗,以消除远端转移。
由于大肠癌95%是由息肉演变而成,一般要10年以上才会变成癌症,而且还得再过5~10年才会进入第4期,因此,一般第4期的病人年龄较大,都会到60、70岁以上,目标主要是让远端转移的器官消除毒性,使身体更舒适。但目前只有前18~24次的靶点药物有健保付款,后面要自费,每针约3~5万元。
而且在这个时候,也有病人会怀疑,如果化疗没有效果,靶子太贵了,那我能不能用放射疗法杀死癌细胞?放射线是一种高能损伤,每次损伤一点点,健康组织本身就会慢慢恢复,但是癌细胞不会;但是大肠的部位还有小肠、膀胱、子宫,特别是小肠非常敏感,对于身体已经比较虚弱的人,放射线太多,需要修复的器官太多,过程很痛苦,而且对身体也有很大负担,所以不推荐这么做。



