当前位置:首页>
超保密实验:俄罗斯制出防辐射疫苗
在十分保密的情况下,俄罗斯生物学博士维亚切斯拉夫·马利耶夫完成了防辐射疫苗的研究。这项发明几年前还显得不可思议,如今终于成了现实。
马利耶夫介绍了防辐射疫苗的运作原理。如果生物受到辐射,体内细胞的某些蛋白质会发生变化,类似于感染了毒素。防辐射疫苗就是借助注入特殊的抗体,消除这些毒素。疫苗已经通过了各阶段实验,包括在血液等人体组织内的实验。各项实验的结果都很好。注射疫苗的动物即便遭受能致死的大剂量辐射,也能存活。人体细胞内的毒素也能被疫苗中的抗体肃清。
防辐射疫苗在肿瘤学和核辐射扩散突发事件中具有重大实践意义。它能减轻癌症化疗的副作用,保护核电站工作人员及其附近地区民众的健康。在福岛核电站发生泄漏事故后,日本曾向马利耶夫求助。俄科学家将手中现有的约1000支疫苗制剂和抗辐射血清全部交给了日本。
然而,为何如此神奇的疫苗在科学界罕有人知晓,媒体上也几乎不见任何报道?原因在于该领域的研究迄今仍处于保密阶段。
据马利耶夫透露,美国也参与了疫苗研制工作。10年前,马利耶夫刚发表该领域的初步研究成果,美国人就很感兴趣。美国航天局派出几位专家,与马利耶夫一起在莫斯科的实验室中工作。美国还提供了研究资金,因此也享有防辐射疫苗的专利权,但是获得防辐射抗体的方法等几项核心技术均掌握在俄专家手里。
美国人之所以看重防辐射疫苗,与星际旅行航天计划有关。疫苗研究就是该计划的一部分。鉴于在通往遥远星球的漫长道路上,宇宙内的辐射将严重威胁宇航员的身体,防辐射疫苗的作用显得非常关键。
另外,中国人如今也表现出浓厚兴趣。马利耶夫说,“他们天天打电话来,提出各种优惠条件”,但目前俄方仅仅同意考虑一下进行联合实验的可能性。
本站内容仅供医学知识科普使用,任何关于疾病、用药建议都不能替代执业医师当面诊断,请谨慎参阅
-
总交流次数
17
医生回复次数
10
患者:男 43岁
-
总交流次数
39
医生回复次数
25
患者:男 16岁
-
总交流次数
16
医生回复次数
5
患者:女 19岁
-
总交流次数
19
医生回复次数
12
患者:女
-
总交流次数
10
医生回复次数
4
患者:女 34岁
-
总交流次数
102
医生回复次数
55
患者:女 43岁
-
总交流次数
41
医生回复次数
22
患者:男 2岁6个月
-
总交流次数
32
医生回复次数
15
患者:男 73岁
-
总交流次数
26
医生回复次数
11
患者:男 28岁
-
总交流次数
27
医生回复次数
11
患者:女 22岁
-
新型冠状病毒肆虐,大家都或多或少的有些恐慌,也是,这次的病毒疫情传播之快,令医生、专家、学者都瞠目结舌。与此同时,全国各地没有被感染的人,开始寻找有效预防的方法。

这几天,药博士也是不遗余力的在给大家做科普,做辟谣。从板蓝根、大蒜、到有效的药物,再到正确的5种消毒方式,每一篇都深受大家的喜爱,也被广泛的转发,但是不少朋友留言,问免疫球蛋白能否用于预防新型冠状病毒?给大家解答一下:
免疫球蛋白是个啥?
要说免疫球蛋白的发明,也不能叫发明了,本身就是人体存在的东西,人为什么会存在免疫球蛋白呢?因为人总会接触到各种各样的细菌、病毒等外界的抗原,根据免疫学的原理,感染性疾病在发病两周后,患者体内会产生相应的特异性抗体,随着人体抵抗疾病的成功,疾病逐渐恢复,有些抗体会逐渐消失,有些抗体会留在人体血液中,时间或长或短。
还有一种情况就是主动免疫的,也就是我们从小注射的疫苗,产生了抗体,也在血液中持续存在,有的可能几年,有的甚至是一辈子都有抗体。抗体的化学基础都是免疫球蛋白,但免疫球蛋白并不都具有抗体活性。但大家可以简单粗暴的理解成,如上种种的抗体组成了血清中的免疫球蛋白,这也就是广谱的免疫球蛋白。
免疫球蛋白能预防新型冠状病毒吗?
很明显,在此次疫情爆发之前,健康成人血清分离出来的广谱免疫球蛋白中,根本就没有抗新型冠状病毒的抗体,所以并不能预防新型冠状病毒感染。健康成人一般都是打过各种疫苗的,所以可以用来预防麻疹、甲型肝炎等病毒性感染。但是,注射人免疫球蛋白能提高免疫力,这个没毛病!
广谱的免疫球蛋白都有哪些作用?
主要用于免疫球蛋白缺乏,如重症感染,新生儿败血症和艾滋病等,也可用于自身免疫性疾病,如原发性血小板紫癜,川崎病等。人广谱的免疫球蛋白虽然对于新型冠状病毒本身没有直接抵抗作用,但是对于治疗新型冠状病毒的重症感染依然是有效的,因为伴随感染的同时,后期还有多种病原同时感染,所以人免疫球蛋白对于重症感染是有帮助的。不能用于预防,但是可以用于治疗相关并发症。注意:免疫球蛋白一般是静脉注射,少有肌肉注射的剂型,口服的一般是无效的!
特异性免疫球蛋白
制作特异性免疫球蛋白的血浆是来自患某种疾病的病人恢复期的血浆,则具有抵抗这种疾病的功能。以及对健康献血者进行超免疫注射,即注射疫苗使受注者产生抗体,用单采血浆术获得含有特异性抗体的血浆。通常,有抗甲型、乙型肝炎、抗风疹、抗破伤风、抗狂犬病等多种特异性免疫球蛋白。防治专一疾病比广谱的免疫球蛋白要好很多。

当年SARS的时候,后期也有了针对SARS的特异性免疫球蛋白产品,这个产品在治疗非典危重病人,以及后期的战略性技术储备和治疗药品储备方面都具有非常重大的意义。这一次,面对突如其来的新型冠状病毒,直接给病重的患者使用已经恢复期患者的血清,不是不可以,而是可能因为抗体效价不高,导致无效。
特异性免疫球蛋白,其实有一步浓缩和病毒灭活的过程,不但抗体效价高了,而且人本身可能带有的乙肝病毒、艾滋病毒等被灭活了,安全性也大大提高。
-
作者 | 开心爸孔令凯
文章首发于 | 儿科医生孔令凯
9月即将过去,又进入接种流感疫苗的时期了,各地疫苗也在陆续上市,大家可以尽快去接种啦。
当然还得强调,从现在开始,到明年流感季结束前,只要没有接种流感疫苗,什么时候有苗什么时候就要接种,有保护总比自己扛着好。
本文先说几个常见知识点,几个更新的知识点,每年流感疫苗问题都差不多,各大科普基本都会讲到,咱们就不细说了。
之后讲几个难题,从第8条开始,这是其他地方基本都没讲到的。

一 没有禁忌症的都去接种流感疫苗吧(包括孕妈妈和哺乳期)
6月龄以上,没有流感疫苗接种禁忌的,全都去接种吧,这里的全部包括孕妈妈,哺乳期妈妈。就儿童而言,老美那边的流感疫苗,18岁以下的接种率能到63%,虽然咱们每到流感季就说流感疫苗缺货,但国内儿童接种率也就相当于美国的一个零头。
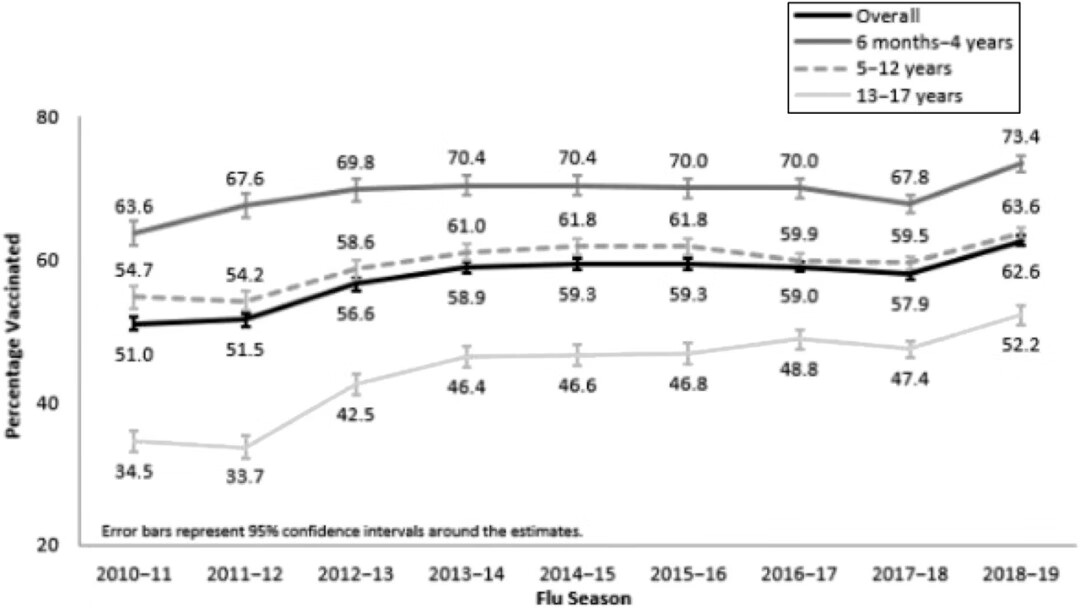
上图是美国历年18岁以下儿童流感疫苗接种率
对于肌肉注射的灭活的流感疫苗,禁忌症可以简单记忆为对疫苗成分(辅料、甲醛、裂解剂及抗生素)严重过敏和目前生病较重的不能接种,其余情况都能接种。
解释下:
如果目前有较轻的疾病,比如有些发热、流涕,孩子状态好的情况,可以接种。这个是美国AAP[1]今年的建议,国内[2]今年的建议是等疾病恢复后再接种,其实国内这种建议是比较符合现实情况的,家长们不会在孩子发热时,带孩子去接种疫苗。
注意,这里写的是严重过敏反应(Anaphylactic reaction),就是会导致水肿严重,呼吸困难,血压降低那种,而不是接种完身上起点皮疹,一会就消掉那种。
上次接种流感疫苗后 6 周内出现吉兰-巴雷综合征,不是禁忌证,但应特别注意。
疫苗过敏里面,不包括鸡蛋过敏,后面会讲。
这里面,孩子近期使用过激素,有免疫缺陷性疾病,孩子近期接种过减毒活疫苗,孩子最近使用过抗流感药物,统统都不是接种这种灭活的流感疫苗的禁忌症。
对于鼻喷的减毒活流感疫苗,国内规定必须是3岁以上的孩子才能使用,和其他的活疫苗的禁忌差不多,具体包括:
-
接种前 48 小时服用过流感抗病毒药物者;
-
2-4 岁患有哮喘的儿童;
-
因使用药物、HIV 感染等原因造成免疫功能低下者;这里加一下,先天性免疫缺陷的也不要使用这种[4];
-
需要与严重免疫功能低下者进行密切接触的人群;解释见第7条
-
孕妇和使用阿司匹林或含有水杨酸成分药物治疗的儿童及青少年也禁止接种。哺乳期可以使用,但说明书又写没有临床数据。
二 接种3价的好还是4价的好?
咱们别虚伪,肯定是4价的保护性更好,因为能多保护1种乙流的一个系(Yamagata 系)呢。但是也强调下,到了接种时间,有4价的接种4价的,没有的话,那就接种3价的,不要为了等4价的而耽误接种。
3价的包括甲型中的 H1N1、H3N2 亚型及乙型病毒的Victoria 系,4价的除了以上之外,还多了一个Yamagata 系。
在保护力上,3价和4价的,在共同含有的疫苗成分上是没有区别的,4价的,多了个Yamagata 系的保护。
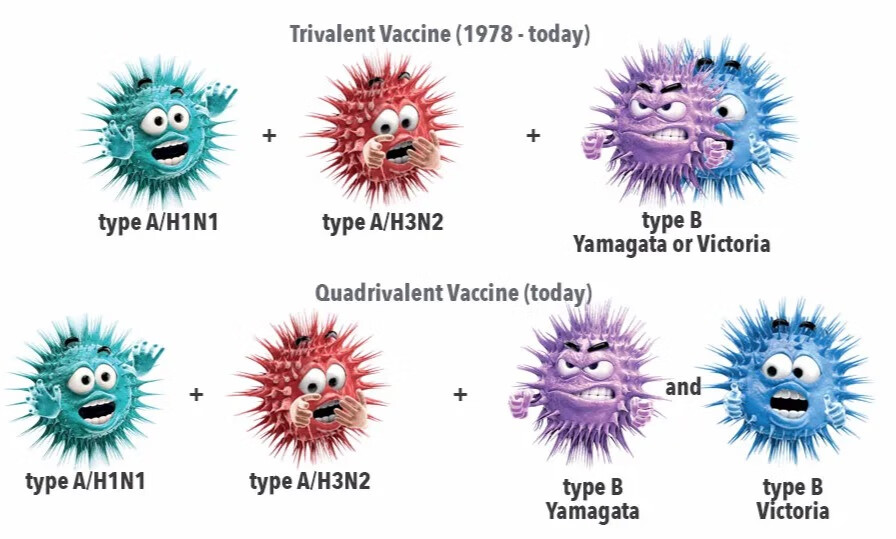
所以,在现在这个阶段,如果有4价疫苗,也有3价疫苗,那推荐选择4价的,如果只有3价的,那就接种3价的,不要耽误,尽早接种,尽早保护。
以上也是各大机构,都推荐说没有首选3价和4价,有哪个接种哪个的原因。
但是大家注意,国内对于3岁以下儿童,只有3价的疫苗,没有4价的。

三 使用鼻喷的还是肌肉注射的?
3岁以下孩子,只能用肌肉注射的。
3岁以上孩子,会面临有鼻喷的流感疫苗(国内只有3价的)、肌肉注射的4价疫苗、肌肉注射的3价疫苗这三种情况。
当然在都有的情况下,还是首选肌肉注射的4价疫苗,如果没有4价的,那剩余两个,哪个都行。
再强调一句,不要为了等4价疫苗,而耽误了3价疫苗的接种。
四 什么时候接种最好?
中美指南基本都是一致的,因为都是北半球国家,流感流行季节是一样的。
给出的结论都是在10月底前完成接种最好,没写最早什么时候接种,但看隐含的建议是最好不要早于9月份。
所以,如果孩子只需接种1针疫苗,在10月底前接种最好[1],如果接种2针,那第一针在9月底完成,保证第2针在10月底前接种完成,但是大家要注意,这是在疫苗充足的情况下的推荐,如果你所在地区10月份就没苗了,那就在9月时有苗就尽快接种。
下面讲原理:
最好的疫苗时机,能在流感开始流行时就产生效果,达到最早的防护,也能维持足够长的保护效果,到流感季结束后再没有效果。
但是因为我们不能100%明确什么时候你所在的地区流感开始,只能基于以前流感流行趋势,认为在10月底前完成疫苗接种,等2周左右产生免疫效果,能在接下来的流感季节,给与最好的、最长时间(6-8月)的保护。
如果在7,8月份进行接种,目前数据是,对于老年人,其抗体滴度下降后,可能对晚春时的流感(5月份左右)保护力降低,这里相应的儿童的数据有限。

五 接种几针或几剂呢?
中美关于接种针次的推荐是一样的,下面把咱们国家的指南贴出来:
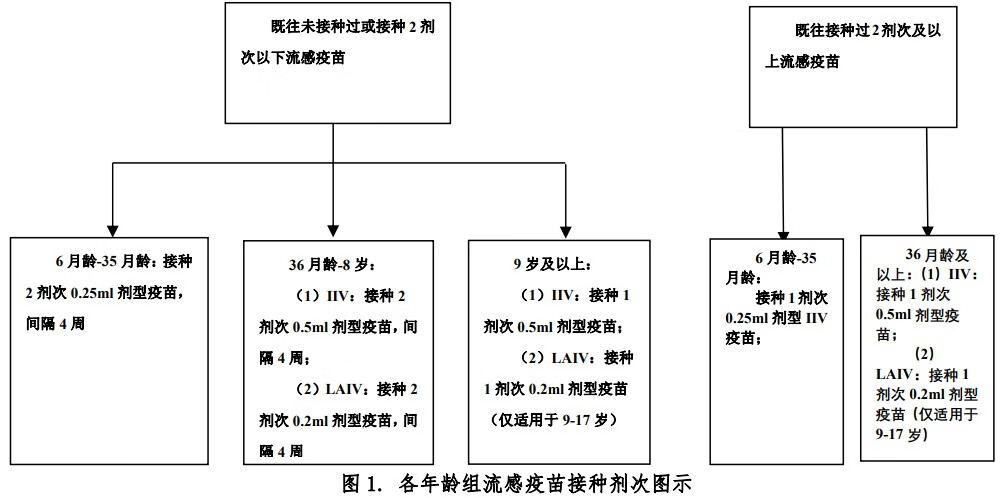
IIV:灭活流感疫苗(肌肉注射的) LAIV:减毒活流感疫苗(鼻喷的)
注释1:既往定义为2020年7月1日前。
注释2:这里是国家指南,但是说明书上写的是,对于3岁以上的孩子只能接种1针。所以,在实际接种时,之前只接种过1针的和没接种过流感疫苗的3岁以上孩子,可能还是只给接种1针。
六 鸡蛋过敏的,到底是否能接种?
当然可以,国内外的指南都是写的,完全可以接种。
国内指南强调了,咱们国家从来没有在药典中提到鸡蛋过敏是禁忌症。
国外资料中,美国儿科学会[1]是最激进的,认为鸡蛋过敏和非过敏患者,疫苗后的严重过敏反应是一样的,所以在接种流感疫苗前,无需询问是否鸡蛋过敏,也无需对于鸡蛋过敏的患儿,接种特定的流感疫苗或者需要在特定医疗机构接种,接种后,也无需特别的观察期。
但是美国CDC[3]提到,如果是对鸡蛋是严重过敏的,比如出现血管神经性水肿,呼吸窘迫等问题,如果接种的是减毒的活疫苗(鼻喷流感疫苗),要在医疗单位接种。
针对鸡蛋过敏人群接种后观察期,AAP和CDC认为无需特殊观察期,但是接种委员会(ACIP)认为接种后最好观察15分钟,要坐着或者躺着,避免出现晕厥而导致受伤[3]。
综上,鸡蛋过敏的,大胆接种去吧。另外,反正现在咱们国内诊所都会执行接种后观察15-30分钟才让离开,那就观察会吧。
七 接种流感疫苗会导致流感吗?会导致别人感染吗?
首先大家都知道,灭活的流感疫苗,也就是肌肉注射的,肯定不会导致流感的,因为都是死亡的流感病毒,被分尸的或者重组的,不会导致流感,更不会传染别人。
那鼻喷的那种减毒的流感疫苗呢?也不会。
因为鼻喷雾流感疫苗含有的是弱化的(减毒)病毒,这些病毒是冷适应的,仅在鼻腔较凉温度下繁殖[5],不在肺部或较热地方繁殖,所以不会导致流感,也不会传染给别人。
但是会有一些副作用,比如流鼻涕、发热、肌肉疼痛、呕吐等表现,这是身体免疫器官对流感病毒产生的免疫反应较强导致的,症状会比真正感染流感后轻、时间也会短暂。
那为啥与严重免疫功能低下者进行密切接触的人群不能接种该疫苗呢?或者说接种后,7天内不能接触到严重免疫功能低下患者呢?
应该还是怕在鼻腔繁殖的病毒传给这些免疫力低下的患者,导致他们感染,这些人都在住院中,没有严重免疫力低下的生病的患者是没有问题的,所以这条是给医生看的,大家知道就行。
八 孕妈妈需要避免接触使用鼻喷疫苗的人群吗?
不需要。
九 三周岁小朋友去打流感疫苗,小孩挣扎,药水只打进去一部分,这可怎么办,有啥补救办法吗?
这个国内没有规定如何处理,这针基本就认为接种过了,不再次给补种了。
按照美国CDC的建议,他们有以下说法,如果应该肌肉注射0.5ml疫苗,但是错误的给接种了0.25ml,那么需要在当天补齐0.25ml。如果当天没法补齐,第2天才能来补种,那么需要重新接种0.5ml疫苗。
对于接种时洒掉一些的情况,他们也没有说明,咨询了CDC,邮件回复(下图)说无论任何原因导致的,不能使用完全剂量的情况,都应该重新接种。呃,大家知道这个就行,在给孩子接种时,抱好孩子,一般不会洒掉。
十 给孩子用了成人剂量的流感疫苗,怎么办?
是错误的。
但是相当于这一剂免疫成功,如果仅需一剂的,就不用管了。
如果孩子需要接种2剂,第2剂按照正常的儿童量进行接种[6]。
十一 给3岁以下的孩子,使用了鼻喷疫苗怎么办?
这是错误的做法。
根据国外资料(鼻喷疫苗是用于2岁以上孩子的),如果给2岁以下孩子使用了鼻喷流感疫苗,不需要再给孩子接种肌注流感疫苗了[7]。
相当于免疫成功,但是因为其可能会导致孩子喘息,所以,家长们要注意孩子的喘息情况。
十二 接种了去年的流感疫苗怎么办?
上一流感季(2019-2020)的疫苗,虽然产品盒子上写的可能是到2020年12月才过期,但是不应该用于这个流感季(2020-2021)使用。
因为里面含有的疫苗株,和这个流感季中的是不同的,所以,保护效果会不佳,每个流感季,都应使用本季的疫苗。
如果在今年7月份后,接种了上季的疫苗,怎么办?没有找到这种规定,很大程度上,按照制度一个流感季只接种一剂流感疫苗的做法,可能就没法再次接种了。
但是按照道理而言,把这一剂废掉,在4周后再次接种一剂应该是更好的做方法,如果能这样做是太好不过了,只是现实中可能不好办,除非地区给出新的专家说明文件。
十三 不同厂家的流感疫苗,能混着用吗?
建议2针使用同一厂家的疫苗,如果不能满足,第二针可以用其他厂家的。
十四 流感疫苗和其他疫苗同时接种和间隔问题?
灭活的流感疫苗(肌肉注射)可以和其他的疫苗(活的或者灭活的都行)一起接种(就是同一天接种的意思),没在同一天接种的,第二天接种也行,但是目前接种点,可能会让间隔至少2周。
之前认为,同时接种灭活流感疫苗和肺炎13价疫苗,会导致孩子热性惊厥的比例增高,但是后来研究发现结论不同,目前认为同时接种,导致热性惊厥的风险很小,可以同时接种。
减毒的流感疫苗(鼻喷的),可以和其他的疫苗(活的或者灭活的都行)一起接种(就是同一天接种的意思),没在同一天接种的,如果是活疫苗(口服轮状疫苗除外[8]),需要间隔28天。
注:国内指南提示所有活疫苗都和流感疫苗间隔28天。
十五 刚用完鼻喷流感疫苗,孩子就打了个喷嚏,怎么办?
不需要重复这一剂,默认为接种成功。
因为这种鼻喷疫苗含有的病毒量多,超过免疫所需要量,另外其进入鼻粘膜非常快,所以打喷嚏不影响疫苗效果[1,7]。
十六 将鼻喷流感疫苗,都喷到一个鼻孔了怎么办?
属于错误接种,但是不需要再次接种了,默认为接种成功[7],也是因为疫苗中病毒量,足够产生免疫。
十七 3岁孩子,接种了3价疫苗,想再打一针4价的行吗?
不行,国内做法是,一个流感季节,只需一针流感疫苗。
国外按照美国CDC的专家问答意见,对于只需要接种1针疫苗的大孩子或者成人,如果已经接种了1剂的3价疫苗了,就不推荐再接种1针4价疫苗了。
如果是需要接种2剂的孩子,是可以换成4价的,只要两剂间隔4周就行了。
十八 2岁11孩子,接种了儿童型的疫苗,那第二针就3岁以上了,怎么办?
2岁11月时,接种的是儿童型的0.25ml的疫苗,第二针到3岁了,需要再接种1针,并且接种3岁以上的成人型疫苗(0.5ml)了。
参考文献
[1]. American Academy of Pediatrics.Recommendations for Prevention and Control of Influenza in Children, 2020–2021.Pediatrics September 2020, e2020024588; DOI: https://doi.org/10.1542/peds.2020-024588
[2].中国流感疫苗预防接种技术指南(2020-2021).
[3].CDC.Prevention and Control of Seasonal Influenza with Vaccines: Recommendations of the Advisory Committee on Immunization Practices — United States, 2020–21 Influenza Season.https://www.cdc.gov/mmwr/volumes/69/rr/rr6908a1.htm?s_cid=rr6908a1_w
[4].CDC.Who Should and Who Should NOT get a Flu Vaccine.https://www.cdc.gov/flu/prevent/whoshouldvax.htm
[5].CDC.Live Attenuated Influenza Vaccine [LAIV] (The Nasal Spray Flu Vaccine).2020.https://www.cdc.gov/flu/prevent/nasalspray.htm#:~:text=Flu%20vaccines%20do%20not%20cause,will%20not%20cause%20flu%20illness.
[6].CDC.easonal Influenza Vaccine Dosage & administration.2020.https://www.cdc.gov/flu/about/qa/vaxadmin.htm
[7].Live Attenuated Influenza Vaccine Questions and Answers for Health Care Providers.2013-2014.https://immunizebc.ca/sites/default/files/campaign/bccdc_qa_for_laiv_revised_nov26final1.pdf[8].CDC.Timing and Spacing of Immunobiologics.2020.https://www.cdc.gov/vaccines/hcp/acip-recs/general-recs/timing.html
[9].Influenza.Ask the Experts.https://www.immunize.org/askexperts/experts_inf.asp#disease
本文转载自其他网站,不可二次转载。文章内容仅供参考,具体治疗请咨询医生或相关专业人士。如有问题,可联系jdh-hezuo@jd.com。
-
-
是一种由恶性疟原虫引起的蚊媒寄生虫病,在全球范围内影响约4亿人,每年导致近40万人死亡,并且正在严重影响着撒哈拉以南非洲的儿童。尽管经过杀虫剂处理的蚊帐、抗疟疾药物等公共卫生措施,使得2000年至2015年期间全球疟疾病例已经减少了50%至75%,但许多地区的疟疾发病率仍在增加。疫苗方面,在一项涉及5至17个月大的儿童的3期研究中,三剂RTS,S(一种以AS01为佐剂的蛋白质亚单位疫苗)在1年内对临床感染提供了大约50%的保护,在4年内提供了28%的保护,功效显著降低。鉴于疟疾所造成的健康和经济负担,仍然需要采取额外的对策来更好地控制或消除这种疾病。
根据以往的经验,抗体可以通过在感染肝脏中的肝细胞之前中和皮肤和血液中的传染性恶性疟原虫子孢子来预防疟疾。恶性疟原虫环子孢子蛋白是最丰富的恶性疟原虫子孢子表面蛋白,是寄生虫运动和入侵肝细胞所必需的,这使得它成为抗体中和和亚单位疫苗开发的关键抗原靶。恶性疟原虫环子孢子蛋白具有三个主要结构域:N端结构域、由以NANP重复为特征的重复四肽组成的中心区域和C端区域。
研究人员此前发现了一个新的脆弱点,它横跨NPDP四肽,位于N端和中央重复区的交界处。这个位点是通过对一个新的人类单克隆抗体CIS43的结合分析而确定的,该抗体是从一个用减毒恶性疟原虫全孢子虫疫苗(Sanaria)免疫的临床试验参与者身上分离出来的。CIS43表现出了对连接NPDP表位的优先特异性,并且在几种疟疾感染的临床前小鼠模型中具有高度保护性。在分析的6500多个恶性疟原虫现场分离物中,99.9%的交界处NPDP表位是高度保守的。在对人类进行评估之前,CIS43通过对其Fc区进行定点诱变而被修改为CIS43LS,将蛋氨酸转化为亮氨酸,将天冬酰胺转化为丝氨酸,通过增加新生儿Fc受体介导的抗体再循环延长血浆半衰期。
一组来自美国疫苗研究中心、生物统计研究处等机构的研究人员展开了一项由两个部分组成的人体、开放标签、1期、剂量递增的临床试验,被称为VRC 612。该试验的主要目的是评估CIS43LS在以前没有患过疟疾或接种过疟疾疫苗的健康成年人中的安全性、初始副作用、CIS43LS在控制人类疟疾感染后预防疟疾的药代动力学特性和功效等。符合条件的参与者是18至50岁,并且没有感染过疟疾或接种过疟疾疫苗的健康成年人。
CIS43LS是一种人源IgG1单克隆抗体,来源于中国仓鼠卵巢DG44稳定转染的克隆细胞系,试验中,在30分钟内以5mg/kg(每公斤体重5毫克)、20mg/kg或每40mg/kg的剂量静脉内给药,接受皮下注射的参与者接受5mg/kg,总剂量根据参与者的体重分为最多四次腹部注射,单次注射不超过2.5ml,在施用CIS43LS后的2至4小时对试验参与者进行观察。
图表1:CIS43LS 的参与者和管理。
VRC 612试验分两部分进行。在试验的A部分,研究人员对患者进行了两次静脉剂量递增,以评估安全性。登记的第一组参与者接受了5mg/kg的单剂量。在向最后一组参与者施用40mg/kg的单次剂量之前,研究人员在单独的参与者中类似地评估了20mg/kg的单次剂量,安全性数据包括参与者报告的在每次给药后7天内发生的不良事件,以及在方案指定的试验访问时的临床和实验室评估。在最后一次CIS43LS管理后,参与者被跟踪了6个月。参与者可以选择是否自愿作为对照参与者,对照参与者没有接受CIS43LS给药,但他们接受了受控的人类疟疾感染,并在受控感染后被跟踪了8周。
试验参与者的前臂被感染了恶性疟原虫(3D7株)的史蒂芬按蚊叮咬。蚊子符合先前描述的标准传染性标准。在感染攻击后的前7天内,通过两次电话进行门诊监测,然后在第7天至第18天和第21天进行门诊就诊,以使用标准聚合酶链反应(PCR)方法评估寄生虫血症。寄生虫血症(即疟疾感染)被定义为单一的阳性PCR结果。如果参与者在感染后第21天保持寄生虫血症阴性,则认为他们受到了保护。连续3天使用1g阿托伐醌和400mg氯胍盐酸盐进行直接观察治疗,从确认寄生虫血症时开始,如果参与者尚未接受治疗,则从第21天开始。
图表2:受控人类疟疾感染后的寄生虫血症。
Kaplan-Meier分析显示了通过聚合酶链反应分析测量的寄生虫血症时间。比较接受CIS43LS的9名参与者与6名对照参与者的寄生虫血症的对数秩检验得出的P值为0.001。
接受控制的人类疟疾感染并接受CIS43LS的9名参与者在第21天前均未出现寄生虫血症,而在感染后第8天或第9天,6名对照组参与者中有5名出现了寄生虫血症。接受控制感染的所有参与者在挑战时均符合预先指定的疟疾暴露标准,其中包括唾液腺评分为2或更高(评分范围为0到4,评分越高表示显微镜观察越多)的五次合格蚊子叮咬子孢子。
结束疟疾造成的发病率、死亡率和经济负担需要额外的干预措施。被动给药具有长半衰期的强效单克隆抗体提供了一种通过单次给药预防感染的新方法,具体取决于需要保护的时间长度。单克隆抗体已被批准或授权用于预防或治疗由呼吸道合胞病毒、埃博拉病毒和新冠病毒引起的多种病毒感染。50多年前进行的一项临床研究表明,被动给药从对疟疾免疫的成年人到持续血液阶段感染的人的伽马球蛋白降低了这些人的血液阶段寄生虫血症。该项研究所提供的证据表明,在单次施用针对覆盖感染子孢子表面的主要蛋白质的单克隆抗体后,可以在4至36周内预防疟疾。
在这项小型1期试验中,并未发现与CIS43LS相关的安全问题。没有输液相关反应或剂量限制性毒性作用,而持续较长时间的立即给药后保护是单克隆抗体在预防疟疾方面的一个有益特征。鉴于CIS43LS的半衰期为56天,比人IgG的平均21天生理半衰期长,CIS43LS显示出了与各种环境中潜在临床应用一致的药代动力学特征。
该试验的局限性包括其规模小,并且由于无法评估皮下给药,因此仅评估了CIS43LS的静脉给药。尽管如此,静脉给药产生的保护作用,即使是在少数参与者中,也是一个令人鼓舞的概念证明,即被动给药单克隆抗体可以在控制感染后预防疟疾。目前仍然需要额外的试验来探索在不同人群的不同临床环境中给药途径的可行性。短期静脉输注后产生的数据最容易转化为旅行者、军人和卫生保健工作者的非地方性临床使用案例,对他们来说,一次旅行前静脉输注将代替每日的化学预防。未来研究的另一个重点,将会是确定是否可以通过皮下注射CIS43LS或更有效的第二代单克隆抗体来实现保护,
该试验在疟疾预防方面提供了两项重大进展。首先,CIS43LS靶向恶性疟原虫环子孢子蛋白的连接区域这一事实支持将该位点包含在下一代疫苗中。其次,该试验为被动预防疟疾提供了一条潜在的前进道路。单次施用CIS43LS可以预防疟疾的观察结果可能具有广泛的临床应用,包括在疟疾流行地区的季节性控制和消除运动中。未来的研究可能会揭示新的途径、剂量和更有效的单克隆抗体,并可能允许在疟疾流行地区的孕妇和儿童等弱势人群中扩大使用单克隆抗体。
参考文献:
1. Gaudinski MR, Berkowitz NM, Idris AH, et al. A Monoclonal Antibody for Malaria Prevention. N Engl J Med August 11, 2021.
2. World malaria report 2018. Geneva: World Health Organization, 2018
3. The RTS,S Clinical Trials Partnership. First results of phase 3 trial of RTS,S/AS01 malaria vaccine in African children. N Engl J Med 2011;365:1863-1875.
4. RTS,S Clinical Trials Partnership. Efficacy and safety of RTS,S/AS01 malaria vaccine with or without a booster dose in infants and children in Africa: final results of a phase 3, individually randomised, controlled trial. Lancet 2015;386:31-45.
5. Kester KE, Cummings JF, Ofori-Anyinam O, et al. Randomized, double-blind, phase 2a trial of falciparum malaria vaccines RTS,S/AS01B and RTS,S/AS02A in malaria-naive adults: safety, efficacy, and immunologic associates of protection. J Infect Dis 2009;200:337-346. -
暴露前预防(pre-exposure prophylaxis,PrEP),即是让未感染HIV的个体服用抗病毒药物来预防病毒的感染。目前药物特鲁瓦达(Truvada®)是唯一被批准的用于预防HIV的PrEP口服药物,特鲁瓦达是由两种抗逆转录病毒药物,即300mg的富马酸替诺福韦酯(tenofovir disoproxil fumarate)和200mg的恩曲他滨组成的。

目前研究者们已经开发出了其它预防HIV感染的策略,包括阴道环或凝胶的植入或局部涂抹,而用作暴露前预防的其它抗病毒药物目前正在测试之中,本文中研究者重点对特鲁瓦达进行了研究。
暴露前预防(PrEP)的历史
早在1996年抗逆转录病毒疗法就被作为一种拯救HIV患者的疗法,随后研究者在猴子模型机体中检测了和特鲁瓦达类似的抗逆转录病毒药物的效果,来观察是否这些抗逆转录病毒药物可以抑制猴子免于猿猴免疫缺损病毒的感染,猿猴免疫缺损病毒和HIV几乎一样,最后研究者成功了。
研究者进行的首个大型临床试验(iPrEX)揭示了PrEP在人类中的作用,他们对男性同性恋进行研究,设置了每日服用特鲁瓦达的研究组和安慰剂(糖衣片)对照组;这项试验从2007年持续到了2009年,结果显示药物的总体有效率为44%,这就意味着,相比接受安慰剂的同性恋男性而言,每日摄入特鲁瓦达来进行治疗的个体的HIV感染率会降低44%。而且研究者还发现,在血液中可以检测到特鲁瓦达的参与者,该药物的效率可以高达92%以上,这就表明参与者必须坚持每天进行这种疗法治疗才能达到理想的效果。
随后的临床试验中研究者也观察到了类似的治疗效率(高于86%),这就意味着个体在发生性行为之前应当摄入药物来有效预防HIV的感染,而且在注射药物的个体中,每日的PrEP也可以为个体提供50%的保护效率。研究者指出,在对口服或者局部敷用PrEP药物的异性恋女性进行临床试验则得到了混合性的结果,有些研究由于不能够提供明确的有益证据而被迫提早停止了,但这些研究中的女性通常并不会摄入药物来治疗,在对异性恋女性进行的其它研究中研究者发现,PrEP可以减少女性76%的HIV传播率。
所有的研究都明确表明,治疗效率和患者是否坚持用药直接相关,患者只有持续服药或者连续局部PrEP才会从中获益。研究者推测,每日摄入特鲁瓦达就可以使得男性同性恋的预防效率高达99%。
有效性
2012年PrEP在美国获批,2016年5月PrEP药物被澳洲药品监管机构治疗产品管理局(the Therapeutic Goods Administration)注册,目前药品优惠咨询委员会(Pharmaceutical Benefits Advisory Committee)正在评估是否PrEP药物能够上市以及被纳入到补贴药品福利的计划中去。许多新形式的PrEP药物目前正在进行评估,其中包括抗病毒药物的注射,比如Cabotegravir (GSK744, 一种长效HIV integrase抑制剂),以及抗病毒药物的局部用药,包括含有抗逆转录病毒药物dapivirine的阴道环和单克隆抗体等。单克隆抗体并不是一种药物,但其却可以结合病毒并且消除病毒感染细胞的能力。
目前上述这些策略还没有获批。
PrEP如何发挥作用?
PrEP可以通过抑制易感细胞被HIV感染从而来发挥作用,而药物特鲁瓦达则可以阻断HIV病毒的复制;当PrEP疗法开始时,其至少要花费7天时间来使得个体机体达到一种较高的保护水平来抵御HIV的感染。一旦PrEP疗法停止,个体就需要在最后一次明显暴露之后持续使用PrEP4周时间来进行有效预防。
研究者认为,需要注意的是,PrEP并不会保护机体抵御其它性传播疾病的感染或者怀孕;然而特鲁瓦达却可以有效抵御乙肝病毒的感染,而且对于抵御单纯疱疹病毒也有一定的效用。
问题和争论
尽管科学家们在2010年已经阐明了PrEP疗法的效用,但将该疗法应用于临床实践之前还需要花费多年实践来开发一定的预防性措施;目前科学界主要的争论就是成本和谁买单的问题。
当然大家关心的问题就是或许可以减少安全性行为,但大多数的研究并不认为应当降低避孕套的使用或者性传播疾病的增加;但在性传播感染疾病增加的情况下,PrEP减少新发HIV感染病例的益处或许就会凸现出来。
副作用
药物特鲁瓦达的主要副作用就是引起胃肠道不适,而且在首次进行数个月的PrEP疗法后这些个体的这些症状会趋于减少,当然偶尔还会引发个体出现头疼和疲劳的情况。研究者建议应当对接受PrEP疗法的人们定期进行肾脏功能的检测,因为药物会影响肾脏功能的发挥,该药物很少会引发个体出现严重的肾脏功能异常。
成本
PrEP疗法的成本依赖于所提供的资源,在澳大利亚,药物特鲁瓦达可以通过制造商吉利德公司来购买,患者每月花费750澳元。通常个体都是从海外的制造商来购买药物,三个月花费仅为158澳元;拥有一个有效的澳大利亚处方,通过在册的临床医生来完成,并且完成所有的工作或将会加速整个药物流通的过程。
目前有些州的政府正在进行大型研究来阐明PrEP疗法的有效性,在这些研究中,除了在维多利亚州外,在其它地方药物都是免费的。
-
中国目前批准附条件上市或紧急使用的部分新冠疫苗均是国产,比如:康希诺(CanSino)腺病毒载体疫苗,安徽智飞龙科(Zhifei Longcom) 重组蛋白疫苗,科兴(Sinovac) 疫苗及国药(Sinopharm)的两款疫苗(北京,武汉)等,后三种均为灭活疫苗。
一:疫苗的分类
预防细菌和病毒感染发病的疫苗很多,可以用不同方法把这些疫苗归类。为便于说明解释,本文把疫苗分为经典技术疫苗(保留完整病毒的疫苗)与新型疫苗。前者包括许多大家熟悉的疫苗,如MMR三联疫苗、甲肝疫苗及本文介绍的几款新冠灭活疫苗;目前在北美使用的辉瑞疫苗、莫德那疫苗、阿斯利康疫苗等则属于后者。

二:回顾疫苗临床实验的进度
下图是全球主要疫苗临床实验开展的时间轴。由图可见,中国军科院与康希诺公司开发的腺病毒载体疫苗临床实验最先开始。

三:中国目前几款疫苗基本情况比较
本文将简单介绍以下内容:1)中国目前主要疫苗种类;2)总体保护力(保护任何有症状感染),重症保护力及对于不同新冠变种的保护力;3)副作用。
1)疫苗种类
康希诺的克威莎疫苗、科兴的克尔来福疫苗、国药集团两款疫苗(包括国药集团北京生物制品研究所,和国药集团武汉生物制品研究所)及前不久刚刚被批准紧急使用的安徽智飞龙科疫苗(ZF200)。
2)保护力
本文所说的总体保护力是指保护免于任何有症状的新冠发病。
根据作者所得到数据,几种疫苗的总体保护力还是有一定差别。康希诺接近70%;国药(又被称为中生集团)两款疫苗皆在70%-80%之间;科兴疫苗总体保护力在巴西的临床实验只有50.4%,但在土耳其却高达83%,这应该与巴西的病毒变异有关。
此外必须说明,这些数据受实验设计及条件差别所限,很难直接比较。所以,数字之间的差别仅供参考。

就新冠重症感染,几款国产疫苗的保护力都在90%~100%之间,为描述方便统称为接近100%。这说明无论接种何种疫苗都基本能保护免于新冠重症的发生(如住院治疗及死亡)。
目前,本文作者尚未看到国产疫苗对于不同新冠变种保护力的相关数据,无法评论。不过就北美情况而言,目前使用的几种疫苗对新冠变种的保护力都有不同程度降低,但依旧有一定保护力。
3)副作用
目前中国使用的几款疫苗副作用数据主要来自半年前的1~2期临床实验,就安全性而言还是很好的。因为相关报道已很多,大家对这些情况已基本了解,本文不再重复。但一些罕见的副作用只能在大样本的三期临床实验及人群检测(也被称为四期临床实验)中发现,比如接种阿斯利康疫苗可能发生血栓的副作用,就是在欧洲接种上千万人群后才发现的。
目前,官方报道国产疫苗在国内已经安全接种超过1亿剂次,并没有被发现有严重副作用。我们会密切观察相关数据的发布,之后及时做出相应评论。
四:中国疫苗接种的相关管理方案
对于新冠疫苗接种优先安排及延缓接种的管理方案,各国差别很大。3月29日,国家卫健委发布了《新冠病毒疫苗接种技术指南(第一版)》,供各级卫生健康部门、疾控机构指导预防接种单位开展新冠病毒疫苗预防接种使用。《指南》中对于普通人群和特殊人群的疫苗接种宜忌均作出了规定,在这里附上通常的疫苗接种禁忌,供读者参考。
通常的疫苗接种禁忌包括:
(1)对疫苗的活性成分、任何一种非活性成分、生产工艺中使用的物质过敏者,或以前接种同类疫苗时出现过敏者;
(2)既往发生过疫苗严重过敏反应者(如急性过敏反应、血管神经性水肿、呼吸困难等);
(3)患有未控制的癫痫和其他严重神经系统疾病者(如横贯性脊髓炎、格林巴利综合症、脱髓鞘疾病等);
(4)正在发热者,或患急性疾病,或慢性疾病的急性发作期,或未控制的严重慢性病患者;
(5)妊娠期妇女。
由于建议方案会随时调整,希望大家一定以当地相关部门的最新信息为准。
五:小结
就疫情及疫苗而言,中国是疫情小国,却是疫苗大国。目前中国所使用的五款疫苗均为国产,总体效果也非常好。本文就目前在中国使用的五款疫苗的基本情况及保护力做了简单介绍及比较,文章核心内容归纳如下:
1)尽管目前几款疫苗对预防新冠轻症感染发病有一定差别,但对预防重症新冠感染及发病效果差别不是很大。
2)作者没有查到这几款疫苗对主要新冠变异病毒株的数据,自然合理。因为目前新冠流行在中国已经得到基本控制,很难有相关数据。如果根据其它疫苗的数据推测,中国的各款疫苗对新变种病毒效果很可能也会降低,这说明了保持目前局面及尽快接种疫苗形成群体免疫的重要性。
3)因为对不同疫苗研究的时间、人群及纳入标准等许多方面存在差别,所以,把各疫苗保护力直接比较不完全公平,本文信息仅供参考。
最后,希望能尽快公布3期临床实验的相关数据,从而增加民众对疫苗的信心。同时呼吁相关部门把好接种疫苗后人群监测这一关,一旦发生罕见的严重副作用能被及时发现,并采取相应措施。
-
目前,中国的新冠疫苗累计接种数量超过4亿剂次,但是这个数字看似庞大,其实接种率并不高,因为绝大多数人都要接种两剂疫苗。而且由于我国疫情控制的好,很多地方的人,接种疫苗的态度并不积极,甚至需要送鸡蛋,送大米,等福利,才愿意接种。
然而,近期安徽、辽宁等地,小规模爆发了新一轮疫情,在疫情发生后,民众的疫苗接种意愿骤增,甚至顶风冒雨也要赶快接种疫苗。这也说明大家对于自身的健康和疫情的状况还是非常重视的,在这两地甚至出现了一苗难求的现象。早鼓励打时候很多人都不着急,现在疫情来了,拦都拦不住啦!

当然啦,大家积极踊跃接种疫苗,肯定是鼓励的,因为大家都想受到疫苗的保护,而市面上有哪些新冠疫苗呢?
目前,全球新冠疫苗主要包含以下几种:

总结起来:市面上大多数的新冠疫苗,灭活疫苗和mRNA疫苗需要打两剂,重组疫苗需要打三剂,而打一针的腺病毒疫苗明显是接种完成最快的。
在咱们国内,还真有一个只用打一针的!叫腺病毒载体疫苗,是康希诺公司和陈薇团队合作研发的,还是咱们国家的功勋疫苗,接种一针以后,过了14天就可以明显产生作用。

其实话说回来,不论一针两针还是三针,只要我们接种后获得了保护,都能解决问题。不过在疫情发生的情况下,老百姓还是更愿意选择单剂的疫苗,甚至顶风冒雨就为了这一针疫苗。
-
说起新冠病毒疫苗,除了有效性之外,安全性也是大家非常关心的一个话题。那么新冠病毒疫苗的安全性到底怎么样呢?听说有的人接种后有反应?是不是正常表现呢?

一般反应与异常反应 1
一般反应和异常反应都属于疫苗接种的不良反应,是由疫苗本身特性引起的、与预防接种目的无关或意外的反应。两种反应都与受种者个体差异有关,但两者在严重程度和临床表现方面存在着一些不同。
(1)严重程度:一般反应占不良反应的绝大多数,属于一过性、轻微的机体反应,一般不需要治疗;而异常反应主要指造成受种者器官或功能损害的相关反应,罕见发生,通常需要治疗。
(2)临床表现:一般反应通常为接种部位红肿、硬结、疼痛等局部反应,发烧、乏力、头痛等全身反应;而异常反应会表现出急性严重过敏反应等。

安全性良好
多项临床试验结果表明,目前我们使用的各疫苗耐受性均为良好,目前未有确定与疫苗相关严重安全事件的报告。
接种各类疫苗的受试者发生的不良反应事件,绝大部分也都是轻度到中度,例如注射部位疼痛或压痛、疲劳、发热、躯体痛等,一般在接种后24小时内可缓解。

以灭活疫苗为例,它作为最传统、最经典的疫苗制备方式,相对于其他新型疫苗具有更高的安全性2。
一项关于国产新型冠状病毒灭活疫苗大规模紧急使用安全性的评估调查表明,大规模紧急使用新型冠状病毒灭活疫苗(Vero细胞)后,一般反应发生率较低,未见严重不良反应,疫苗安全性良好3。
接种禁忌 4

虽然目前新冠病毒疫苗的安全性良好,但是仍有接种禁忌:
(1)对疫苗的活性成分、任何一种非活性成分、生产工艺中使用的物质过敏者,或以前接种同类疫苗时出现过敏者不可接种;
(2)既往发生过疫苗严重过敏反应者(如急性过敏反应、血管神经性水肿、呼吸困难等)不可接种;
(3)患有未控制的癫痫和其他严重神经系统疾病者(如横贯性脊髓炎、格林巴利综合征及脱髓鞘疾病等)不可接种;
(4)正在发热者,或患急性疾病,或慢性疾病的急性发作期,或未控制的严重慢性病患者不可接种;
(5)妊娠期妇女不可接种。

怎么样?了解了疫苗的不良反应后,是不是反到对疫苗的安全性更加放心了?适龄的健康朋友们,或是慢性疾病控制良好且经过医生评估的朋友们,抓紧去接种新冠病毒疫苗吧,让我们一起努力构筑免疫“长城”。
参考文献:
1. http://www.nhc.gov.cn/wjw/hygq/202104/8e62004e41d648d5a084b3fb7bf098ea.shtml
2. 廖聪慧, 等. COVID-19疫苗上市后安全性及有效性的研究进展[J]. 暨南大学学报(自然科学与医学版), 2021, 42(5).
3. 杨中楠, 等. 新型冠状病毒灭活疫苗(Vero细胞)大规模紧急使用安全性评价[J]. 中华流行病学杂志, 2021, 42(6).
4. 中华人民共和国国家卫生健康委员会. 新冠病毒疫苗接种技术指南(第一版)[J]. 中华临床感染病杂志, 2021, 14(2).
-
9月29日,国务院联防联控机制就进一步做好疫情防控和疫苗接种有关情况举行发布会。发言人指出:“当前,全球新冠肺炎疫情仍然持续的发展,新冠病毒加速变异传播,疫情输入我国的风险仍较高。”
截止到今天
多地已开启接种「疫苗加强针」
广东省:
9月21日,汕尾市政府官网发布消息,已启动新冠病毒疫苗加强免疫接种工作。
10月10日,鹤山市发布消息已启动第三剂次新冠疫苗接种工作。
广西省:
据广西日报消息,10月9日,广西壮族自治区正式启动新冠病毒疫苗加强免疫接种。
海南省:
据海南特区报消息,海南省从2021年10月4日开始启动重点人群新冠病毒疫苗加强免疫接种工作。
黑龙江:
10月7号开始,大庆市开展加强免疫。
10月7日,绥化市正式启动新冠病毒疫苗加强免疫接种工作。
10月8日,鸡西市开始启动新冠病毒疫苗第三针免疫接种工作,第三针接种均为免费。
10月10日,哈尔滨市正式启动新冠疫苗第三剂次即新冠病毒疫苗加强免疫工作。

福建省:
石狮市于10月9日正式启动高风险人群的新冠疫苗加强免疫接种工作。
10月9日上午,晋江市正式启动高风险人群的加强免疫接种工作。
10月10日起,厦门将启动加强免疫接种的相关工作。
安徽省:
10月8日,芜湖各县(市)区也陆续启动加强针接种。
10月9日,合肥市蜀山区笔架山社区服务中心开始接种新冠疫苗“加强针”。
10月9日,阜阳市从10月9日起开始启动新冠病毒疫苗加强针免疫接种工作。
湖北省:
据10月11日红星新闻消息,襄阳、宜昌、黄石、十堰、孝感、神农架林区等地已启动新冠病毒疫苗加强免疫接种工作。
海南省:
10月12日,海口市卫健委称,海口市全程接种2剂次新冠灭活疫苗或1剂次康希诺疫苗满6个月的市民,都可以接种新冠疫苗加强针了。
山东省:
10月12日,青岛市疾病预防控制中心发布消息,青岛市即日起开始有序接种新冠疫苗加强针。
什么是加强针?
加强针也叫加强免疫,它是指在完成疫苗接种后,根据抗体消退的情况进行补充接种,保持人体对病毒免疫力的疫苗剂次。比如现阶段新冠灭活疫苗全程接种2针,根据人体抗体水平下降的程度,再进行一针接种。
据国药中生和北京科兴两家企业研究结果,接种加强针以后,受种者的抗体水平将大幅提升。
加强免疫14天后,抗体水平相当于原来10-30倍,6个月后,能维持在较高水平,并且对德尔塔等变异株出现良好交叉中和作用。
适合的人群是根据疫情防控需要,在全程接种2剂次新冠灭活疫苗和康希诺疫苗满6个月的18岁以上人群中实施加强免疫接种。
关于接种
8类人要注意
从10月1日开始,中国各地出现了大规模降温的趋势,而新型冠状病毒对温度比较敏感,一般温度越高,它的活性越低,能够存活的时间也会越短,在温度达到56℃的情况下,只能够存活30分钟,所以温度对于这种病毒的活性影响也特别大。相反,温度越低,存活时间越长。入冬后,天气渐冷,适合病毒的生存。
而且,数月来的新增病例以境外输入居多,为提高全民防控率,延长疫苗在体内的半衰期,建议以下4类人群开展接种:
1.输入风险高者:比如海关、边检、航空、隔离点、定点医疗机构等工作人员,在完成免疫程序6个月后,可以开展加强接种。
2.免疫功能相对较低的人群;
3.60岁以上的人群:专家建议在接种后6个月,可以开展一剂加强针。
4.必须出国者:由于工作、学习、交流的需要,要去到境外的疫情高风险地区或者国家,建议在接种满6个月后,可以开展加强免疫。
而最重要的是,以下4类人群禁止接种「疫苗加强针」:
1.接种疫苗过敏者:既往接种第一针、第二针或其他疫苗,发生严重过敏反应(如急性过敏反应、荨麻疹、皮肤湿疹、呼吸困难、血管神经性水肿或腹痛)者,禁止接种。
2.对成分或辅料过敏者:已知对该疫苗所含成分包括辅料(WIV0株新型冠状病毒灭活病毒,辅料:氧化钠、磷酸氢二钠、氢氧化铝)过敏者,或接种第一剂疫苗后发生严重副反应者,或出现任何神经系统反应者,禁止再次接种。
3.存在其他禁忌症者:严重的肝肾疾病、药物不可控制的高血压、糖尿病并发症、恶性肿瘤;各种急性疾病或慢性疾病急性发作期;严重呼吸系统疾病、严重心血管疾病、妊娠期妇女等。
4. 全程免疫后,不足6个月者:即使当地开展接种,也不可能进行「疫苗加强针」的接种。
审核专家⬇
综合整理自:央视网、腾讯新闻、新海南客户端、南海网、南国都市报、大众日报
整合编辑:黑凤梨
-
復必泰TM(即BNT162b2,英文商品名:COMIRNATY®)获中国澳门特别行政区(以下简称“中国澳门”)卫生局特别许可进口批准,供中国澳门卫生局使用于当地新冠病毒疫苗接种计划,所涉疫苗数量不超过10.5 万剂。
中国澳门政府已计划采购共计40万剂(包括本次特别进口许可数量在内)mRNA新冠疫苗BNT162b2用于当地新冠病毒疫苗接种计划。

(中国上海和德国美因茨,2021年2月25日)上海复星医药(集团)股份有限公司(“复星医药”或“集团”,股票代码:600196.SH,02196.HK)与BioNTech SE(“BioNTech”或“公司”,纳斯达克股票代码:BNTX)共同宣布,基于BioNTech的mRNA技术的新冠疫苗復必泰TM(即BNT162b2,英文商品名:COMIRNATY®)获中国澳门特别行政区(以下简称“中国澳门”)卫生局特别许可进口批准,供中国澳门卫生局使用于当地新冠病毒疫苗接种计划,所涉疫苗数量不超过10.5 万剂。
中国澳门政府已计划采购共计40万剂(包括本次特别进口许可数量在内)mRNA新冠疫苗BNT162b2用于当地新冠病毒疫苗接种计划,本次特别进口许可以外的其余采购部分,将根据中国澳门政府新冠病毒疫苗接种计划的实施需求等再次申请并进行审批。
“在澳门特别行政区政府的支持下,复星医药和BioNTech合作研发的mRNA新冠疫苗在大中华区实现可及又迎来一个里程碑。”复星医药董事长兼首席执行官吴以芳表示,“我们期待这款疫苗早日运抵澳门,以巩固澳门疫情防控成果,为澳门同胞们的家庭健康提供更有力的保护。”
2020年3月16日,BioNTech和复星医药宣布达成战略合作协议,双方将基于BioNTech专有的mRNA技术平台,在大中华地区共同开发、商业化针对新冠病毒的疫苗产品。
“在澳门获批特别进口许可标志着我们为全球人口供应安全有效疫苗的目标更近一步,” BioNTech首席执行官兼联合创始人Ugur Sahin医学博士表示:“这次和合作伙伴复星医药共同开发疫苗的努力证明了全球合作应对疫情的重要性。”
根据全球第三期临床试验结果显示,BioNTech的mRNA新冠疫苗已达到了所有主要疗效终点,在预防新冠病毒感染方面的有效性为95%,针对65岁以上成年人的有效性超过94%,在各个年龄、性别、种族和族群人口上呈现一致的有效性。截至目前,该款疫苗已获英国、美国、加拿大、欧盟等逾50个国家和地区的卫生监管部门的授权使用,并在2021年1月25日于中国香港获紧急使用认可。
COMIRNATY®是一款mRNA (信使核糖核酸) 新冠疫苗。mRNA是一种天然存在的分子,带有人类细胞的“蓝图”,可以产生靶标蛋白或免疫原,激活体内免疫反应,以对抗各种病原体。mRNA疫苗利用的是病毒的基因序列而不是病毒本身,因此,mRNA疫苗具有不带有病毒成分,没有感染风险。同时,mRNA疫苗还具有研发周期短,能够快速开发新型候选疫苗应对病毒变异;体液免疫及T细胞免疫双重机制,免疫原性强,不需要佐剂以及易于批量生产,支持全球供应的关键优势。
关于BioNTech
BioNTech是新一代免疫治疗公司,致力于开创性研发肿瘤和其他重症的新型治疗药物。公司探索了大量的计算类研发与治疗药物平台,以快速研发新的生物制药产品。其广泛的肿瘤候选产品包括个体化的和基于mRNA 的现成治疗药物、创新的嵌合抗原受体T 细胞、双特异性检查点的免疫调节剂、靶向癌症抗体和小分子药物。凭借在mRNA 疫苗研发领域和内部生产能力方面的深厚的专业知识,BioNTech 及其合作者正在不断研发针对一系列传染性疾病和肿瘤产品线的多种mRNA 候选疫苗。BioNTech 与全球多家制药合作伙伴建立了广泛的关系,包括Genmab 公司、赛诺菲公司、拜尔动物保健、罗氏集团的成员基因泰克、Genevant 、雷杰纳荣制药、复星医药和辉瑞。
关于复星医药
上海复星医药(集团)股份有限公司(简称「复星医药」,股票代码:600196.SH,02196.HK)成立于1994 年,是中国领先的医疗健康产业集团。复星医药的业务发展立足中国、布局全球,以药品制造与研发为核心,覆盖医疗器械与医学诊断、医疗服务、医药分销与零售。
复星医药集团以创新研发为核心驱动因素,持续完善「仿创结合」的药品研发体系,打造了小分子创新药、高价值仿制药、生物药、细胞治疗等国际研发平台。
面向未来,复星医药集团在「4IN」(创新 Innovation、国际化 Internationalization、整合 Integration、智能化 Intelligentization)战略的指导下,秉承「持续创新·乐享健康」的品牌理念,致力于成为全球主流医疗健康市场的一流企业。
除微博截图与视频截图外,其他图片来源于网络,如有侵权请联系删除。
-
大多朋友的印象里,疫苗是可以用来预防一些疾病的,比如乙肝、流感、脊髓灰质炎等,但是要说预防能癌症,恐怕您都会质疑一下。世界上,只有一种疫苗能预防癌症,而且只能预防一类癌症。其他的目前还处于研发阶段。
唯一能预防癌症的疫苗
目前国产疫苗中,没有一种是以预防癌症为主要适应症的疫苗。而进口疫苗也只有二价、四价以及将要上市的九价HPV疫苗,适应症中明确标注了能预防特定致癌型人类乳头瘤病毒(HPV)引起的子宫颈细胞癌前病变和子宫颈癌。HPV疫苗的研制成功,意味着人类预防癌症已经进入了一个划时代的新阶段。
特异性抗原太难寻找
较为容易实现的预防癌症的疫苗,就是一些由病毒直接引起或者肿瘤细胞表达病毒相关抗原,那么研制一种针对特定病毒抗原的疫苗,让身体对这些病毒产生相应的抗体,一旦能引起癌变的病毒出现,就能直接干掉,从而保护人体,达到预防癌症的目的。
其他大多数的癌症情况并不是这样,较难找到肿瘤特异的抗原,这让一度看到希望的研发人员非常的抓狂,因为绝大多数抗原在正常细胞上也有,即使研制出了疫苗,也根本起不到对抗效果。即使我们可以找到肿瘤细胞特异的抗原,并针对这些特异的抗原研发出相应的疫苗,很可惜绝大多数都失败了。这些抗原常常只对小于5%的某类肿瘤有效,而且效果难定。
而且这类抗原激起人免疫反应的能力太弱,科学家们和各大医药公司屡次尝试都没能成功。肿瘤太复杂了,也非常的狡猾,只要肿瘤细胞识别到有外界的攻击,就会想方设法的进行抵挡。特别是,在肿瘤细胞的局部微环境中存在较强的免疫抑制。也就是说,肿瘤细胞可以通过不表达这些特殊抗原等方式来逃避免疫检测,即使能激起人免疫反应,也让这些设计好好的疫苗,没有了可以攻击的靶点。
真正有效的方法
我们当然期待能有预防癌症的疫苗尽早问世,哪怕是一种一种的攻克。但是目前还不行,可能未来几年甚至十几年也还是不行。预防癌症,早期筛查是非常重要的。癌症在早期阶段,一定会有一些特殊的表现,比如AFP、CEA等肿瘤标志物表达的异常,身体某部位不明原因的疼痛,都应引起足够的重视。身体是自己的,保持健康生活,远离致癌物与致癌因素,是防癌的最好措施!



























