晚期肿瘤,寻求治疗方案。患者女性65岁
就诊科室:肝胆外科
总交流次数:73

施祥德
主治医师
中山大学孙逸仙纪念医院
患者有乙型肝炎,近期复查显示脾脏增大,担心是否需要手术,询问如何治疗和用药。患者男性24岁
就诊科室:肝胆外科
总交流次数:36

施祥德
主治医师
中山大学孙逸仙纪念医院
左下腹疼痛,体检发现右肾囊肿、胆囊息肉样变和高胆红素,求助于医生诊断和治疗建议。患者男性29岁
就诊科室:肝胆外科
总交流次数:23

施祥德
主治医师
中山大学孙逸仙纪念医院
文章 哪一些乙肝患者需要重点检查,定期检查及检查内容是关键
中国人群的肝癌存在生存率低、死亡率高的情况,如何有效降低肝癌相关负担仍是中国公共卫生和慢性病防控领域亟待解决的重大问题,而肝癌人群筛查策略优化是值得持续探索的重要抓手和方向。
中国人群肝癌筛查指南受国家卫生健康委员会疾病预防控制局委托,由国家癌症中心发起,联合多学科专家,根据世界卫生组织推荐的指南制定原则和方法,整合肝癌人群筛查领域的国内外研究新证据,兼顾中国国情及实践经验,针对肝癌筛查过程中的筛查人群、筛查技术、监测方案等呈现循证推荐,以期为中国人群肝癌筛查实践的规范提供参考。
问题 1:我国人群的肝癌疾病负担
- (A)肝癌是全球和我国导致恶性肿瘤死亡的常见原因;
- (B)我国肝癌发病率和死亡率均呈下降趋势,且具有地区和性别差异;
- (C)肝癌患者 5 年生存率近年来略有提升,但仍显著低于胃癌、食管癌及结直肠癌等大部分消化系统肿瘤患者的生存率;
- (D)肝癌所致经济负担较为严重且呈增加趋势。
问题 2:肝细胞癌(HCC)的病因、相关危险因素及其在我国人群中的暴露水平
- (A)乙型肝炎病毒(HBV)和丙型肝炎病毒(HCV)是导致 HCC 的主要感染性因素,黄曲霉毒素暴露增加 HBV 感染者的 HCC 发生风险;
- (B)慢性 HBV 感染者抗病毒治疗获得持续病毒学应答(SVR)后,可显著降低但不能消除进展为 HCC 的风险;
- (C)发生肝硬化的 HCV 感染者在抗病毒治疗根除病毒感染后,可显著降低但不能消除进展为 HCC 的风险;
- (D)多种原因导致的肝硬化是 HCC 发生的重要环节,特别是慢性 HBV 及 HCV 感染所致的肝硬化;
- (E)酒精性肝病、代谢相关脂肪性肝病均增加 HBV 及 HCV 感染者的 HCC 发生风险;
- (F)慢性肝炎病毒感染所致肝癌占比逐渐减少。
问题 3:肝癌病理分型、分期与分子特征
- (A)肝癌的病理学类型主要包括 HCC、胆管细胞癌以及混合性肝细胞癌和胆管细胞癌等;
- (B)肝癌临床分期常用系统包括 TNM 分期、中国肝癌分期(CNLC)及巴塞罗那分期(BCLC);
- (C)不同病因所致 HCC 具有相对独特的分子特征,HBV 所致 HCC 的分子特征和临床表现与 HCV 及其他相关因素所致 HCC 有所不同。
问题 4: HCC 癌前病变的定义
- (A)HCC 癌前病变包括低级别不典型增生结节(LGDN)、高级别不典型增生结节(HGDN)和β-catenin 高表达的肝细胞腺瘤;
- (B)肝硬化基础上出现的不典型增生结节,尤其是 HGDN 具有非常高的恶变风险。
问题 5:肝癌筛查技术的准确性
筛查技术准确性评价常用指标有灵敏度和特异度。
问题 6:肝癌筛查相关干预的不良结局事件
现有文献报道的肝癌筛查相关干预的不良结局事件包括辐射暴露、不必要的活检等生理伤害,心理焦虑等心理伤害以及过度诊断。
问题 7:肝癌筛查相关干预的可获得性
可获得性主要涉及当地有无相关筛查和(或)监测政策、现行方案、人群覆盖率、参与率和依从率及其影响因素等。
问题 8:肝癌高风险人群的定义
- 肝癌高风险人群,符合以下条件之一者:(1)各种原因[包括酒精性肝病、代谢相关脂肪性肝病(MAFLD)]所致的肝硬化患者;(2)HBV 或(和)HCV 慢性感染且年龄≥40 岁者(证据质量:中;推荐强度:强);
- 一般风险人群:以上定义为肝癌高风险人群以外的人群(证据质量:低;推荐强度:弱)。
问题 9:肝癌高风险人群的风险分层
针对肝癌高风险人群,现有的单一风险分层模型无法覆盖全部肝癌发病人群,建议根据不同高危病因,建立有针对性的筛查模型,并基于中国人群数据进行进一步的各种风险预测模型评估(证据质量:中;推荐强度:弱)。
问题 10:肝癌高风险人群监测的起止年龄
- (A)我国肝癌高风险人群推荐监测起始年龄为 40 岁,74 岁或预期寿命<5 年时终止(证据质量:低;推荐强度:弱);
- (B)肝硬化患者的肝癌监测起止年龄不限(证据质量:低;推荐强度:弱)。
问题 11:肝癌筛查常用技术
推荐意见:综合肝癌筛查的有效性、安全性、可及性和经济性等多维度证据,推荐在我国人群中使用超声检查(US)联合甲胎蛋白(AFP)检测为肝癌筛查技术。
US 联合 AFP 检测仍是最广泛采用的肝癌筛查技术,CT 与磁共振成像(MRI),特别是增强 CT 与结合钆塞酸二钠的 MRI 是筛查异常人群进行进一步诊断的首选技术,维生素 K 缺乏症或拮抗剂Ⅱ诱导的蛋白质(PIVKA-Ⅱ;又称 DCP)等其他血清标志物可作为补充筛查技术,但尚不能完全替代 US 联合 AFP 检测(证据质量:中;推荐强度:强)
问题 12:肝癌筛查技术的有效性
目前针对肝癌筛查准确性较好的技术有 US 以及 US 联合 AFP 检测,US 和 AFP 检测联合应用对所有阶段及早期 HCC 的灵敏度分别为 97%和 63%,其余新型标志物及联合方案有待进一步检验(证据质量:高;推荐强度:高)。
问题 13:肝癌筛查技术的安全性
目前关于肝癌筛查安全性的研究较少,有待进一步评价(证据质量:低;推荐强度:弱)。
问题 14:肝癌筛查在我国人群中的经济性
我国人群开展肝癌筛查的经济学证据仍有限,初步提示 AFP 或乙型肝炎表面抗原(HBsAg)检测初筛评估出高风险人群后再行 US 可能具有成本效果,但整体经济性待进一步明确(证据质量:低;推荐强度:中)。
问题 15:肝癌筛查在我国人群的可获得性
我国人群肝癌筛查的可获得性整体较低,主要体现在筛查覆盖率筛查参与率存在项目人群间差异且影响因素证据有限,主观接受度尚可提示潜在客观需求(证据质量:中;推荐强度:弱)。
问题 16:肝癌常用监测方案
推荐意见:综合肝癌高风险人群监测的有效性、安全性、可及性和经济性等多维度证据,推荐在我国人群中使用 US 联合 AFP 检测作为监测技术,监测间隔 12 个月,其中对慢性肝病(包括肝硬化、慢性肝炎等)患者推荐监测间隔为 6 个月。
US、US 联合 AFP 检测为目前常用的肝癌监测技术,对于高风险人群的监测间隔证据较少;其中慢性肝病(包括肝硬化、慢性肝炎等)患者评价监测间隔有 6 个月、12 个月及以上,其中以 6 个月多见;CT(特别是增强 CT)或 MRI 监测间隔可适当延长(证据质量:中;推荐强度:弱)。
问题 17:肝癌监测方案的有效性
采用 US 或 US 联合 AFP 检测,以每 6 个月或 6~12 个月为间隔的肝癌监测方案,能提高肝癌高风险人群的早期肝癌检出率和生存率,可能会降低肝癌死亡率,证据有限待进一步评价(证据质量:中;推荐强度:弱)。
问题 18:肝癌高风险人群监测在我国的可获得性
国家级早诊项目针对肝癌高危个体的监测方案有明确推荐,当前肝癌监测依从率整体不高且差异大,可获得性证据整体仍有限(证据质量:中;推荐强度:弱)。
问题 19:肝癌高风险人群监测在我国的经济性
我国肝癌高风险人群监测的经济学评价中,以每 6 个月或每年 1 次的 US 联合 AFP 检测方案最常见,该方案与不监测比较可能具有成本效果(证据质量:中;推荐强度:强)。
问题 20:我国肝癌筛查模式及实施机构
我国现行涉及肝癌筛查的国家公共卫生服务项目均为人群组织性筛查,面向特定范围和(或)区域的适龄社区居民,由中央财政支持。
问题 21:肝癌筛查及监测质量控制
- (A)肝脏 US 应由有经验、培训合格的主治及以上医师进行操作(证据质量:中;推荐等级:强);
- (B)应采用标准切面对全肝进行规范扫查(证据质量:中;推荐等级:强);
- (C)血液标本采集后应尽快分离血清或血浆上机检测;不能立刻检测的应置 2~8℃冰箱冷藏(<24h);不能 24h 内检测的标本应存于-20℃冰箱;需长期贮存的标本应置于-70℃冰箱(证据质量:中;推荐强度:中);
- (D)实验室应建立质量控制策略及规则,定期参加省级及以上部门组织的室间质量评价;室内质控至少应包括阴性(低值)和阳性[低值阳性和(或)高值阳性]两个水平的质控物(证据质量:中;推荐强度:中);
- (E)实验检测人员应具有相应专业资质,接受过培训,熟练掌握检测流程。实验检测设备定期校准,由专人做好维护和保养(证据质量:低;推荐强度:中)。

主治医师施祥德
文章 胆石症的诊断与治疗--胆囊结石篇
胆石症是指胆道系统,包括胆囊和胆管内发生结石的疾病。流行病学调查显示,本病在成年人中的发病率为 10%~15%,女性明显多于男性,男女比例约为 1: 2.5,好发于 40-60 岁人群,随着人口的老龄化、饮食结构的改变,其发病率还在逐年上升。
胆石症可分为胆囊结石、肝外胆管结石和肝内胆管结石。其中胆囊结石常见在胆囊颈部和底部。
胆囊结石的临床表现
多数无明显症状,无症状者比例约 70%。患者多于常规体检时发现,此时既无明显症状又无阳性体征,但部分患者未来可能会出现症状。
- 慢性胆囊炎、胆囊结石患者较为常见的症状是反复发作的右上腹不适或右上腹痛,其发作常与油腻饮食、高蛋白饮食有关。
- 少数患者可能会发生胆绞痛,系由结石嵌顿于胆囊颈部或胆囊管诱发胆囊、胆道平滑肌及 Oddi 括约肌痉挛收缩而引起的绞痛,常在饱食或油腻饮食后发作,表现为右上腹或上腹部持续疼痛伴阵发性加剧,可向右肩背部放射。
- 慢性胆囊炎、胆囊结石患者常伴有胆源性消化不良,表现为嗳气、饭后饱胀、腹胀和恶心等症状。
胆囊结石的诊断
对怀疑有胆石症的患者临床上应进行影像学检查,其中最常用的影像学方法是腹部超声。
- 常规腹部超声检查是诊断慢性胆囊炎、胆囊结石最常用、最有价值的检查方法,对胆囊结石诊断准确率可达 95%以上。
- CT 对胆囊阳性结石诊断敏感较好,可观察到胆囊内密度大小不一的结石影、胆囊壁的增厚或钙化,胆囊结石检出率约 70%。
- MRI 检查在评估胆囊壁纤维化、胆囊壁缺血、胆囊周围组织水肿、胆囊周围脂肪堆积等方面均优于 CT 检查,主要用于鉴别急性和慢性胆囊炎。在腹部超声检查显示胆囊病变不清晰时,可选用 MRI 检查。
- 普通腹部 X 线平片可发现部分含钙较多的结石影。
胆囊结石的治疗
对于胆囊结石患者,应按是否有症状、是否有并发症分别进行个体化治疗。治疗目标为祛除病因、缓解症状、预防复发、防治并发症。
基础治疗
- 调整饮食。建议规律、低脂、低热量膳食,并提倡定量、定时的规律饮食方式。
药物治疗
- 口服药物溶石治疗:可用于有症状的胆囊结石患者,当患者不愿或不宜进行手术治疗时,推荐口服溶石药物。常用药物 优思弗,但是联系服用药物前明确结石是否为阳性结石
- 缓解胆源性消化不良症状:胆囊结石患者嗳气、腹胀、脂肪餐不耐受等消化功能紊乱症状常见。对有胆源性消化不良症状患者宜补充促进胆汁合成和分泌的消化酶类药物,如复方阿嗪米特肠溶片。
- 缓解胆绞痛症状:胆绞痛急性发作期间应予禁食及有效的止痛治疗。来自国外的循证医学证据推荐治疗药物首选非甾体抗炎药(如双氯芬酸和吲哚美辛)或镇痛剂(如哌替啶)。
- 抗感染治疗:慢性胆囊炎、胆囊结石患者通常不需要使用抗生素。如出现急性发作,建议首先采用经验性抗菌药物治疗。
外科治疗
- 胆囊结石患者在内科治疗的基础上,如出现以下表现,则需考虑外科治疗:
- 疼痛无缓解或反复发作,影响生活和工作者;
- 胆囊壁逐渐增厚达 4mm 及以上或胆囊壁局部增厚或不规则疑似胆囊癌者;
- 胆囊壁呈陶瓷样改变;
- 胆囊结石逐年增多和增大或胆囊颈部结石嵌顿者,合并胆囊功能减退或障碍。

主治医师施祥德
文章 胆囊结石治疗方案怎么选?吃药还是手术
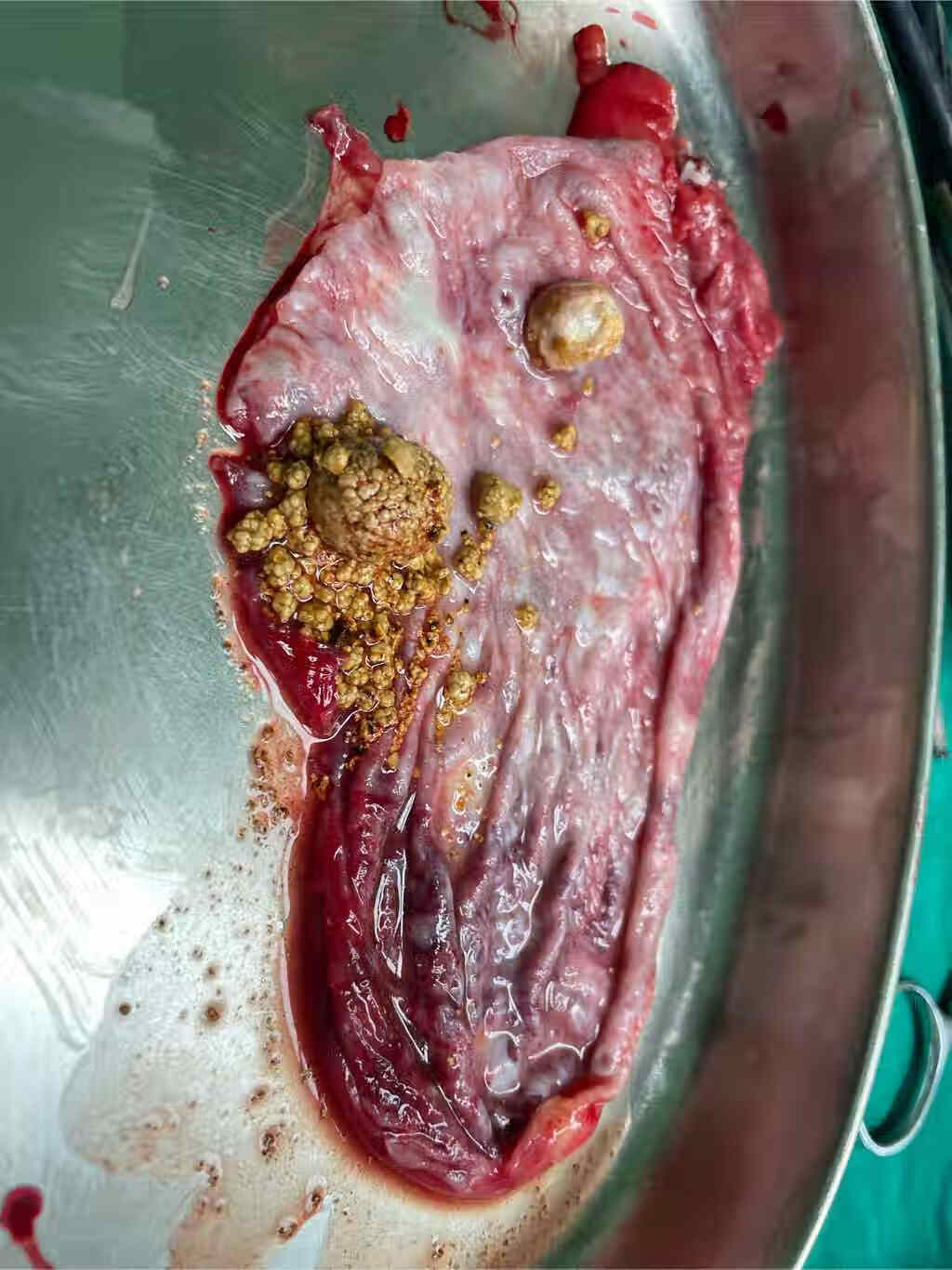
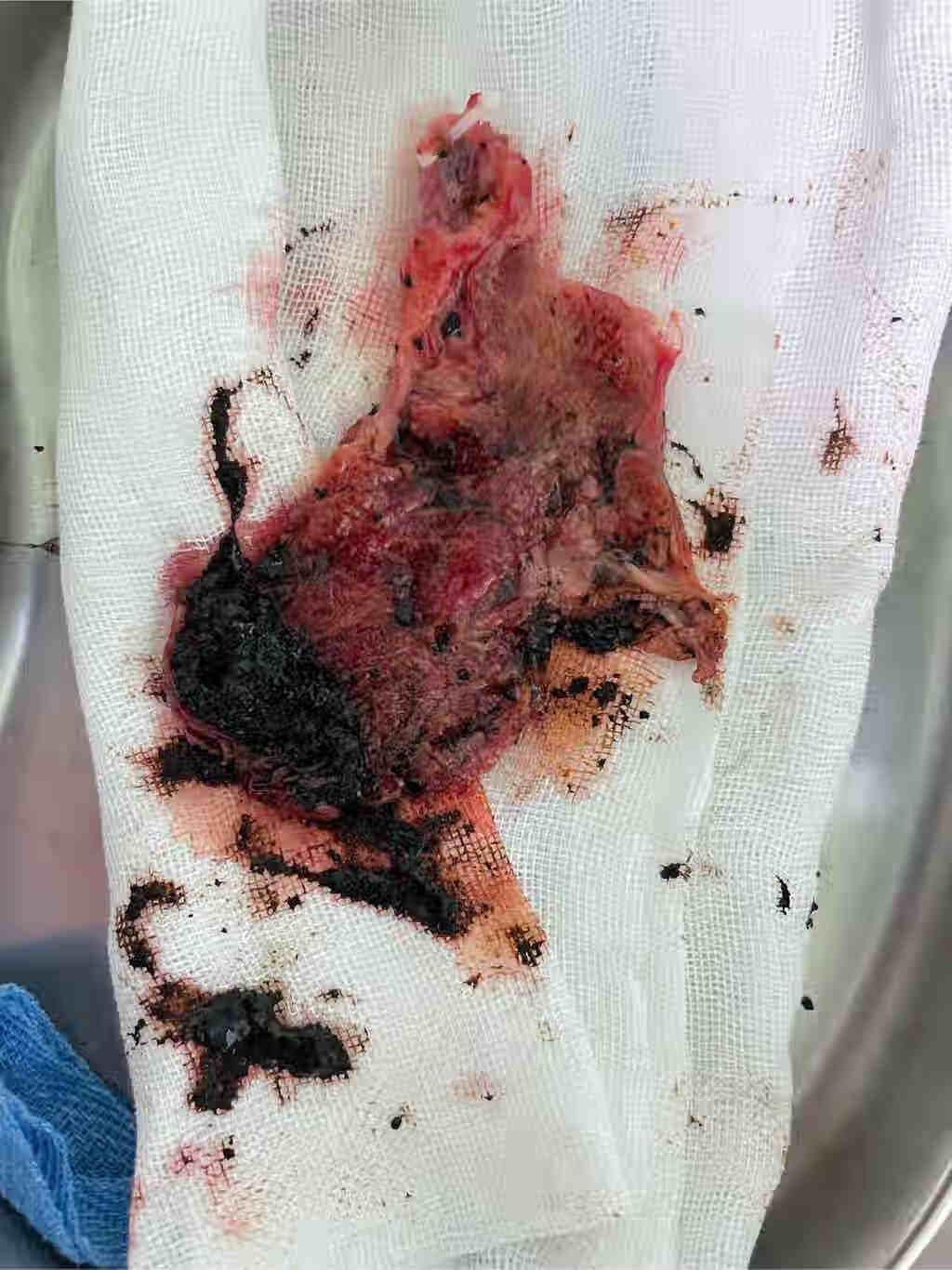
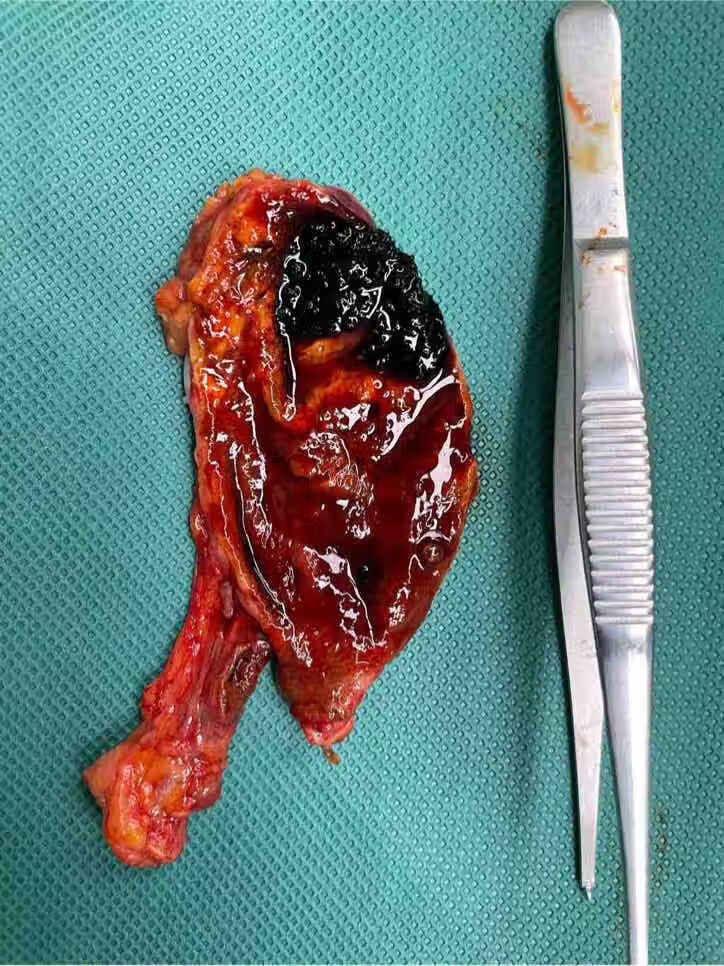
上述图片为胆固醇结石,胆囊泥沙样结石,胆囊多发结石。

主治医师施祥德








