










文章 梅毒防治

庞艳华
副主任医师
首都医科大学附属北京地坛医院
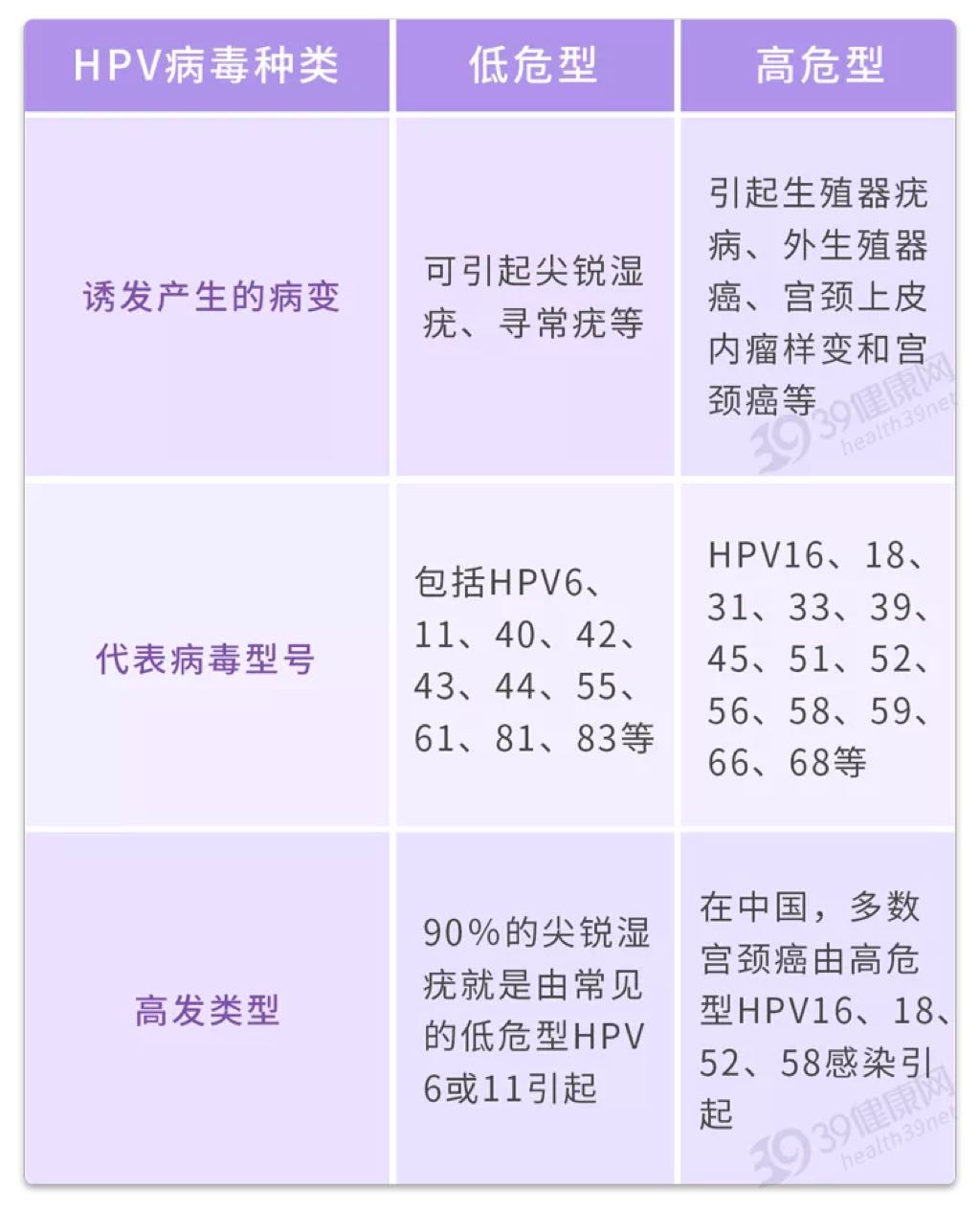
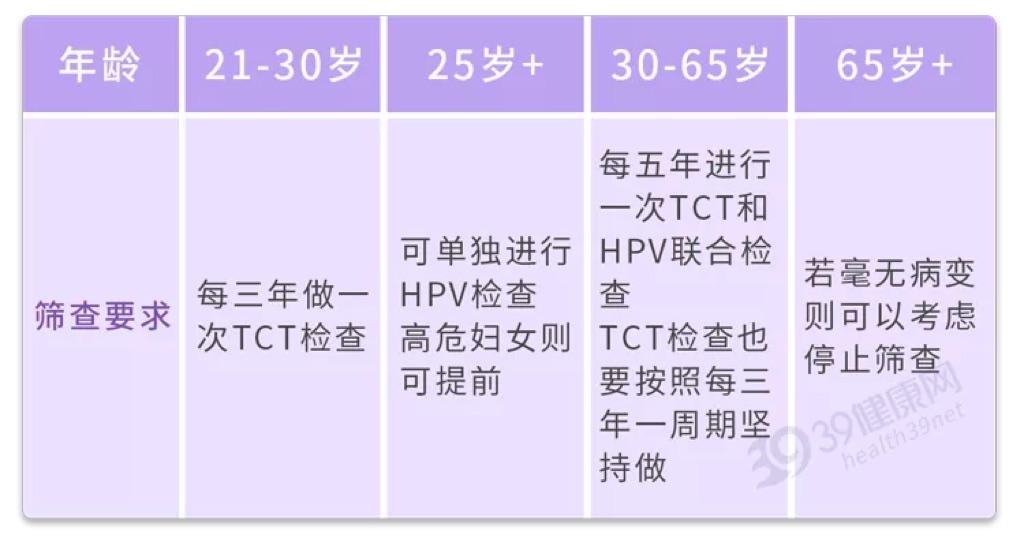
文章 【专题精讲】HPV及子宫颈鳞状上皮低级别病变

庞艳华
副主任医师
首都医科大学附属北京地坛医院
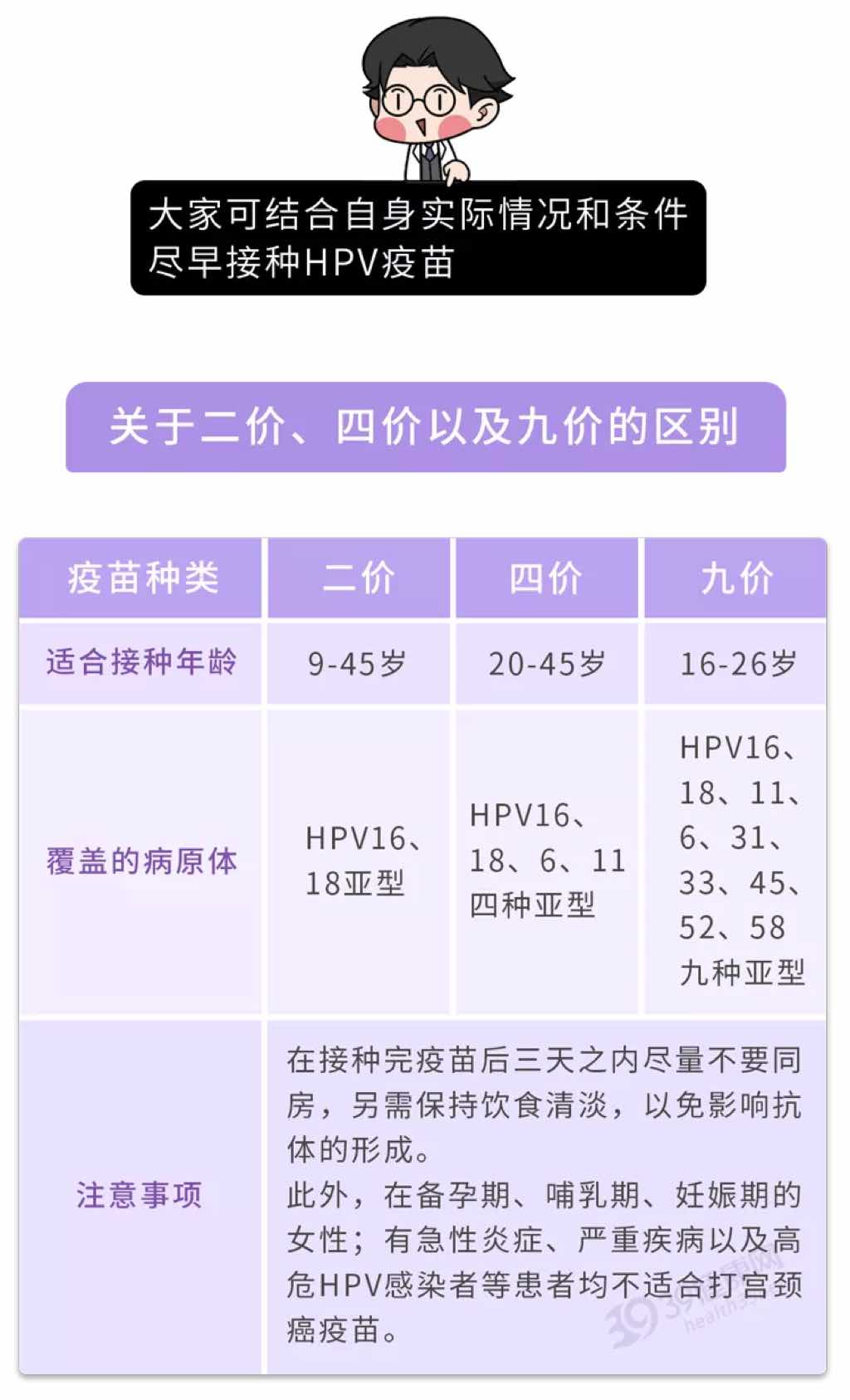
文章 每个女人都要打HPV疫苗吗?国产or进口怎么选?四价or九价?怎么打?一文解答

庞艳华
副主任医师
首都医科大学附属北京地坛医院
月经期间做了定量检查,担心月经影响结果,询问月经结束后复查及采量问题。患者女性37岁
就诊科室:皮肤科
总交流次数:14

庞艳华
副主任医师
首都医科大学附属北京地坛医院
患者因感冒咳嗽就诊,服用莫西沙星后出现双腿红点。咨询医生病情及化验单解读。患者女性63岁
就诊科室:皮肤科
总交流次数:29

庞艳华
副主任医师
首都医科大学附属北京地坛医院
患者咨询伤口恢复情况和睾丸痒的问题,怀疑与更换内裤有关。患者男性27岁
就诊科室:皮肤科
总交流次数:21

庞艳华
副主任医师
首都医科大学附属北京地坛医院

庞艳华
副主任医师
皮肤科
