病例
戴先生,男,57岁。发现右下肺占位1天就诊。
既往史:无特殊病史,无家族史。
ECOG:1分。
PET-CT(2020.01.14):
1.右下肺MT可能,FDG代谢异常增高,伴阻塞性炎症;同侧肺门淋巴结M。 2.右侧顶叶结节伴周围水肿,FDG代谢增高,M不除外。
3.右侧第6前肋骨质不均,FDG代谢增高。 4.两侧咽隐窝炎症;右肾囊肿。
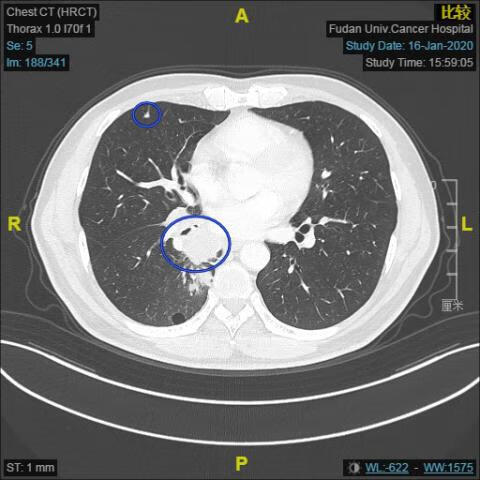
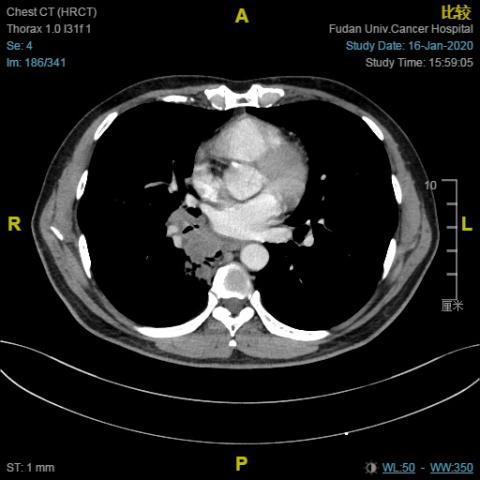
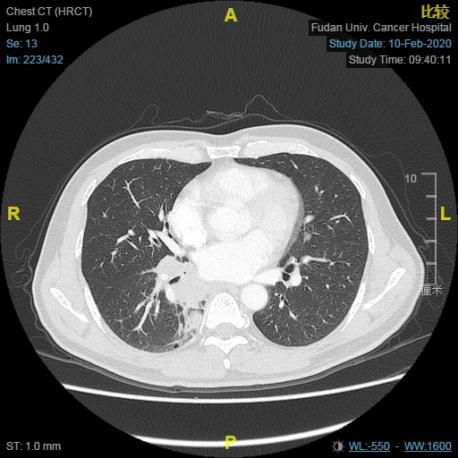
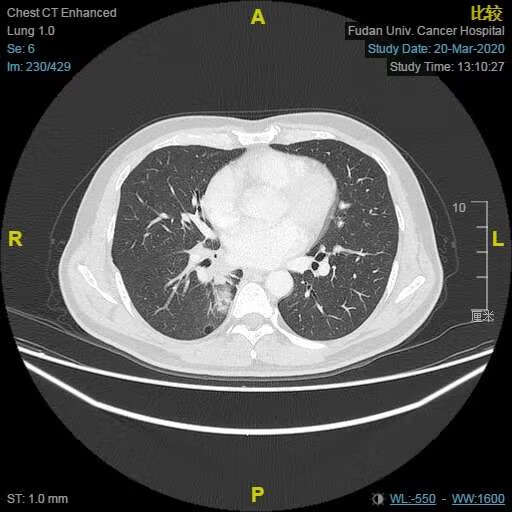
胸部CT(2020.01.16):右肺下叶MT可能(约35*53mm),右肺门淋巴结肿大;右肺中叶结节,右肺下叶肺大疱,部分胸椎及右侧肋骨骨质改变。
第二次多学科讨论:
讨论:1、肺部病灶评估可手术切除;2、术后病理提示为肺腺癌,伴EGFR基因第21外显子呈突变型,可考虑靶向治疗。3、建议先予吉非替尼靶向治疗,再评估手术切除肺部病灶。
中国肺癌脑转移诊治专家共识: EGFR/ALK阳性可选用相应靶向药物。研究表明吉非替尼一线治疗EGFR基因敏感突变肺腺癌脑转移的ORR可达87.8%,中位OS21.9个月。讨论后,予吉非替尼(易瑞沙)靶向治疗。
服药1月后复查胸部CT (2020.03.20):右肺下叶MT复查,肿块较前缩小,右肺门肿大淋巴结较前明显缩小,右下肺渗出较前缓解,右肺中叶结节,右肺下叶肺大疱,均同前。部分胸椎及肋骨骨质改变同前。
初步诊断:
右肺下叶非小细胞癌伴脑转移,cT3N2M1b IVA期
第一次多学科会诊:
讨论:建议先行神经外科手术处理脑转移灶,根据术后病理评估全身治疗。
中国肺癌脑转移诊治专家共识:脑转移瘤不超过3个可行手术/SBRT/SBRT联合WBRT治疗。
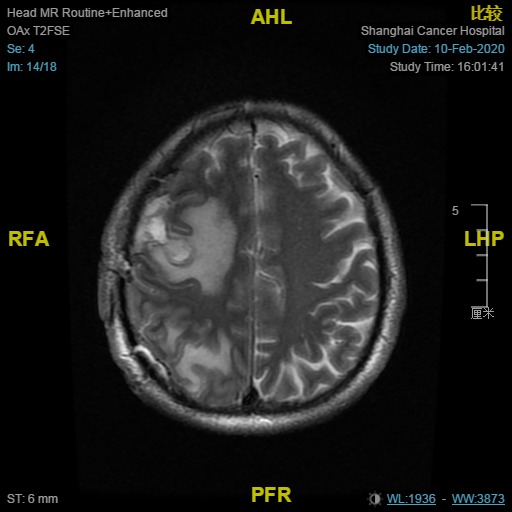
2020年1月21日患者在华山医院行右枕、右额转移瘤切除术,病理示转移性腺癌。
术后病理会诊:(右枕、右额)转移性低分化腺癌,符合肺来源。
免疫组化(HI20-2344) : TTF-1-,NapsinA-,CK7+,P40-,ALK Ventana-,PD-L1 22C3(TPS<1%)。
基因检测:EGFR基因第21外显子呈突变型。EGFR基因第18,19,20外显子未见肯定突变。无ALK基因相关易位。无RET基因相关易位。无ROS1基因相关易位。
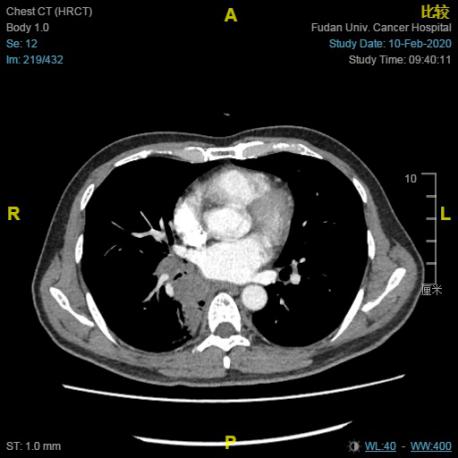
术后复查胸部CT( 2020.02.10):右肺下叶MT可能较前稍增大,右肺门肿大淋巴结较前稍大,伴右下肺癌性淋巴管炎可能,右肺中叶结节,右肺下叶肺大疱,较前相仿,部分胸椎及右侧肋骨骨质改变,大致同前。
气管镜(2020.01.17):右肺下叶背段支气管粘膜增生,管腔闭塞,予活检组织4块并刷检。右下叶基底段支气管局部外压性改变。
细胞学:见癌细胞,低分化非小细胞癌。
病理及免疫组化:(右肺下叶背段支气管,活检)送检组织中见少量支气管黏膜,其中见散在异型细胞,倾向低分化癌。
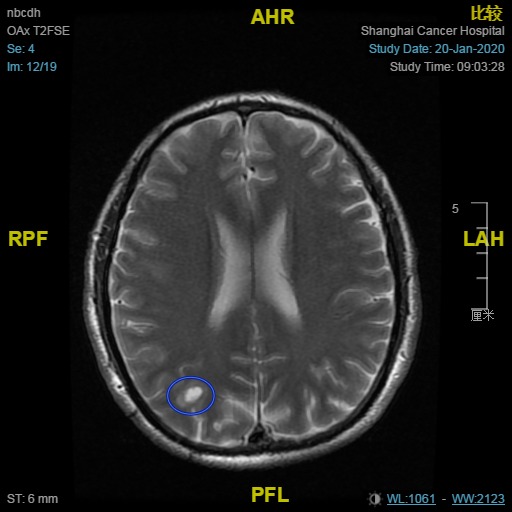
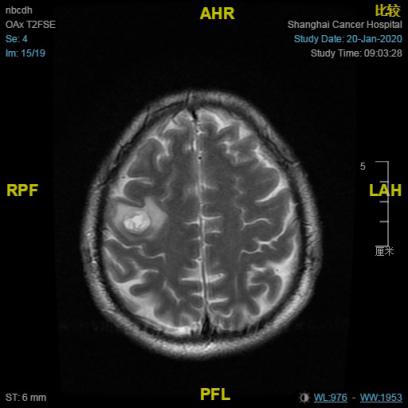
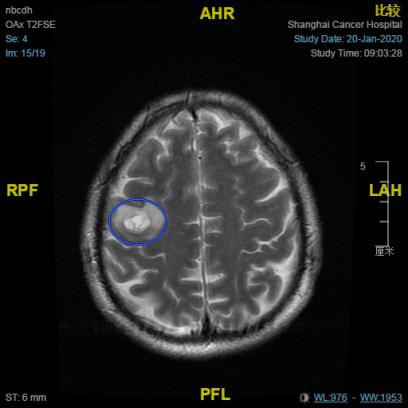
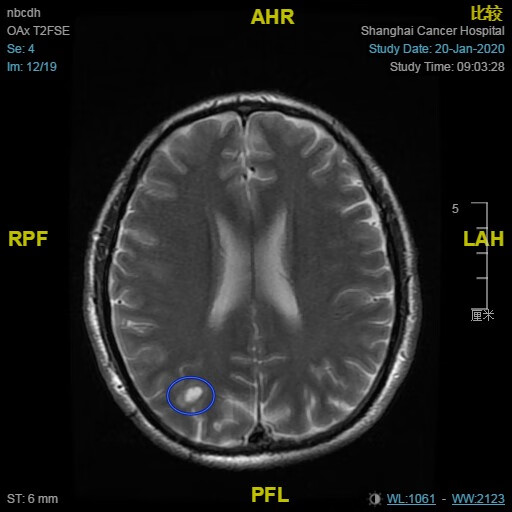
头颅MRI (2020.01.20):右侧额顶叶两枚异常强化结节(右额顶叶见两枚异常信号,大者约1.7*1.4cm),结合病史需考虑转移。
PET-CT
(2020.03.25):1.右肺癌治疗中,右下肺原发灶及右肺门转移淋巴结明显缩小,FDG代谢较前降低;脑转移术后,局部术后改变。 2.双侧咽隐窝炎症同前;右下肺肺大泡;右肺中叶小结节;脂肪肝;右肾囊肿同前。
第三次多学科讨论:
治疗效果:吉非替尼治疗1个月右肺下叶病灶明显缩小,右肺门淋巴结明显缩小,评价PR。
讨论:胸外科手术切除病灶。
2020.03.31行小切口右下肺叶切除术+右中肺叶切除术+纵隔淋巴结清扫术。
术中见:病灶位于右肺下叶,中央型肿物,侵犯中叶支气管,无胸腔积液。
术后病理:腺癌( 1.7×1.5×1.4cm
),腺泡亚型90%,乳头亚型10%,STAS(-),中分化,脉管内癌栓(-) ,神经侵犯:(+), 支气管切端:(-),
胸膜浸润:(-),支气管切缘距肿瘤:2 cm。淋巴结转移情况:支气管旁淋巴结(3/4)见癌转移; 第2组淋巴结(0/8)未见癌转移;
第4组淋巴结(0/5)未见癌转移; 第7、8组淋巴结(1/8)见癌转移; 第10a组淋巴结:纤维脂肪组织,未见癌累及。
基因检测:EGFR基因第21外显子呈突变型。 EGFR基因第18,19,20外显子未见肯定突变。
第四次多学科讨论:
讨论:根据术后病理及病人一般情况,建议继续吉非替尼靶向治疗。
讨论后,继续予吉非替尼治疗。
术后6个月复查:
胸部CT(2020.10.10):右肺术