继发性骨质疏松症
什么是继发性骨质疏松
继发性骨质疏松症是指由于疾病、药物或器官移植等原因,导致骨量减少、骨微结构破坏、骨脆性增加和易于骨折,是骨质疏松的一种类型。引起继发性骨质疏松症的原因很多,临床上常见的有内分泌代谢性疾病、风湿免疫性疾病、肾脏疾病、胃肠道疾病、器官移植、肿瘤性疾病和某些药物等。
继发性骨质疏松症不仅可以见于老年人,也可以发生在青年或中年人,他们常常合并影响骨代谢的疾病,或者在疾病治疗过程中使用影响骨代谢的药物。因此对于这部分患者来说,对于老年继发性骨质疏松患者,可能既有原发性骨质疏松,也包含继发性骨质疏松的因素。与单纯原发性骨质疏松症相比,他们骨质疏松的情况可能更为严重,也常常被原发病的表现所掩盖,不容易早期发现。

哪些疾病可以引起继发性骨质疏松?
会引起继发性骨质疏松症的疾病很多,大致分为以下几大类:
(1)内分泌代谢疾病:如甲状旁腺功能亢进、库欣综合征、甲状腺功能亢进、性腺功能减退、女性卵巢切除后、严重的糖尿病、神经性厌食、腺垂体功能减退症、垂体瘤、肾上腺皮质功能减退症等。
(2)消化系统疾病:如胃大部切除后、炎症性肠病、吸收消化不良综合征、原发性胆汁性肝硬化、空肠-回肠吻合术后、慢性活动性肝炎、肝硬化、慢性胰腺炎等。
(3)风湿免疫性疾病:如类风湿性关节炎、系统性红斑狼疮、皮肌炎、硬皮病、干燥综合征等。
(4)肾脏及肾小管疾病:如慢性肾炎、慢性肾衰竭、肾小管性酸中毒、肾移植术后、血液透析与腹膜透析。
(5)营养性疾病:如蛋白质-热能营养不良症、维生素缺乏、微量元素缺乏、长期静脉营养支持等。
(6)血液系统疾病:如白血病、淋巴瘤、多发性骨髓瘤、再生障碍性贫血等。
(7)神经肌肉系统疾病:如痴呆、脑“中风”后肢体瘫痪、重症肌无力、多发性硬化、脑瘫等。

哪些风湿免疫疾病容易引起骨质疏松?
广义的风湿是指关节、关节周围软组织、肌肉和骨骼出现的慢性疼痛,包括感染性、免疫性、代谢性、内分泌性、遗传性、退行性、肿瘤性、地方性、中毒性等多种原因引起的100多种疾病。而狭义的风湿性疾病就是指一组肌肉-骨骼系统疾病,有以下特点:
(1)本质属于自身免疫性病变,通俗地讲就是机体的防御部队不能识别自身的组织和成分,将它们视为“异物”而进行攻击,最终使这些组织受到破坏,影响其功能。
(2)以血管和结缔组织慢性炎症改变为病理基础,所有结缔组织,是由细胞和大量细胞间质构成,细胞间质包括液态、胶体状或固态的基质、细丝状的纤维和不断循环更新的组织液。
(3)病变累及多个系统,晚期常出现多个器官的损害。
(4)通常糖皮质激素治疗效果好。
容易引起骨质疏松的风湿免疫疾病有类风湿关节炎、强直性脊柱炎、系统性红斑狼疮、皮肌炎、硬皮病、干燥综合征、混合性结缔组织病等。风湿免疫疾病患者由于体内炎症反应和(或)免疫调节功能紊乱,破骨细胞与成骨细胞之间的平衡被打破,破骨细胞生成增多,活性增强,而成骨细胞的生成和功能均受到抑制,骨吸收、骨质流失大于骨形成,从而导致骨质疏松的发生。

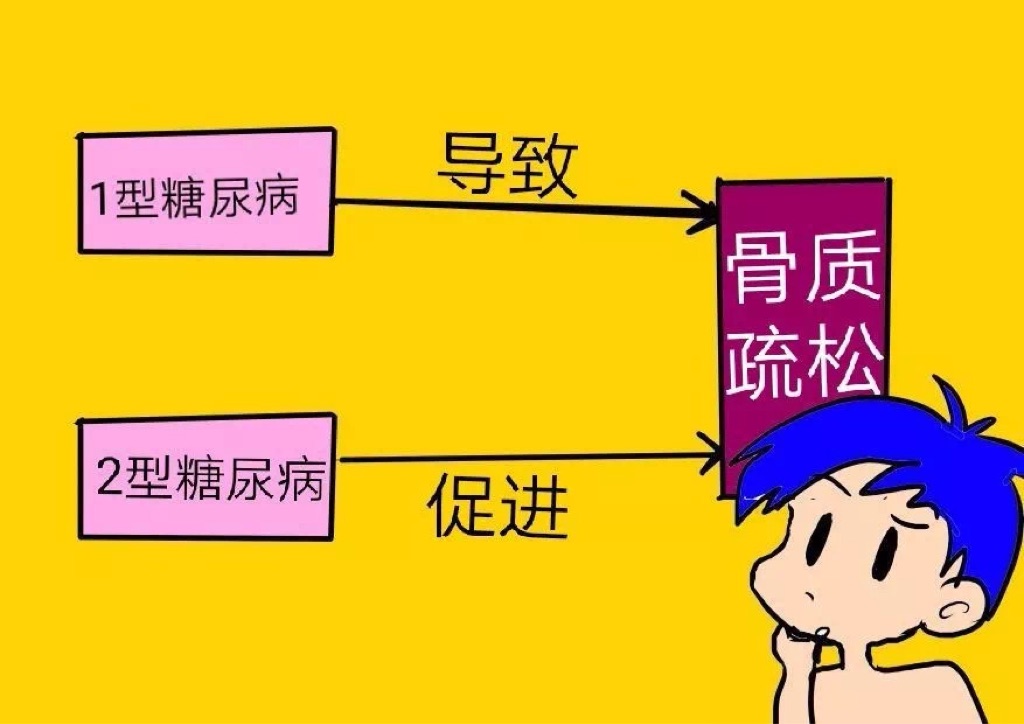
糖尿病会引起骨质疏松吗?
目前认为1型糖尿病可以导致骨质疏松,2型糖尿病是否为骨质疏松的继发因素尚不能确定,但至少2型糖尿病可以促进骨质疏松的发生和发展。
为什么糖尿病会引起或加重骨质疏松呢?
首先,高血糖所致的渗透性利尿使钙、磷、镁等从尿中大量排出,而高尿糖又阻碍肾小管对钙、磷、镁的重吸收,导致血清的钙、磷浓度降低,低血钙继发甲状旁腺功能亢进,破骨细胞活性增强,骨质脱钙,骨密度下降。
其次,高血糖抑制胰岛素样生长因子合成和释放,对成骨细胞的合成、分化产生不利影响,长期高血糖可使糖尿病患者体内晚期糖基化终末产物不断产生和积聚,抑制骨形成,增加骨吸收,导致骨强度的降低;
第三,成骨细胞表面存在胰岛素受体,胰岛素能直接刺激成骨细胞,促进骨胶原合成和骨基质分泌,而糖尿病状态下,体内存在胰岛素的相对或绝对不足,影响骨形成;
第四,糖尿病慢性并发症加剧骨量丢失,例如当糖尿病肾病时,可因继发甲状旁腺功能亢进,使骨钙动员增多而导致骨量减少,在糖尿病肾病晚期,肾脏α羟化酶活性降低,活性维生素D合成减少,钙吸收减少,影响骨矿化过程,从而引起骨质疏松。
糖尿病和骨质疏松症之间关系密切,治疗上首先应针对糖尿病把血糖控制达标。鉴于胰岛素在骨代谢过程中的重要作用,建议在降糖药物选择上尽可能使用胰岛素治疗。
而在骨质疏松的治疗上,应根据骨质疏松的类型和临床症状,适当选用骨吸收抑制剂或骨形成刺激剂。
糖尿病常规饮食食谱中的钙、镁、锌含量明显不足。糖尿病合并骨质疏松时,除了适当补充钙剂,饮食上尤其要多摄入含钙丰富的食物,如牛奶和奶制品、豆类等。
同时加强运动治疗,运动不仅能减少骨量丢失,还可增加肌肉力量,很好地预防骨质疏松。提倡每天半小时的户外运动,根据个人的爱好和条件,选择快走、慢跑、骑自行车等运动方式,既预防骨质疏松又能改善血糖。







胆囊息肉患者在饮食上要注意哪些呢?

宝宝吃奶发出哼哼唧唧的怎么回事?


大姨妈,健康的晴雨表


上牙痛和下牙痛病因大不同,中医这样治疗

幽门螺杆菌与消化性溃疡


儿童低烧咳嗽有痰怎么回事?


得了二型糖尿病能治好吗?

引发月经过多的原因有哪些?


为什么会得手指筋膜炎 分析手指筋膜炎的五个病因


为什么吃得咸就会导致血压升高呢?


卵巢早衰,该如何防治?

骨质疏松了怎么办

腰疼,不能弯腰,一弯腰就疼怎么办

河南郑州市小儿内科患者互联网医院线上问诊记

松毛虫性骨关节病需要做那些检查

不同时间喝牛奶功效大不同

小腿的肌肉无力怎么回事

预防骨质疏松要厘清饮食误区

补钙有害心血管健康?

精神忧郁竟致骨密度降低
52岁女性保健营养咨询,预防骨质疏松
55-60岁女性预防骨质疏松,高钙补充剂使用咨询
14岁儿童补钙预防骨质疏松建议
21岁女性补钙预防骨质疏松推荐
60岁老人高钙保健品咨询
氨糖的适用人群和用法
22岁女性补钙产品使用疑问及效果咨询
22岁成人补钙效果及适用性
腰椎滑脱老人补钙保健品推荐
46岁男性凝血因子缺乏,营养保健品适用性咨询



