骨痛--不可小觑的信号
在我们的日常生活中,几乎每一个人都有过“骨痛”的经历,腰痛、胸痛、背痛、腿痛等等,或轻或重,时间或长或短,有自行缓解的,也有经过医生治疗而缓解的。这些疼痛绝大多数都是良性过程,但有一种骨痛却是我们不容忽视的,那就是多发性骨髓瘤引起的骨骼疼痛。
多发性骨髓瘤是一种什么样的疾病?这种疾病为什么会引起骨痛?这种疾病又有什么特点?我们普通人群如何提高对这种疾病的认识
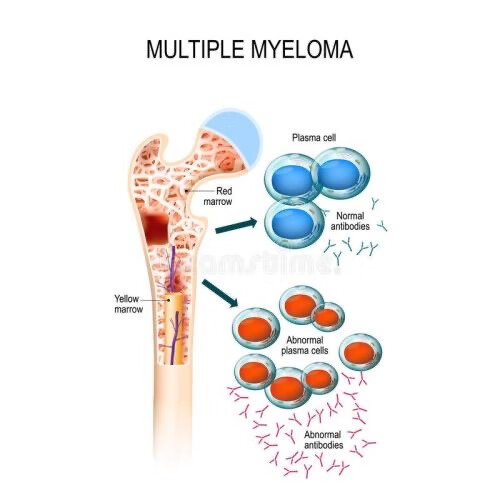
多发性骨髓瘤是浆细胞的恶性克隆性增殖,产生异常的单克隆免疫球蛋白,因此,其主要表现为骨髓瘤细胞的增生、浸润和破坏骨组织以及骨髓外的其他组织,出现骨痛、骨折、贫血、出血和大量单克隆免疫球蛋白导致的感染、肾脏病变等。
骨痛,常常是多发性骨髓瘤的首发症状,也是本病的最主要症状之一。大约有2/3的病人在就诊时具有此症状。国内资料统计显示,以骨痛为首发症状者占55.2%~73.9%。这种骨痛无特异性,轻重程度不一,早期的骨痛常常是轻度的、暂时的,可为游走性或间歇性,因此,在疾病的早期不少患者被误诊为风湿症、类风湿性关节炎、肋软骨炎、骨质增生、椎间盘突出、骨质疏松症、腰扭伤、骨结核等等,不少病人初始并不到血液科就诊,而是到骨科等其他科室就诊,随着疾病的进展,骨痛可变为持续性、剧烈性,甚至发生病理性骨折等 。
骨痛是由于多发性骨髓瘤导致的溶骨性病变所致,是多发性骨髓瘤的重要特征之一。为什么多发性骨髓瘤会造成如此严重的溶骨病变而且在疾病之初就存在?目前的机制并不是十分清楚。肿瘤细胞对骨质的直接侵蚀并不是主要的原因。目前多数观点认为是由于肿瘤细胞分泌的一些细胞因子激活了破骨细胞所致。其中比较重要的细胞因子是破骨细胞激活因子(OAF),而OAF的活性却需经过其他一些细胞因子的介导,如白介素1β(IL-1β),淋巴细胞毒素、肿瘤坏死因子β(TNFβ)、白介素6(IL-6)等。这些细胞因子能够 激活破骨细胞,导致骨质疏松、骨质破坏。这些复杂的生物学机制,尚需要我们的科学工作者进一步深入研究,逐步揭示其奥秘。
那么,多发性骨髓瘤引起的骨痛究竟能不能得到普通人群比较早期的警觉呢?根据多发性骨髓瘤发病的基本机制,根据我个人的经验提出有以下几种骨痛的特点或与骨痛相关的临床情况可供参考。⑴骨痛的部位,由于骨髓瘤细胞最初侵犯的是骨髓造血组织,因此,在造血丰富的骨髓组织内骨髓瘤的细胞就多,骨组织破坏就严重,骨痛就容易发生,这些骨组织主要包括椎体、骨盆、肋骨、颅骨、肩胛骨等扁平骨组织,所以,多发性骨髓瘤的骨痛多发生在此处。⑵由于骨髓瘤细胞是随骨髓呈弥漫性侵犯,由此而导致的骨损害是广泛的,所以骨痛可能不是单一的而是多处地方都会产生骨痛,或开始骨痛是一处,逐渐地变为多处骨痛。有资料显示多发性骨髓瘤患者的骨病发生在单部位者约为18.06%,多部位(大于2处)者为81.94%。⑶由于扁平骨骨皮质都比较薄,以及骨骼负重或受力等原因,骨痛以腰骶部为最多见,其次为胸肋部,四肢长骨较少。⑷骨痛常常随运动、负重、变换体位甚至咳嗽等而加重,待稍事休息或体位变换完毕,骨痛可减轻。⑸常规的对症治疗多无明显疗效,而且某些物理治疗如按摩等往往会加重骨痛。⑹骨痛的同时,常常发生无明显原因的骨折或轻微用力后也发生骨折,这种骨折也往往是多发的。⑺由于多发性骨髓瘤会产生大量异常的单克隆免疫球蛋白而出现其他临床表现,如贫血、蛋白尿、感染等,因此,如果骨痛同时伴发有贫血、感染、肾功能不全等其他临床表现时,要十分警惕多发性骨髓瘤的发生。总之,如果我们出现了不能解释的骨痛,或骨痛伴有其他不良反应时,应当尽早去看医生,让有经验的医生为我们的疾病做出一个正确的诊断。
多发性骨髓瘤的最后确诊需要靠骨髓穿刺以及单克隆免疫球蛋白的检测甚至组织活检。随着医疗技术的提高,诊断本病并不十分困难,关键是普通人群,甚至是某些非血液科医生要对本病提高认识,及时发现,这样才能够及时早期对多发性骨髓瘤做出正确的诊断。
虽然,目前多发性骨髓瘤尚不能够根治,自然病程约6~12个月。但随着医学科学技术的发展,新药新疗法的应用,使本病的治疗取得了巨大的成就。目前,多发性骨髓瘤的治疗手段主要是化学治疗、生物治疗、免疫治疗、肿瘤的靶向治疗和造血干细胞移植治疗 。 多发性骨髓瘤并不是一个让人谈虎色变的疾病,只要我们能够正确地认识它,早发现、早诊断、早治疗就会取得良好的效果,使病人的生命得以延长,生活质量得到提高 。






咳久了肋骨下痛怎么办?

关于骨痛你了解多少?

快来瞅瞅!三种方式可助你缓解坐骨神经痛!

心绞痛的症状是什么?这些值得收藏!


五大方法缓解坐骨神经痛患者的痛苦!

骨髓炎伤口长期不愈合是怎么了?


熟知肾癌的预警信号 切勿因“小”失大


有一种痒,叫冻疮痒,刻骨难忘!专家:从三方面治疗


坐骨神经痛怎麽办 三大方法让你告别烦恼

骨癌的几大征兆,及时发现可以救命


病例分析:反复贫血,是患多发性骨髓瘤了吗?

骨髓瘤早期能彻底治愈吗

贵州贵阳骨髓瘤患者新冠病毒感染

武田宣布恩莱瑞在中国获批 多发性骨髓瘤开启全口服治疗时代

多发性骨髓瘤能不能只靠吃药控制?

淀粉样变病的胃肠道表现的原因是什么

不明原因下背痛警惕骨髓瘤

南京血液科医生互联网问诊,多发性骨髓瘤患者的心路历程

死精症与泡沫尿:揭秘泌尿系统疾病的关联

骨髓瘤导致血小板和血红蛋白低,正常吗?
糖尿病患者如何选择营养素?
多样性骨髓瘤的诊断与治疗
在线开具来那度胺处方
多发骨髓瘤的诊断与治疗
多发性骨髓瘤的治疗与用药
新冠阳性多发性骨髓瘤患者的用药指导
如何应对体检不合格?
多发性骨髓瘤引起肾功能不全和水肿的处理
多发性骨髓瘤的诊断与治疗
多发性骨髓瘤患者贫血能否安全使用补铁药物?



