简称:
沂水县人民医院始建于1973年,是全县的医疗、急救、科研、教学、康复、保健中心,系全县城镇职工、城镇居民基本医疗保险及新型农村合作医疗定点医院、沂水县白内障复明中心挂靠医院、山东医学高等专科学校教学医院,2013年成功创建二级甲等医院,2007年注册成立了沂水县健康教育协会,2009年与中国人民解放军济南军区总医院签约成为医疗技术协作医院,2013年与北京积水潭医院创伤骨科签约成为技术协作医院,2014年与山东省千佛山医院签约挂牌成为全面合作医院。医院占地面积31960平方米,设临床、医技和职能科室70个,开放床位881张,年门诊量近30万人次,出院病人3万余人次,各类手术6000余台次,拥有美国GE核磁共振、西门子螺旋CT、飞利浦DR、丹麦产肌电诱发电位仪、数字胃肠机、体外碎石机、进口高档彩超、超声乳化仪、全自动生化分析仪、电子胃镜、电子肠镜、高档呼吸机等先进医疗设备300余台(套)。医院坚持“以病人为中心,以质量为核心”的服务宗旨,不断加强学科建设和人才培养,开展新技术、新项目,成功开展腔镜微创手术、ERCP、EST、内镜下支架置入治疗食管、幽门、胆总管狭窄;食管静脉曲张套扎和硬化治疗、内镜下高频电刀切除胃肠道息肉、颅内血肿微创清除术、心脏起博器植入术、胰十二指肠切除术、断肢(指)再植术、颅内肿瘤切除术、白内障超声乳化术等技术项目,均处同级医院先进水平。在提升医疗技术水平的同时医院不断优化服务环境,创新服务方式,拓宽服务领域,组建了现代化的体检中心,成立了病人服务中心,设立了健康教育协会,实施医前—医中—医后全程式服务,特别是2013年新的外科综合大楼正式启用后,以其现代完善的配套设施、科学合理的流程,宾馆式的医疗环境、现代化的医疗设备、人性化的温馨服务,受到上级领导、社会各界及患者的一致好评。作为第二批县级公立医院改革试点医院,医院自2014年10月1日起,除了中药饮片,所有药品实行零差价;CT、磁共振等大型仪器设备收费价格下调15%,真正做到了以病人为中心,做老百姓的医院。先后荣获首批全国百姓放心示范医院、爱婴医院、全市卫生系统先进集体、“全市县以上医院行业作风民主评议先进单位”、“优质服务先进单位”、“消费者满意单位”、省级巾帼文明示范岗等荣誉称号,被共青团中央授予青年就业创业见习基地。
-

根尖周炎的病因有细菌感染、物理因素、肿瘤因素、化学因素、医源性因素及免疫因素。本病好发于日常不注意口腔卫生者、有牙髓病史者、妊娠女性、患有糖尿病、白血病、艾滋病及营养不良人群。
一、根尖周炎的主要病因
细菌感染:细菌感染是根尖周炎最常见的原因,而且最常见的感染多来自于牙髓病,其次是牙周炎症通过根尖孔、侧副根管及牙本质小管而继发。
物理因素:物理因素包括急性牙外伤和慢性咬合创伤,如牙遭受外力打击、碰撞等以及咬砂子、核桃、瓶盖儿等硬物。前者可引起根尖血管的挫伤或断裂及根尖周组织的损伤;后者由于先天牙列不齐、各种原因所致牙不均匀磨耗、充填体或修复体过高等原因,影响牙髓血液循环,导致牙髓病变,进而引起根尖周组织损伤。
肿瘤因素:波及根尖周炎的肿瘤有鳞癌、肺癌及乳腺癌转移、颌骨肉瘤、骨髓瘤和造釉细胞瘤。
化学因素:常因在牙髓炎和根尖周病的治疗过程中,药物使用不当造成。年轻恒牙根尖孔粗大或乳牙根尖部已发生吸收的患牙,如行根管封药,更易造成根尖周组织的化学性炎症。
医源性因素:根管封药过量、根管器械及根充材料穿出根尖、正畸用力不当、快速分离牙及拔牙不慎损伤邻牙等,均可能引起根尖周损伤。
免疫因素:根管内的抗原物质,如细菌及其毒素、感染变性的牙髓组织、牙髓治疗所使用的药物中的半抗原物质与体内蛋白结合形成抗原,通过根尖孔进人根尖周组织,产生变态反应。
二、哪些人群好发根尖周炎?日常不注意口腔卫生者,容易引起细菌感染。有牙髓病史者发生龋病没有及时填充,龋病发展到牙髓炎也未及时治疗,更易导致细菌感染。部分女性怀孕前就有龋齿,但由于神经坏死,就没有疼痛症状,怀孕后随着生理改变,加上女性多喜欢吃甜食,可能突发急性牙周炎。糖尿病患者长期血糖控制不佳时,血液和口腔黏膜内糖分增加,糖是病菌滋生的培养基。再加上糖尿病引发的糖脂代谢紊乱可使糖尿病患者体内的免疫机能下降,唾液分泌量减少,可导致寄生在口腔中的细菌大量繁殖而致根尖周炎。白血病患者由于骨髓中产生了过多的异常白细胞,骨髓无法正常发挥造血功能,患者就容易出血或淤血,感染的几率就增加。艾滋病患者由于机体免疫力下降,更容易引起口腔的细菌感染。营养不良者可出现免疫系统的紊乱,容易引起口腔感染。
-

亲爱的朋友,不管是焦虑还是抑郁除了按时服药以外一定要记得运动哦,接下来就让我们开始一段简单的在家里就能做的放松运动吧!

放松的顺序:头面部一颈部一肩一手臂一躯干(胸腹背)-腿部一脚。治疗者亦可根据情况可对此顺序进行新的编组排列、或着选取自己当下适宜的动作。
1、 头面部:
睁大眼睛,放松;
闭眼,眯眼皱眉嗾嘴,使五官向鼻子聚拢,放松;
龇牙,露出牙齿,咬紧牙关,放松。
2、 颈部:
身体直立,头向下伸,感觉颈后部肌肉的紧张,放松:
头后仰,感觉颈前部紧张,放松;
头向肩侧拉伸,放松。
3、 肩:
耸起肩部向耳部靠拢,头颈部保持中立位。感觉和保持肩部的紧张,放松。
4、 手臂:
紧握拳头,放松;
抬掌,往前推,放松;
向后弯曲手臂,紧张,放松。
5、 胸部:
双手侧方上下伸直,在后背交握,挺胸,向后背拉伸,放松。
6、 腰背部:
站姿,手扶墙,塌下腰背,身体和腿呈直角,抬头挺胸、放松;
双手高举过头,将背往后弯曲,放松。
7、 腿部:
坐姿,双腿叉开呈45度,伸直双腿,紧贴垫子,双手向前伸直,身体向前拉伸,放松。
8、 脚部:
坐姿,脚背绷直,将脚尖尽量指向身体方向,手握脚趾向小腿压紧,放松;
脚尖朝前绷紧,放松。
收势:一起安静的体会现在这放松的感觉,记住它。
注意每个肌肉紧张后应该放松后再接着做后面的动作
-
她来了,她来了#智能机器人 #国庆 #科技改变生活
-

主动脉夹层(AD)患者,通常需要长期的药物治疗,以减少主动脉壁的压力,防止主动脉扩张或破裂。但近期的研究证据表明肾素-血管紧张素系统与主动脉瘤(AAs)的发生有关。在遗传学研究中,血管紧张素转换酶(ACE)的多态性与AA有关。对于马凡综合征患者,使用ACE抑制剂(ACEI)或血管紧张素受体阻滞剂(ARB)治疗似乎可以减缓主动脉扩张及其并发症的进展。另外的几项动物研究表明,使用ACEI或ARB治疗可以减缓AA的进展并防止其破裂。一项评估厄贝沙坦治疗马凡综合征的随机临床试验表明,ARBs降低了主动脉扩张。
下面就一项回顾性队列研究,对β受体阻滞剂、ACEI或ARB与其他抗高血压药物的相关性,以及它们与AD患者远期结局的关系进行详细分析。
数据来源
研究数据采集时间为2001年1月1日至2013年12月31日,共有6978例首次出现AD的患者符合分析条件。具体流程见(图1)
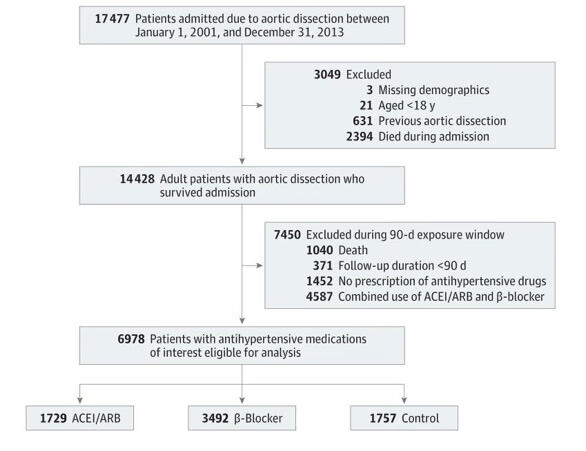
图1(图片来源于参考文献)
分析结果
-
根据使用ACEIs或ARB、β受体阻滞剂或其他抗高血压药物分层的AD患者的临床特征在图2中给出。总共1729名患者使用了ACEIs或ARB,3492名患者使用了β受体阻滞剂类,1757名患者使用了不同的降压药。单因素分析中,3个研究组的大部分临床特征均有显著性差异。年轻患者的β-受体阻滞剂组显著(平均(SD)的年龄,62.1[13.9]年β阻滞剂,68.7[13.5]年acei或arb,和69.9[13.8]年其他降压药),主要由男性患者(2520名患者(72.2%)为β阻滞剂,1161名患者(67.1%)为acei或arb,和1224名患者(69.7%)其他降压药)。药物性高血压患病率在ACEI或ARB组最高(1039例[60.1%]),其次是对照组(896例[51.0%]),而β阻断剂组最低(1577例[45.2%])。接受手术的A型AD患者更有可能使用β受体阻滞剂(1134例[32.5%]),而不是其他降压药(376例[21.4%])和ACEIs或ARBs(309例[17.9%])。调整多倾向评分后,3组间任何临床特征均无显著差异。
-
从2001年到2013年,β阻断剂的使用稳步增加(52%-64.2%;P < 0.001为趋势)。从2001年到2013年,ACEI或ARB联合组的使用也有所增加(39.6%-51.2%;P < 0.001为趋势)。2001年至2013年,仅采用ARB评估法的患者人数稳步上升(18.8%-47.2%;P < 0.001为趋势),而单独使用ACEI评估的患者在这些年间减少了(22.4%5.0%;P < 0.001为趋势)。
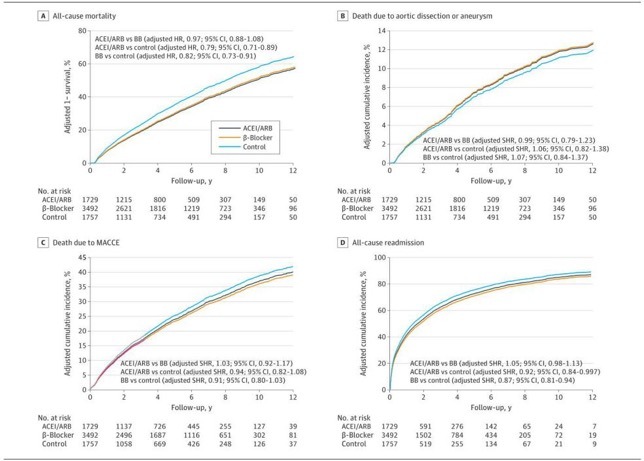
图2(图片来源于参考文献)
-
在ACEI或ARB组和β阻滞剂组之间,有价值的分析指标包括全原因死亡率、AD或AA死亡、重复主动脉手术、MACCE、因任何原因再次住院以及新发生的透析,没有显著差异(图1)。然而,血管紧张素转换酶抑制剂或血管紧张素转换酶抑制剂组(危险比为0.79;95%可信区间为0.71-0.89)和β阻滞剂组(危险比为0.82;95%可信区间为0.73-0.91)均低于对照组(图2A)。虽然AD或AA导致的死亡和综合预后风险在3组之间没有显著差异,但ACEI或ARB组(亚分布HR,0.92;95%CI,0.84-0.997)和β阻滞剂组(亚分布HR,0.87;95%CI,0.81-0.94)的全原因再住院风险显著低于对照组(图2B-D)。不同组之间阴性对照结果(即骨折或恶性肿瘤)的风险没有差异。
-
使用ARB或ACEI的AD患者的基线特征在反转治疗加权概率后,两组之间没有显著差异。图3显示了结果分析的结果。ARB组的死亡率低于ACEI组(HR,0.85;95%CI,0.76-0.95)。ARB组的AD或AA死亡率似乎较低(亚分布HR,0.81;95%CI,0.64-1.03),尽管这一发现没有统计学意义(P=0.09)。此外,两组之间阴性对照结果的风险没有差异(图3)。
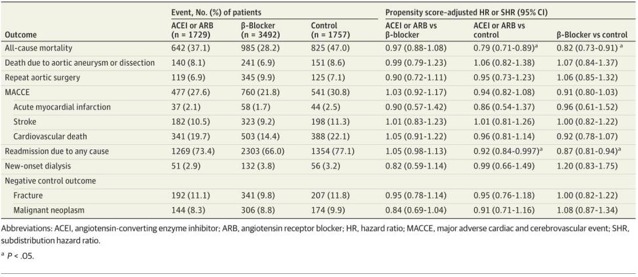
图3(图片来源于参考文献)
-
全因死亡率和由AD或AA引起的死亡的敏感性分析数据是通过使用药物使用作为治疗的时变暴露而获得的。单独使用血管紧张素转换酶抑制剂或血管紧张素转换酶抑制剂或单独使用β阻滞剂与全因死亡率和死于AD或AA的风险较低(但在统计学上不显着)相关。然而,使用血管紧张素转换酶抑制剂或血管紧张素转换酶结合β阻滞剂显著降低了全因死亡率(HR,0.68;95%CI,0.56-0.83)和死于AD或AA的风险(HR,0.64;95%CI,0.47-0.88)。ARB与ACEI的比较结果与初步分析一致,即ARB显著降低全因死亡率(HR,0.72;95%CI,0.63-0.82)和AD或AA死亡(HR,0.71;95%CI,0.58-0.87)。
-
与使用CCB相比,使用血管紧张素转换酶抑制剂或血管紧张素转换酶抑制剂(HR,0.76;95%CI,0.65-0.88)或使用β阻滞剂(HR,0.86;95%CI,0.75-0.995)可显著降低全因死亡的风险。使用血管紧张素转换酶抑制剂或血管紧张素转换酶抑制剂而不是β阻滞剂与较低的AD或AA死亡风险相关(HR,0.67;95%CI,0.48-0.94)。
结果讨论
-
在分析结果中可发现,β阻滞剂和血管紧张素转换酶抑制剂或血管紧张素转换酶抑制剂与其倾向得分匹配的对照组相比,全因死亡率和因任何原因再次住院的风险都较低。ARB治疗组的全因死亡风险低于ACEI治疗组,与ACEI相比,ARB的全因死亡率较低。
-
在肾素-血管紧张素系统中,ACEI具有AT1R和AT2R双重阻断作用,而ARB则具有AT1R阻断作用。只有氯沙坦可以通过AT2Rs持续传递信号来唯一地抑制转化生长因子-β介导的细胞外信号调节激酶的激活。这些结果表明,在通过转化生长因子-β介导的细胞外信号调节激酶的激活来防止主动脉根部扩张方面,氯沙坦可能优于ACEIs。尽管这些研究表明ARB是改善马凡综合征病程的一种有前途的药物,但ACEI或ARB治疗其他动脉瘤的意义尚不清楚。氯沙坦不仅阻断转化生长因子-β信号转导,而且通过阻断AT1R来阻止血管紧张素Ⅱ信号转导,AT1R可能在某些形式的动脉瘤中被激活。合理推测ARB可能对治疗更常见的非遗传性AA有有益效果。
-
β阻滞剂的使用与A型AD手术后存活率的提高有关,而CCBS的使用与B型AD的内科治疗患者存活率的提高有关,血管紧张素转换酶抑制剂的使用与生存无关。然而,CCBS的这种益处还没有在其他研究中显示出来,CCBS不推荐用于遗传性胸主动脉疾病患者。ACEI、ARB或β阻滞剂的使用是与A型和B型AD的全因死亡率降低有关。
-
使用ACEI或ARB和β阻滞剂,而不是使用CCB,与显著降低全因死亡率相关。
总结
与对照组相比,使用β阻滞剂和血管紧张素转换酶抑制剂(ACEI)或血管紧张素转换酶抑制剂(ARB)可降低死亡率和因任何原因再次住院的风险。这些数据提供了证据,表明血管紧张素转换酶抑制剂和血管紧张素转换酶B疗法可能是长期治疗AD的β阻滞剂的替代品。
参考文献:JAMA Network Open.2021;4(3):e210469. doi:10.1001/jamanetworkopen.2021.0469
京东健康互联网医院医学中心
作者简介:陈民,天津医科大学,硕士研究生,硕士研究生期间主攻方向为心内科,对冠心病、心衰、先天性心脏病等常见心内科疾病有深入的研究及丰富的临床经验。
-
-
产前进行乙肝表面抗原(HBsAg)筛查,能识别出感染乙肝病毒(HBV)的孕妇,从而能够进行新生儿免疫预防。但这无法反映出慢性感染所处的阶段、病毒基因型和病毒活性、肝脏炎症或其他并存的肝脏疾病;此外,还可能存在其他病毒和微生物的合并感染,这些因素都会影响妊娠结局。
妊娠并发症可能与母体HBV感染以及突发性肝炎存在相互作用,导致严重和致命性的不良结局。突发肝炎很常见,尤其是在产后,且不可预测,无法用抗病毒治疗来进行预防。目前已有HBsAg血清阳性与妊娠糖尿病、早产、胎儿生长增加和妊娠期高血压疾病之间的关联性证据。 基线期对肝功能以及病毒标志物和病毒活性进行评估,可以识别出真正的高危妊娠,从而能进行密切监测。
妊娠糖尿病(GDM)
一项病例对照研究和一项队列研究均发现,HBsAg血清阳性母亲的GDM风险显著增加。最新的荟萃分析证实, 在HBsAg血清阳性的女性中,GDM的风险增加了47%。这种关联与HBV标志物如HBeAg状态、病毒载量或HBV DNA无关,不过一项泰国研究发现HBeAg血清阳性时GDM风险增加了43.4%。通过普遍筛查诊断出的GDM病例中,有34%和54%会被基于风险因素的筛查方法所漏诊,因此, 对于HBsAg血清阳性的孕妇,应常规进行葡萄糖耐量试验(OGTT)检查。
早产风险
一项中国研究显示,1728名HBsAg血清阳性者和1497名对照者之间的早产率不存在差异(5.4% vs 5.0%),但孕中期的HBV DNA复制量增加,会导致早产风险增加。包含489965名女性的更大型研究发现, HBsAg血清阳性与早产风险增加26%相关。
一些荟萃分析也证实了早产风险的增加,仅HBsAg血清阳性可使早产风险增加16%,HBsAg和HBeAg均阳性可使早产风险增加21%。另一项中国研究显示,肝功能检查异常也是早产的独立风险因素。
产前出血、胎盘早剥和前置胎盘
据报道,仅感染HBV时,产前出血的风险增加2.18倍,合并感染HCV时风险增加2.82倍。最新的荟萃分析中 没有发现HBV感染与胎盘早剥或前置胎盘存在相关性。
妊娠期肝内胆汁淤积症(ICP)
一项包含3329名孕妇的队列研究显示,346名HBV携带者孕妇的ICP风险增加了70%,HBeAg阳性的女性比HBeAg阴性的女性风险更高。HBV感染和ICP有协同作用,两者同时存在时,胎膜早破、羊水胎粪污染和剖宫产的发生率显著升高。
剖宫产
美国的一项研究比较了814名HBV携带者和296218名非携带者,发现前者的剖宫产率减少了31%。一项包含9526名HBsAg血清阳性女性的研究发现, 择期剖宫产的发生率增加,紧急剖宫产的发生率降低。另一项对749名HBV和/或HCV携带者的研究发现,总体剖宫产率增加了50%。一些中国研究中也发现了剖宫产率的增加,剖宫产通常是根据产妇要求或产科医生建议进行,他们可能认为剖宫产可以减少母婴传播。但事实上由于及时的新生儿免疫预防,剖宫产并未影响母婴传播,因此, 用择期剖宫产来预防母婴传播并不合适。
产后出血
一项队列研究发现HBV携带者的产后出血率增加(4.0% vs 2.7%),另一项考察产妇年龄对产后出血影响的研究中也发现产后出血率增加了16%,不过还需要通过更多研究来进行证实。
流产和胎儿畸形
一项研究对513名HBV携带者与20491名对照者进行了比较,发现前者的 流产率增加了71%。接受体外受精(IVF)的HBV携带者女性中,也观察到早期流产和总流产率的增加,这归因于一些胚胎出现HBV感染,有研究发现,来源于HBV感染的母亲或父亲的卵裂胚胎中,分别有13.2%和5.6%检测到了HBV mRNA片段,这或许也解释了先天畸形率的增加。
低出生体重和小于胎龄儿
有报道称HBsAg血清阳性与低出生体重和小于胎龄儿有关;也有研究显示并未导致低出生体重新生儿的增加,但HBeAg血清阳性与低出生体重婴儿增加25.8%相关。然而,低出生体重对胎儿生长受限的影响还没有得到研究。
大于胎龄儿和巨大儿
伊朗一项病例对照研究发现,HBsAg血清阳性孕妇, 巨大儿的发生率增加了2.5倍。另一项队列研究也证实了相关性,即巨大儿和大于胎龄儿分别增加了15%和11%,低出生体重减少了14%。中国研究也发现会导致平均出生体重更高,巨大儿增加了68%,大于胎龄儿显著增加。另一个危险因素可能是母体ALT水平升高,研究显示,分娩大于胎龄儿的非GDM女性,平均ALT水平较高(>26 lU/L),可导致大于胎龄儿风险增加4倍。
胎儿窘迫和胎儿宫内死亡
已有报道称,HBsAg血清阳性孕妇,会导致胎儿窘迫发生风险增加。包含18项研究7600名HBV携带者的荟萃分析表明,胎儿窒息率增加了80%,此外,围产期死亡率、胎儿宫内死亡和死胎率均有所增加,因此对这类患者 应周密进行胎儿监测。
母乳喂养
尽管为了减少母婴传播,人们常常避免母乳喂养,但实际上并未发现母乳喂养会增加母婴传播率,这在一项包含751名母乳喂养和873名非母乳喂养婴儿的荟萃分析中得到了证实,该研究评估了6-12个月婴儿外周血HBsAg或HBvDNA阳性情况,以及6-12个月时的乙肝表面抗体阳性的情况。 在进行充分的新生儿免疫预防的情况下,允许进行母乳喂养。
总结
母体HBsAg血清阳性对母体健康和妊娠结局存在影响,后者还受到其他母体和病毒因素的影响。通过肝功能检查、HBeAg状态和HBV DNA水平进行初步评估,必要时进行肝脏超声检查,可以将真正的高危妊娠患者识别出来,从而可以进行密切监测和适当的治疗。
参考文献:
Best Pract Res Clin Obstet Gynaecol. 2020;68:66-77.
京东健康互联网医院医学中心
作者:卢秀玲,毕业自北京大学公共卫生学院,曾在某知名医学网站担任医学总编辑,负责过肿瘤、心血管、内分泌等多个频道的内容产出。
-

对小儿肺炎的预后情况的判断主要依据年龄因素,营养补充情况和精神状态,及咳嗽的轻重,腹胀的预后等并对有合并症如严重佝偻病中毒性脑等病者预后差。治疗早晚与病原也起一定的作用。
如何判断小儿肺炎的预后情况呢?
(1)年龄因素:一般年龄小的比年龄大者差。
(2)营养与食欲:营养好的比营养差者预后好;渗出性体质小儿,往往呈泥膏样肥胖,患肺炎后病程长,也较重;小儿食欲常反映病情,食欲好者一般病情轻,拒食者表明病情重,若有吐、泻,往往影响疾病恢复。
(3)精神、体温、呼吸、脉搏:若精神萎靡,持续高热,或体温不升,呼吸浅快或不均匀,脉搏细弱伴不齐者,表示病情重,预后差;若精神较活泼、体温高而非超高热、呼吸促而无呼吸困难,脉搏数而有力者,预后好。
(4)咳嗽及分泌物:咳嗽轻、分泌物较稀薄,容易咳出而无呼吸困难者,预后好。咳嗽频繁、分泌物多而粘稠,伴有呼吸困难及心力衰竭者,预后差;若喉部有痰鸣音,经吸痰处理时无咳嗽反射者,预后差。
(5)腹胀:肺炎患儿常发生腹胀,经合理处理后,腹胀缓解者,预后好;若经肛管排气,药物治疗等处理后,腹胀不见好转者,提示有中毒性肠麻痹存在,预后差。
(6)合并症、并发症:有合并症如严重佝偻病、先天性心脏病、免疫缺陷病、慢性腹泻或肺炎并发脓气胸、中毒性心肌炎、中毒性脑病者预后差。
(7)体征及化验:肺部罗音稀少而以中小水泡音为主,白细胞总数及中性粒细胞轻度升高者,预后好;肺部罗音密集且以细小水泡音为主,并有实变,白细胞总数下降或过高、中性粒细胞伴有中毒颗粒者,病情重,预后差。
(8)治疗早晚与病原:细菌性感染若及时治疗则反应良好,预后佳;若为金黄色葡萄球菌、绿脓杆菌、溶血性大肠杆菌等感染,往往细菌毒力大且对抗生素不敏感甚至有抗药性,故预后差;病毒性肺炎目前多采用中西医综合疗法效果较好。
肺炎是小儿时期常见的疾病,我们知道一旦得了肺炎对患儿的身体健康影响是非常大的,对于小儿肺炎预后情况成为家长所关心的问题了,大多数患儿的预后情况是比较良好的,个别患者预后不佳。如何判断小儿肺炎的预后如上所述,相信大家有了一定的了解了。希望家长要多注意观察小儿的身体状况,让小儿度过这个非常时期。
-

生酮饮食(KD)是一种以摄入极低碳水化合物为特征的饮食方式,碳水化合物占每日总热量的5%-10%,或每天20-50g。高脂生酮饮食(HFKD)的特点是限制碳水化合物的摄入(<50g/d),但不限制脂肪和热量。这些方法最初是用于治疗难治性癫痫,但目前广泛用于减肥。极低卡路里的生酮饮食(VLCKD)是极低卡路里饮食(VLCD)的一种亚型,也被称为保留蛋白质断食法(PSMF),通常依赖于来自乳清、大豆、鸡蛋和青豆中的蛋白质。欧洲食品安全局(EFSA)定义,当碳水化合物摄入<30-50g/天,脂肪占总热量摄入的15%-30%时,VLCD可以视为生酮饮食。要注意的是,生酮的碳水化合物和卡路里摄入量是很主观的,这使得饥饿和营养性生酮之间的界限很微妙。
饮食方案通常不会像药物那样有明确的禁忌症,因此生酮饮食也缺乏明确的适用人群说明。VLCKD是相当极端的饮食控制,如果没有医学指导,可能会导致严重的不良事件。目前,生酮饮食的应用不断增加,证据最多的领域是肥胖和难治性癫痫,在神经系统疾病、癌症、非酒精性脂肪肝、2型糖尿病和慢性疼痛等疾病的治疗中正在崭露头角。随着肥胖率逐步增加,以及新出现的应用领域,越来越多的患者可能会从生酮饮食中受益,与此带来的问题时,需要明确哪些人可以真正从生酮饮食中获益,哪些人不能采用生酮饮食。
肝脏疾病
非酒精性脂肪肝(NAFLD)是肝移植的常见原因。相关证据表明,生酮饮食在其发病机制中有保护作用,不仅仅是减肥带来的:几乎所有评估肝脏脂肪的研究都报告了各种类型生酮饮食的阳性结果,包括高脂肪饮食。
但要注意的是,营养不良是慢性肝病的常见问题。因此,2019欧洲肝脏研究协会指南建议摄入足够量的卡路里和蛋白质。为避免肝性脑病,建议优先食用植物蛋白和乳制品蛋白,减少动物(肉)蛋白的摄入量,即使存在肝硬化,也不要减少总蛋白摄入量。然而,随着全球肥胖率的上升,加上NAFLD已成为肝硬化的常见原因,超过30%的肝移植受者为肥胖,因此强烈建议这类患者减肥。一项病例系列报道称,两名终末期肝病(ESLD)患者对VLCKD治疗肥胖的耐受性良好,可有效减轻体重,无不良事件发生,并可能改善肝脏损伤。
在密切的医疗监测下,生酮饮食可能不会加重肝脏损害,相反,生酮饮食可能是有益的。因此,肝病患者可以使用生酮饮食,直到出现ESLD再停止,但还需要进一步的研究来明确推荐。
慢性肾病
肥胖是慢性肾脏疾病(CKD)公认的危险因素,同时患有严重肥胖和肾功能衰竭的患者并不少见,对这类患者不可以使用生酮饮食,因为蛋白质相对过量,可能会损害肾脏。指南对于早期CKD患者蛋白质摄入的建议尚无定论,一些建议为0.8 g/kg体重,而一些建议则高达1.4 g/kg体重。肾脏功能可能受到蛋白质来源的影响,红肉会以剂量依赖的方式损害肾脏功能,其他蛋白质来源(鱼、蛋和奶制品)的伤害较小,植物来源的蛋白质甚至可能起保护作用。
一项评估肾脏结局的系统评价称,肾脏似乎几乎不受VLCD的影响,但饮食中营养成分不同,且只纳入了肾功能正常的受试者,因此该研究的发现不适用于基线肾功能受损的患者。既往有研究表明,在轻度慢性肾病(GFR>60)患者中,VLCKD不会改变肾功能,近三分之一的患者在饮食干预后甚至出现GFR正常化。值得注意的是,VLCD依赖于乳清和植物来源的蛋白质,当需逐渐引入其他蛋白质来源时,强烈建议鱼、家禽和乳制品,而非红肉,总蛋白质摄入量要≤1.5g/kg理想体重。综上所述,现有的证据表明,VLCKD可以显著减轻体重,可能是有轻度肾病的肥胖患者的一种有效方法。
肾功能受损更严重的患者使用该饮食策略的安全性证据很少。一项为期12周针对5名肥胖和晚期糖尿病肾病患者的研究报告称,VLCKD干预后,肾功能显著改善,体重减轻。同样,5名血液透析患者接受低热量、低碳水化合物饮食,中位时间为364天,没有发生重大安全问题,体重明显减轻。但这些研究的样本量过少,因此需要谨慎评估生酮饮食对于晚期肾病患者的利弊。
1型糖尿病
由于糖尿病性酮症酸中毒和低血糖的风险增加,1型糖尿病可能是生酮饮食证据力度最强的禁忌症。但是,伴有超重的1型糖尿病患者越来越多,需要进行饮食调整。美国糖尿病协会(ADA)最新指南并未说明哪项饮食方案更优,但强烈建议对患者进行碳水化合物计算的教育。
一项回顾性研究分析了高脂生酮饮食的安全性及其改善血糖的功效,12名1型糖尿病受试者在节食时进行了严格的葡萄糖监测(每天>4次)和胰岛素治疗(<7 IU)。治疗18个月后,没有报道严重低血糖事件,A1C显著降低。最近对11名1型糖尿病受试者的连续血糖监测报告表明,高脂生酮饮食对血糖控制有益,然而,增加了低血糖风险。由于缺乏高质量的前瞻性试验,因此生酮饮食用于1型糖尿病患者是否安全尚无定论。
此外,目前的证据旨在评估生酮饮食能否改善1型糖尿病的血糖控制,而不是研究其他目的(例如减肥)。总的来说,现有的少量文献表明,仅考虑在极少数的情况下进行生酮饮食,例如伴有肥胖的1型糖尿病患者,需由经验丰富的医疗人员给予指导,同时需要持续血糖监测。需要进一步研究以明确哪些人可以使用生酮饮食。
怀孕和哺乳
目前尚无针对孕妇使用生酮饮食的临床研究,一组针对2名孕妇的病例系列表明高脂生酮饮食治疗难治性癫痫可能有致畸作用。很少有研究描述女性自发发生哺乳期酮症酸中毒,但是少数病例报告显示,生酮饮食可能导致风险增加。考虑到潜在的严重不良事件,目前可得出结论,孕妇和哺乳期女性不应采用生酮饮食。
参考文献:
Obes Rev. 2020; 21(10): e13053.京东健康互联网医院医学中心
作者:肖靖,2009-2012年就读于301医院内分泌学硕士,2012年毕业后工作于北京博爱医院内分泌科。
-
据统计,在糖尿病患者中,有21.4%的人不知道自己患有糖尿病;糖尿病前期患者中,只有15.3%的人表示知晓自己为糖尿病前期。一项针对77107名糖尿病前期患者的大型队列研究报告称,随着糖化血红蛋白(HbA1c)水平的提高和BMI的增加,糖尿病的风险也随之增加。
近日, 美国预防服务工作组(USPSTF)发布了糖尿病前期和2型糖尿病筛查的建议声明,刊登在著名期刊《JAMA》杂志上。声明指出,35-70岁超重或肥胖人群应该进行糖尿病前期和2型糖尿病的筛查,建议每3年筛查一次。本项建议适用于35-70岁的超重或肥胖且无糖尿病症状的非妊娠成人,超重和肥胖的定义分别为BMI≥25kg/m2和BMI≥30kg/m2。
风险评估
超重和肥胖是成人发生糖尿病前期和2型糖尿病的最大危险因素,其他危险因素包括年龄较大、家族史、妊娠糖尿病史、多囊卵巢综合征史以及饮食和生活方式因素。不同人群糖尿病患病率的差异还受多种因素影响。大量证据表明,糖尿病发生风险还与社会经济地位、饮食环境和身体环境等社会因素之间存在密切联系。对于具有上述危险因素的个体,临床医生应考虑更早进行糖尿病筛查。
筛查手段
糖尿病前期和2型糖尿病可以通过测量空腹血糖或糖化血红蛋白(HbA1c)水平,或通过口服葡萄糖耐量试验来进行检测。 2型糖尿病的诊断标准如下:空腹血糖水平≥6.99mmol/L,HbA1c水平≥6.5%,或负荷后2小时血糖水平≥11.1mmol/L。 糖尿病前期的诊断标准如下:空腹血糖水平为5.55-6.94mmol/L,HbA1c水平为5.7%-6.4%,或负荷后2小时血糖水平为7.77-11.04mmol/L。
HbA1c是衡量长期血糖水平的指标,不受应激或疾病引起的血糖水平急剧变化的影响。由于HbA1c测量不需要空腹,比空腹血糖水平或口服葡萄糖耐量测试更加方便。相比口服葡萄糖耐量试验,空腹血糖和HbA1c水平更加容易测量。口服葡萄糖耐量试验在早晨空腹状态下进行,摄入75g口服葡萄糖负荷后2小时测量血糖浓度。 在开始治疗干预前,应通过重复检查明确糖尿病前期或2型糖尿病的诊断。
筛查间期
对于初始血糖检查结果正常的成人,最佳筛查间隔的证据有限。队列研究和模型研究表明,对于血糖水平正常的成人, 每3年进行筛查一次比较合理。
预防性干预
USPSTF指南指出:改善饮食方案、体力活动或两者兼有的生活方式干预以及二甲双胍已被证明在预防或延缓糖尿病前期患者进展为糖尿病方面有效。不过,美国FDA尚未批准二甲双胍用于该适应证。
糖尿病预防计划(DPP)研究表明,生活方式干预在预防或延缓糖尿病方面比二甲双胍更加有效。除了预防进展为糖尿病外,生活方式干预对体重、血压和血脂水平也存在有益影响。二甲双胍对体重有益,但不会影响血压,也不会持续改善血脂水平。
早期筛查和治疗的益处
筛查的影响
2项随机临床试验评估了糖尿病筛查对健康结局的影响,即ADDITION-Cambridge研究(n=20184)和Ely研究(n=4936)。大约10年随访后,这两项试验均没有发现筛查相比未筛查可降低全因死亡或特异性死亡,原因可能是随访时间太短而无法检测到对健康结局的影响。两项试验均未发现筛查组和对照组之间在心血管事件、生活质量、肾病或神经病变方面存在明显差异,但这些结局的数据收集仅限于少数试验参与者。
筛查出的2型糖尿病或糖尿病前期患者,干预措施对结局的影响
一项随机临床试验(ADDITION-Europe)评估了对筛查出的2型糖尿病患者采取干预措施对健康结局的影响。试验表明,5-10年随访期间,旨在控制血糖、血压和胆固醇水平的强化多因素干预措施与常规治疗在全因死亡率、心血管疾病死亡率、首次心血管事件发生情况、慢性肾病、视力障碍或神经病变的风险方面没有差异。该试验的随访时间可能太短,无法检测对健康结局的影响。
38项针对糖尿病前期患者采取行为或药物干预的试验报告了健康结局。总体而言,试验发现全因死亡率或心血管疾病事件没有显著差异,生活质量评分没有差异或只有轻微改善,可能不具有临床意义。 大多数试验的随访时间可能太短而无法检测到对健康结局的影响。大庆糖尿病预防研究表明,23年和30年随访时,生活方式干预组的全因死亡率和心血管疾病死亡率低于对照组,在20年随访时并未发现风险显著降低。
新发2型糖尿病采取干预措施对健康结局的影响
英国前瞻性糖尿病研究(UKPDS)和其他2项研究报告了新诊断糖尿病后干预措施对健康结局的影响。UKPDS发现,磺脲类药物或胰岛素的强化血糖控制治疗可以改善20年时的全因死亡率、糖尿病死亡率和心肌梗死发生率,但在较短的随访期间内没有发现改善。即 强化血糖控制与20年随访时的全因死亡、糖尿病死亡和心肌梗死的风险降低相关。对于超重患者,二甲双胍强化血糖控制可降低10年随访时的全因死亡率,糖尿病死亡率和心肌梗死发生率,并且在随后的10年随访中持续获益。
其他2项研究发现,干预组和对照组在全因死亡率和心肌梗死风险方面没有显著差异;然而,这些研究受到随访时间短、研究规模小的限制。DESMOND试验发现,在1年和3年的随访期间,干预组和对照组的全因死亡率没有显著差异。另一项试验(n=150)发现,在7年的随访中,心肌梗死的发生率没有显著差异。
糖尿病前期采取干预措施对糖尿病进展的影响
23项试验对比了生活方式干预与对照在延迟或预防2型糖尿病发生方面的作用。对23项试验的荟萃分析发现, 生活方式干预与糖尿病进展减少相关。事后分析表明,生活方式干预在所有亚组中均有效,治疗效果没有因年龄、性别、种族和民族或BMI而有所不同。
15试验评估了药物干预在延迟或预防糖尿病发生方面的作用。对于二甲双胍,针对3项试验的荟萃分析发现,二甲双胍与糖尿病发病率降低相关。分析显示,BMI对上述相关性有显著影响,BMI更高的人,二甲双胍带来的糖尿病发病率降低更大,例如,BMI≥35的人,糖尿病发病率可降低53%;BMI为22到30的人,糖尿病发病率降低3%。
参考文献:
JAMA. 2021;326(8):736-743.
京东健康互联网医院医学中心
作者:肖靖,2009-2012年就读于301医院内分泌学硕士,2012年毕业后工作于北京博爱医院内分泌科。
展开更多














