简称:长沙芙蓉湘城医院,长沙湘城医院有限公司
长沙湘城康复医院,是以血管瘤治疗、精神科、康复医学科为重点特色的二级康复医院,是在原“湖南黄兴医院”(始建于1970年)基础上建设起来的一所新型现代化医院,占地面积约1.2万平方米。经上级主管部门批准,医院设有内科、外科、妇科、精神科、中医科、康复医学科、医学检验科、医学影像科等多个临床医技科室。已形成医、护、药、技全面发展,科室齐全的现代化医院。
-
 心动过缓如何进行改善,那么首先要判别是什么类型的心动过缓,是否伴随有器质性病变。并不是所有的心动过缓,都需要进行干预治疗。比如说对一个运动员或者是长期从事重体力劳动的患者,仅仅是在清醒状态下心率小于60次/分,但是患者并没有任何不适症状,而且再清醒状态下心率也都在50次/分以上,那么往往不需要口服任何药物,必要时可以建议患者行动态心电图的检查,评估一下24小时的平均心率即可。如果患者近期出现了心率明显减慢,那么应当进一步查明是否是由于甲状腺功能减退或者是离子紊乱,心肌梗死,免疫系统疾病所间接计划而来的。治疗仍然是要针对原发疾病进行治疗,可以辅助应用一些提高心率的药物,比如说像心宝丸、宁心宝等,根据患者的实际情况,必要时可以选择应用阿托品或者是一丙肾上腺素来提高心率。当发现患者存在心动过缓时,首先要排除是否是由于器质性病变所导致的。心动过缓发作时,患者可以表现为胸闷,头晕,气短等不适症状,对于由于急性心肌梗死发作所导致的高度方式传导组织的患者,可以先安装心脏临时起搏器,开通相关病变血管,大多数患者在心肌恢复灌注之后,高度房室传导阻滞的情况都会改善恢复。对于经过积极治疗高度房室传导阻滞仍未见改善的患者,应当及时的给予安装心脏起搏器。高度。房室传导阻滞,在安装心脏起搏器之前,可以短期内使用阿托品或者是异丙肾上腺素来提高心率。出现心动过缓的患者,相对比较常规的检查项目,有血清离子,甲状腺功能,血常规,心脏彩超动态心电图,必要时还需要检查窦房结功能是否存在异常。
心动过缓如何进行改善,那么首先要判别是什么类型的心动过缓,是否伴随有器质性病变。并不是所有的心动过缓,都需要进行干预治疗。比如说对一个运动员或者是长期从事重体力劳动的患者,仅仅是在清醒状态下心率小于60次/分,但是患者并没有任何不适症状,而且再清醒状态下心率也都在50次/分以上,那么往往不需要口服任何药物,必要时可以建议患者行动态心电图的检查,评估一下24小时的平均心率即可。如果患者近期出现了心率明显减慢,那么应当进一步查明是否是由于甲状腺功能减退或者是离子紊乱,心肌梗死,免疫系统疾病所间接计划而来的。治疗仍然是要针对原发疾病进行治疗,可以辅助应用一些提高心率的药物,比如说像心宝丸、宁心宝等,根据患者的实际情况,必要时可以选择应用阿托品或者是一丙肾上腺素来提高心率。当发现患者存在心动过缓时,首先要排除是否是由于器质性病变所导致的。心动过缓发作时,患者可以表现为胸闷,头晕,气短等不适症状,对于由于急性心肌梗死发作所导致的高度方式传导组织的患者,可以先安装心脏临时起搏器,开通相关病变血管,大多数患者在心肌恢复灌注之后,高度房室传导阻滞的情况都会改善恢复。对于经过积极治疗高度房室传导阻滞仍未见改善的患者,应当及时的给予安装心脏起搏器。高度。房室传导阻滞,在安装心脏起搏器之前,可以短期内使用阿托品或者是异丙肾上腺素来提高心率。出现心动过缓的患者,相对比较常规的检查项目,有血清离子,甲状腺功能,血常规,心脏彩超动态心电图,必要时还需要检查窦房结功能是否存在异常。 -
 气胸在临床上是比较多见的,一般是属于内科疾病,但是由于创伤导致的气胸可以就诊于胸外科积极治疗。常见的症状有呼吸困难,胸闷,可伴有咳嗽,冷汗,心律失常,意识不清等。在临床上,创伤性气胸是比较多见的,一般是由于肋骨骨折或者异物刺穿胸膜腔而导致的。对于临床上出现创伤性气胸,首先需要判断气胸的分类,一般可以分为单纯性气胸,开放性气胸,高压性气胸。对于单纯性气胸,需要根据气体的量来选择治疗方式,对于小量的气胸可以保守治疗,嘱其严格卧床休息,给予止痛、镇静等对症治疗,同时治疗外部创伤。对于气体量较大的,可以选择进行胸腔穿刺抽气或者胸腔闭式引流来减轻患者的临床症状。如果患者属于开放性气胸或者高压性气胸,首先需要将开放性气胸的创口封闭,然后再给予胸腔闭式引流等对症治疗来控制患者气胸的发展。对于由于支气管创伤引起的,可以采用支气管微球或者栓子堵塞支气管来改善气胸的症状。还有一部分患者虽然经过内科的积极治疗,但是气胸的症状并没有得到缓解,可以选择进行外科手术治疗,特别是适用于双侧气胸或者张力性气胸有多发多处骨折的患者。总之,临床上对于出现创伤性气胸,首先要明确气胸的类型,然后再根据患者的临床症状来选择合适的治疗方式,尽早的控制病情的发展。
气胸在临床上是比较多见的,一般是属于内科疾病,但是由于创伤导致的气胸可以就诊于胸外科积极治疗。常见的症状有呼吸困难,胸闷,可伴有咳嗽,冷汗,心律失常,意识不清等。在临床上,创伤性气胸是比较多见的,一般是由于肋骨骨折或者异物刺穿胸膜腔而导致的。对于临床上出现创伤性气胸,首先需要判断气胸的分类,一般可以分为单纯性气胸,开放性气胸,高压性气胸。对于单纯性气胸,需要根据气体的量来选择治疗方式,对于小量的气胸可以保守治疗,嘱其严格卧床休息,给予止痛、镇静等对症治疗,同时治疗外部创伤。对于气体量较大的,可以选择进行胸腔穿刺抽气或者胸腔闭式引流来减轻患者的临床症状。如果患者属于开放性气胸或者高压性气胸,首先需要将开放性气胸的创口封闭,然后再给予胸腔闭式引流等对症治疗来控制患者气胸的发展。对于由于支气管创伤引起的,可以采用支气管微球或者栓子堵塞支气管来改善气胸的症状。还有一部分患者虽然经过内科的积极治疗,但是气胸的症状并没有得到缓解,可以选择进行外科手术治疗,特别是适用于双侧气胸或者张力性气胸有多发多处骨折的患者。总之,临床上对于出现创伤性气胸,首先要明确气胸的类型,然后再根据患者的临床症状来选择合适的治疗方式,尽早的控制病情的发展。 -
2018年5月份,美国癌症学会(American Cancer Society, ACS)发布了一项最新指南[1],推荐意见指出,一般人群从45岁就可以开始结直肠癌的筛查(有条件推荐),50岁以上人群定期筛查结直肠癌是强推荐。指南还指出:① 身体健康、未来预期寿命超过10年的人群,应持续筛查至年龄75岁;② 针对76岁至85岁的人群,临床医生可根据患者意愿、预期寿命、健康状况和既往筛查情况,制定个体化筛查策略;③ 年龄大于85岁的人群,不推荐继续进行结直肠癌筛查。
结直肠癌筛查的方法有:每年进行粪便免疫化学检测;每年进行高灵敏度愈创木脂大便潜血测试;每三年进行一次多靶点粪便DNA检测;每10年进行一次结肠镜检查;每5年进行一次CT结肠造影检查;每5年进行一次柔性乙状结肠镜检查。
ACS新指南引争议
如果按照这个新指南提出的筛查建议,美国可进行结直肠癌筛查的人群数量增加了2200万,指南发布后也引起了关于筛查风险获益以及对医疗资源影响的讨论。
50岁以下人群结直肠癌筛查的直接有效性证据很少,大多数证明结直肠癌筛查益处的随机对照试验(RCT)证据都是针对50岁以上的人群。这次指南更新的内容是基于2017年一项对SEER数据库(注:美国权威的癌症统计数据库)的分析结果[2],显示从2000年到2013年,40-49岁人群结直肠癌(即早发结直肠癌)发病率相对增加了22%,从5.9例/10万人年增加到7.2例/10万人年。虽然看起来数字增加了,但是众多专家对提前筛查年龄持批评态度,因为50岁以下的人群发生结直肠癌的绝对风险依然非常低,而且缺乏支持这个年龄组进行筛查有效的有力证据。
修订后的这一指南建议,并未考虑提早筛查年龄带来的社会成本增加,不论是医疗花费还是医疗资源都会从疾病风险更大的人群中分散出去,疾病风险更大的人群才是筛查的重点对象。
年轻成人结直肠癌风险有多高?
在上述背景下,《Annals of Internal Medicine》(内科学年鉴)期刊上近期发布了一项新报告[3],对SEER数据库进行一次更新、更全面的分析,描述了年轻成人的结直肠癌风险,包括20-29岁、30-39岁、40-49岁以及50-54岁年龄组的人群。
2017年的SEER数据库研究将“结直肠癌”作为一个整体,而在近期的这项报告中,作者将结直肠癌腺癌(筛查的主要类型)和其他组织学类型的结直肠癌分割开来,后者包括神经内分泌肿瘤(类癌)(不推荐对这个类型进行筛查)。新报告的分析表明,既往研究中提到的结直肠癌,4%到20%不是腺癌,而是类癌。既往研究中早发结直肠癌中发病率增幅最大的部分,即直肠癌,多达34%是类癌而并非腺癌。
针对癌症预防性干预措施(如癌症筛查)的指南建议,应基于癌症绝对风险和筛查后绝对风险降低的数据来制定。这项新报告给出的结果很有价值,因为它阐明了结直肠腺癌的风险要低于ACS指南中估计的风险,基于这项新数据,2018年ACS指南中估计的45岁至49岁结直肠癌新发病例数应下调。
有必要对50岁以下人群进行筛查吗?
40至49岁人群的结直肠癌绝对风险为7.2例/10万人年,约为50至59岁人群的三分之一,60岁及以上人群的十分之一。结肠镜检查相关的30天死亡率估计为3/10万检查。由于没有针对40至49岁人群的临床筛查试验,因此无法量化该年龄组筛查带来的获益,只能基于模型来估算。即使是乐观的情况,假设在40至49岁的人群中进行筛查可将CRC发病率降低达50%,计算一下,每10万例结肠镜检查导致3例死亡的危害,也超过了每10万人年可避免3.6例结直肠癌发生的收益。此外,对45至49岁年龄组筛查的成本也会很高。
正如最新报告指出的那样,类癌不是结直肠癌筛查的目标,但这一发现还值得进一步思考。类癌通常为惰性,比大多数其他癌症类型的预后更好。这项新研究发现,类癌的发病率上升最快的人群是年龄在50至54岁之间的人群,这类人群的筛查已经很普遍了。因此,筛查确定了大多数类癌,代表了多数都是偶然发现的。实际上,很多可能是被过度诊断的肿瘤,这也增加了筛查的负担和危害。
2020年10月,美国预防服务工作组(USPSTF)发布了结直肠癌筛查建议的更新[4],该建议考虑将结直肠癌开始筛查的年龄降低到45岁。自2016年USPSTF指南更新以来,未出现任何新的有力证据可证明50岁以下人群进行筛查的有效性。和2018年ACS指南一样,工作组完全依赖模型估计。上述新报告提供的新数据应促使研究人员重新计算对筛查的益处和危害的估计。
毫无疑问,早发性结直肠癌是一个重要但仍知之甚少的领域。但是,也不应该根据次优数据来制定筛查决策,尤其是当这一建议可能影响数百万人时。ACS在2018年指南中将该建议标记为有条件推荐(B级)。尽管这样看起来比较严谨,但在美国,45至49岁人群的结直肠癌筛查已经增加了50%以上。一些患者不管其推荐强度如何,只会关注指南推荐的内容。许多医疗机构也在不完全了解数据或潜在影响的情况下,迅速遵循了新的指南建议。
结合《Annals of Internal Medicine》新报告的数据,并考虑到基于建模数据制定指南推荐意见的不确定性,在评估50岁以下人群进行结直肠癌筛查的益处时,应格外谨慎。结直肠癌筛查在年轻成人中的功效,仍不确定,要求进行更严格的临床试验,而不是广泛实施指南推荐。
参考文献:
1. CA Cancer J Clin. 2018;68:250-81.
2. CA Cancer J Clin. 2017;67:177-93.
3. Ann Intern Med. 15 December 2020. doi:10.7326/M20-0068
4. U.S. Preventive Services Task Force. Draft recommendation statement. Colorectal cancer: screening.
5. Ann InternMed. doi:10.7326/M20-7244
京东健康互联网医院医学中心
作者:梁辰,约翰霍普金斯大学公共卫生学院流行病学硕士,主要研究方向为慢性病流行病学。
-

通常根据增生性和膜性组织学,蛋白尿临床特征,肾小球滤过率降低等指标,对重度狼疮性肾炎进行分类。从过往的历史数据来看,重度狼疮性肾炎诱导治疗6个月后,完全缓解率还不到40%,缓解持续时间的数据是基于静脉使用环磷酰胺(CYC)的早期NIH试验得到的。实际上, 环磷酰胺和霉酚酸酯目前被普遍认为是狼疮性肾炎诱导治疗的标准疗法,但都没有被提交给美国FDA或欧洲药品管理局(EMA)进行批准过。
过去几十年来,针对狼疮性肾炎更有效治疗方法所开展的研究,集中在免疫抑制剂和生物制剂,以及对已有药物的探索,例如钙调神经磷酸酶抑制剂。最近,著名医学期刊《新英格兰医学杂志》上发表了两项研究,重点介绍了狼疮性肾炎治疗新药物的探索,一个贝利木单抗,另一个是达雷木单抗。
贝利木单抗的效果
BLISS-LN试验[1]研究了生物制剂贝利木单抗的疗效,贝利木单抗是靶向B细胞活化因子的单克隆抗体,已经被FDA批准用于治疗中度至重度的非肾性狼疮。该研究纳入了448例活动性III型或IV型以及单纯V型狼疮性肾炎患者,比较了在环磷酰胺/硫唑嘌呤或霉酚酸酯基础上添加贝利木单抗或安慰剂的疗效。主要结局定义为完全和持续的肾脏缓解,不是6个月也不是1年,而是104周时的完全肾脏缓解。
结果发现,在104周时,贝利木单抗组的肾脏完全缓解率(67/223,30%)要显著高于安慰剂组(44/223,20%)。贝利木单抗治疗组中,肾脏有关的事件例如蛋白尿增加,肾功能受损或死亡事件也明显减少。这项针对活动性狼疮性肾炎患者的随机对照试验表明,接受贝利木单抗加标准疗法的患者,相比单纯接受标准疗法的患者, 肾脏缓解方面的疗效更好。
狼疮性肾炎领域是一个药物研发失败很多的领域,上述研究的结果带来了非常大的希望。但是,要注意的是,两组的缓解率差异只有10%,入组患者在治疗两年后,一半以上的患者没有出现肾脏缓解。环磷酰胺诱导治疗的患者,其情况远不及霉酚酸酯治疗的患者,在入组时病情似乎就更加严重,这也可能引入了偏倚。上述不足为实际诊疗过程中诱导治疗添加贝利木单抗遗留了 诸多问题:
是否所有重度狼疮性肾炎患者都应该接受环磷酰胺/霉酚酸酯等标准疗法联合贝利木单抗的诱导治疗?蛋白尿水平较轻的患者,是否单药治疗就有效,从而可以避免额外费用和不良事件?如果早期没有反应,什么时候应该撤药或添加其他药物?每周皮下注射贝利木单抗是否具有相同的疗效?如果出现部分缓解,该怎么办?在完全肾脏缓解的情况下,超过104周后应继续治疗多长时间?如果要考虑减少维持治疗,哪种药物应该先逐渐减量,贝利木单抗或霉酚酸酯?
以上部分问题的答案可能来自重复肾活检,尤其是针对部分缓解的情况。 肾脏活动和慢性指数的测量可能是目前评估长期结局的最佳方法。寻找能够反映组织病理学结局并准确反映长期结局的生物标志物,可能会减少对重复肾脏活检的需求。2020年度美国风湿病学院会议提出了几种令人兴奋的方法,包括尿液蛋白组学以及基因表达的纵向分层,以发现活动性狼疮性肾炎和对治疗有反应的患者。例如,尿蛋白组学分类可预测肾脏活动和慢性指数,并可预测狼疮性肾炎的治疗反应。
达雷木单抗的疗效
另一个需要关注的问题是,标准治疗无效的狼疮性肾炎患者,无论是霉酚酸酯和环磷酰胺互相换药,还是通过添加利妥昔单抗,均无疗效,应该如何处理。
在威胁生命的情况下,患者通常没有足够时间去参加一项随机临床试验。批准用于另一种疾病,具有不同作用机制的已有药物可能会给某些患者带来希望。《新英格兰医学杂志》上发表的一项病例报告[2]采用了这种方法,引入了达雷木单抗这个药物,该药物是靶向cd38的人单克隆抗体,已被批准用于治疗多发性骨髓瘤。
病例报告中其中一名患者为50岁女性,尽管采用了霉酚酸酯、环孢霉素A和糖皮质激素治疗,仍具有活动性狼疮性肾炎,并伴有肾病综合征、心包炎、关节炎和皮疹,先前使用硼替佐米、霉酚酸酯和环磷酰胺治疗时,未能诱导持续性缓解。
患者继续采用环孢菌素A以外的药物维持治疗,并接受达雷木单抗治疗,一周一次,持续4周。治疗后,尿蛋白从6362mg/g肌酐降至1197mg/g肌酐,12个月随访期中,血肌酐水平也逐渐恢复正常。超声心动图显示心包炎完全消退,心输出功能得到改善,患者的关节炎和皮疹也得到解决。达雷木单抗没有产生不良反应,也未观察到输液相关反应。
但是, 如果想批准达雷木单抗或任何现成药物来治疗难治性狼疮性肾炎,还是需要进行随机对照临床试验。在设计研究方案时,必须考虑到既往使用的诱导治疗方案的药物累积效应,以及新药物应使用多长时间或多少剂量的问题。例如,多发性骨髓瘤患者中,达雷木单抗的中位缓解持续时间是小于8个月的。此外,这些新药的费用也将是一个考虑因素。
为什么这两项研究很有价值?
《新英格兰医学杂志》上的这两项最新研究,都强调了应考虑对狼疮性肾炎患者采用新药物,无论是早期诱导阶段,还是难治性狼疮性肾炎的治疗,以及复发的长期预防等都需要新药物。考虑到医生的临床实际使用问题以及FDA和EMA等监管机构的批准要求,严格方案设计至关重要。
参考文献:
1. N Engl J Med. 2020;383:1117–1128
2. N Engl J Med. 2020;383:1149–1155
3. Kidney International. 2021;99: 298–300
京东健康互联网医院医学中心
作者:杨超,毕业于北京大学医学部,现在北京大学第一医院工作,研究方向为慢性肾脏病。
-



参考文献:
[1]阮飘静,王艳梅.老年高血压病人自我管理与睡眠质量的研究进展[J].循证护理,2022,8(10):1337-1342.
[2]Joyal Miranda et al. Sleep and cardiovascular effects of behavioural therapies for insomnia[J]. British Journal of Cardiac Nursing, 2017, 12(10) : 488-495.
[3] Turner Ralph M. and Ascher L.Michael. A within-subject analysis of stimulus control therapy with severe sleep-onset insomnia[J]. Behaviour Research and Therapy, 1979, 17(2) : 107-112.
-
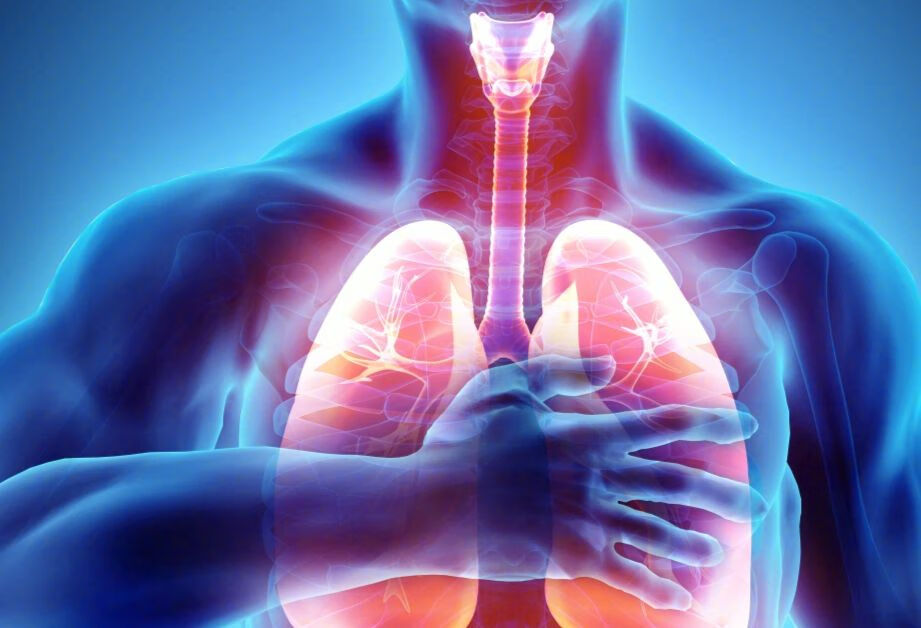 现在肺结节发现的越来越多,有些肺结节是需要手术的。20年前我刚毕业,胸腔镜手术切除肺结节就已经有很多医院开展了,经过这么多年的发展,就更加的成熟。有些患者对于微创胸腔镜手术不是特别了解,在之前,我给大家也专门介绍过相关的话题。最近,有一位发现了肺结节的女士在线上问诊平台联系到我,想了解胸腔镜手术的问题,她问我微创手术是不是也得需要开刀?胸腔镜手术是需要开刀的,只不过和传统的开胸手术来比,它的切口非常的小,一般都在腋下,也就三、四厘米的样子。切口小,恢复就比较快,伤口疼痛就轻,比开胸手术的优势就比较大。有朋友问能不能不切口做肺结节手术呢?目前微创手术还达不到,没有口的话,切下来的肺结节也拿不出来呀。
现在肺结节发现的越来越多,有些肺结节是需要手术的。20年前我刚毕业,胸腔镜手术切除肺结节就已经有很多医院开展了,经过这么多年的发展,就更加的成熟。有些患者对于微创胸腔镜手术不是特别了解,在之前,我给大家也专门介绍过相关的话题。最近,有一位发现了肺结节的女士在线上问诊平台联系到我,想了解胸腔镜手术的问题,她问我微创手术是不是也得需要开刀?胸腔镜手术是需要开刀的,只不过和传统的开胸手术来比,它的切口非常的小,一般都在腋下,也就三、四厘米的样子。切口小,恢复就比较快,伤口疼痛就轻,比开胸手术的优势就比较大。有朋友问能不能不切口做肺结节手术呢?目前微创手术还达不到,没有口的话,切下来的肺结节也拿不出来呀。
-

新生儿双侧永久性严重听力下降的患病率约为1.1例/1000新生儿;每1000名新生儿中可能还有1-2名发生双侧轻至中度听力下降或单侧听力下降。由于新生儿听力筛查策略的实施,目前听力下降检测出的年龄已大大降低。随着年龄的增长,儿童还会因多种病因失去听力,例如颞骨骨折、耳毒性药物、遗传性听力损失的延迟发作等,据估计,18岁以前儿童的听力下降患病率高达18%。早期识别儿童听力下降,进行早期干预,包括使用助听器和强化言语治疗,可带来更好的结局。
先天性听力下降
永久性先天感觉神经性和混合性听力下降的最常见原因是先天性巨细胞病毒感染,颞骨结构异常和遗传原因。先天性巨细胞病毒感染是导致听力下降的主要原因,也很常见。先天性感染,包括梅毒和风疹,也可能会导致听力下降。风疹曾经是先天性感觉神经性耳聋的最常见病毒原因,现在由于孕妇接种疫苗而变得罕见。
许多解剖异常也与遗传原因有关,包括腮-耳-肾综合征和CHARGE综合征。腮-耳-肾综合征是一种常染色体显性遗传性疾病,主要表现为听力下降、耳前瘘管、鳃裂发育异常、肾发育不良等。CHARGE综合征是一种罕见的常染色体显性遗传病,主要表现为:眼残缺、心脏病变、后鼻孔闭锁、生长发育障碍和/或中枢神经系统畸形、性腺发育不良、耳畸形和/或耳聋。
听力下降的发生率在早产儿中有所增加,并随胎龄和出生体重的增加而发生率下降。新生儿重症监护病房(NICU)中,1.2%至7.5%的婴儿会出现听力下降;出现以下情况时,NICU相关听力下降发生率会增加:高胆红素血症,败血症,新生儿细菌性脑膜炎,坏死性小肠结肠炎,长时间机械通气,耳毒性药物,使用体外膜肺氧合等。
迟发性听力下降
如果家长发现孩子的听力、说话或交流有些问题,需考虑到迟发性听力下降的可能性。如果存在围产期危险因素,例如先天性巨细胞病毒感染或体外膜肺氧合,也可能发生迟发性听力下降。超过119个基因与感觉神经性或混合性听力下降有关。其中,综合征占所有遗传原因的30%,常与迟发性或进行性听力下降有关,包括Pendred综合征,Usher综合征和Alport综合征。
Pendred综合征是遗传性感觉神经性听力下降的最常见综合征,与甲状腺功能不全、甲状腺肿、前庭导水管增大和Mondini内耳发育不全有关。 Usher综合征也是常染色体隐性遗传病,具有3种临床类型,可基于听力下降程度、前庭功能障碍和视力丧失发病年龄进行分型。 Alport综合征通常在儿童晚期发现,可出现肾功能衰竭、眼部异常和进行性感觉神经性听力减退。
一些非综合征性隐性基因也与进行性感觉神经性听力下降有关,这些儿童可能在新生儿听力筛查中表现正常,随着年龄增长而出现进行性耳聋。这些基因包括GJB2,MYO15A和STRC。进行性听力下降的常染色体显性基因包括TMC1和KCNQ4。
先天性感染后也可能发生迟发性听力下降。基于既往报道,产前暴露于弓形虫病、风疹、巨细胞病毒、疱疹病毒、梅毒等是先天性听力下降的常见原因。但是,这些微生物的流行病学已经改变,在许多国家,已剩下先天性巨细胞病毒感染是造成迟发性听力下降的主要原因。所有新生儿中先天性巨细胞病毒感染的患病率为0.4%至2.3%。在确诊为先天性听力下降的婴儿中,有6%至7%有先天性巨细胞病毒感染。但是,高达43%的先天性巨细胞病毒感染婴儿在新生儿听力筛查中正常,随后在婴儿期或儿童期出现感觉神经性听力下降。
前几年爆发了寨卡疫情,数据显示,先天性寨卡病毒感染可能导致听觉丧失。2019年对包含巴西、哥伦比亚和美国266名寨卡感染婴儿和儿童在内的10篇文章进行分析发现,听力下降发生率范围为6%至68%。还需要更多的研究来确定进行性听力下降的可能性,并更加明确听力下降的实际患病率。
获得性听力下降
出生后的获得性听力下降的原因包括创伤、感染、耳毒性药物使用或自身免疫性疾病。儿童听力下降中,大部分是由于获得性病因引起的。在导致儿童听力下降的可预防病因中,世界卫生组织将31%归因于感染,17%为产后并发症,4%为母婴使用耳毒性药物(如氨基糖苷类),8%为其他原因。
创伤可能导致传导性、混合性或感觉神经性听力下降,具体取决于颞骨损伤的部位和类型。鼓膜穿孔或听骨链损伤可导致传导性听力下降。颞骨骨折可损伤耳蜗、耳蜗神经或引起淋巴管瘘,这通常会导致严重的感觉神经性听力下降。颞骨震荡伤而没有骨折,也可能导致暂时性或永久性感觉神经性听力下降。
感觉神经性听力下降的感染原因包括麻疹、腮腺炎、水痘带状疱疹、莱姆病、细菌性脑膜炎等。与接种疫苗的儿童相比,未接种疫苗的儿童更容易患麻疹和腮腺炎并伴有听力下降。莱姆病可导致听力下降,但较罕见且可以治疗。听力下降常见病因为细菌性脑膜炎,可能是进行性的,最常见的是肺炎链球菌感染。
已知具有耳毒性并可能导致永久性听力损失的药物包括氨基糖苷类、抗肿瘤药(尤其是顺铂)、袢利尿剂;其他药物,例如水杨酸和大环内酯类药物(包括阿奇霉素),导致的听力损失通常是可逆的。密切监测药物剂量和血清水平可以减少内耳损伤的可能性。
自身免疫相关的听力下降原因包括局限于内耳的自身免疫功能障碍或系统性自身免疫疾病,例如Cogan综合征(间质性角膜炎、进行性听力损失和前庭功能障碍)。听力下降通常迅速进展,可能对免疫抑制剂有反应。
参考文献:
JAMA. 2020; 324(21):2195-2205.
京东健康互联网医院医学中心
作者:李延龙,北京协和医学院硕士,专业方向为慢性病的预防与控制。以第一作者或共同作者在国内外期刊发表论文10余篇。
-
卫生部在上世纪90年代就提到了中国人日常钙离子的摄取不足问题,自此就掀起了全国人民一起补钙的风潮。虽然现在人们的生活条件和饮食结构都有很大的改善,每日钙的摄取量也有了一定的增长,然而骨质疏松的患者人数却是持续走高。

根据18年的骨质疏松疾病的相关调查显示,50岁以上人群患上骨质疏松的概率接近20%,男性骨质疏松的概率在6%左右,而女性的患病率要远远高出同年龄的男性,高达30%以上。65岁以上的女性更是多达52%的骨质疏松率。即使人们对补钙的越来越重视,但离预计的目标距离还是很远,怎样才能减少骨质疏松的患病率呢?人们的眼睛单单盯着补钙,其实除了补钙,维生素D3和维生素K也是补钙的重要元素。维生素K2是一种溶于脂的维生素,它可以起到让钙附着到我们的骨头上的作用,而且是人体中不可或缺的维生素之一。而且想要钙充分发挥强健骨质的作用,就需要维K来合成骨骼所需的骨钙蛋白。
维生素K促进骨质的生成如果身体中缺乏维生素K,那么质量欠佳的骨钙蛋白就会相应地增多。这样不仅会导致骨骼对钙质的吸收困难,还会让钙质从骨骼中析出,长时间下去骨骼会变得越来越脆弱。想要维持骨骼健康的状态,平时就要有意识地从食物中摄取维生素K,比如莴苣和纳豆等。
维生素K之间还是有区别的,大致分为K1和K2两种,维K1大都存在天葵、明日叶、同号等深色蔬菜当中。而维K2则大多是由微生物产出,所以上面提到的纳豆就是补充益生菌的高维K2食品。这种维生素被实验证明能增加骨量,还能在一定程度上预防骨质疏松,而且常被临床上当做治疗手段。纳豆除了含有丰富的维生素之外,还有其他的护骨成分。比如大量的蛋白质、钙离子、还有矿物质镁,还有能促进女性荷尔蒙分泌的异黄酮。还没有吃过纳豆的人可以尝试一下,可以趁这个机会尝尝鲜。

除了维生素K2,镁也是守护骨头健康必不可少的物质正常成年人的体内大概含有30克的镁,而六成都用来保证骨质健康。如果镁元素的摄入不足时,就会让体内钙质的合成处于失衡的状态,这是骨头就会异常脆弱。所以在日常意识中要增加镁的摄取,比如多吃坚果、海藻、以及绿叶蔬菜等。
-
患者朋友们大家好,很高兴我们又见面了。今天我们一起来学习的科普知识,是有关肝功能检查的相关内容。肝功能检查是反应患者肝功能状态非常灵敏且重要的指标。对于肝功能指标异常的患者,需要积极的护肝治疗,常可取得较好的治疗效果,那么肝功能检查都有哪些项目呢,下面我们一起来学习一下。
肝功能指标检查主要有以下几点:
1.转氨酶的指标,包括谷丙转氨酶和谷草转氨酶。这两个指标可以反映肝细胞是否健康,有无明显受损的症状。若转氨酶的指标超过正常值的三倍以上,提示肝功能损伤严重,需要联合应用护肝的药物进行积极治疗。
2.胆红素指标包括总胆红素,直接胆红素和间接胆红素。胆红素指标升高常提示胆汁反映入血,有可能出现了梗阻性黄疸的表现。患者和完善肝胆彩超和磁共振检查明确有无胆囊结石胆管结石。必要时可行手术去除结石,解除梗阻。
3.白蛋白的指标,包括总白蛋白,前白蛋白,白蛋白。白蛋白的指标反映患者的营养状况,若白蛋白指标明显降低,提示患者营养不良,需要补充白蛋白,以免引起腹腔积液等严重的并发症。
以上就是本次话题的相关内容,患者朋友们,你若还有其他的疑问可以在屏幕下方给我留言,或者关注我给我发私信,我会尽快的回复大家,我们随时交流。
展开更多