简称:
-

好朋友的妈妈患上了乳腺癌,大学室友患上了乳腺癌……不知道从什么时候开始,身边会经常出现这样的患者。是的,乳腺癌以非常快的速度在增长,全球每年的新发病例已经位居女性恶性肿瘤的首位。
文胸与乳腺癌究竟有没有关系?
没有关系,乳腺癌主要和激素有关
胸罩变成了“凶罩”,这样的论断一直的传播,在微信上,很多人在说,有钢托的文胸,会阻止淋巴液流向腋下的某个区域,而胸部的细菌和其他废物通常在那里清除,于是乳腺癌发生了。
还有人佐证说,中国女性这些年为什么乳腺癌高发?上个世纪50年代之前,很少人带胸罩,所以以前发病率很低,现在的女性,整天戴胸罩,才出现了这个问题。也有人继续“联想”,非洲女性就很少得乳腺癌,就是因为他们不戴文胸。难道乳腺癌高发,是因为这么多年在穿胸罩?
对此,江苏省人民医院副院长、江苏省妇幼保健院院长、江苏省人民医院乳腺疾病诊疗中心主任、著名乳腺外科专家王水教授说,这种说法是不成立的。正因为网上有太多类似的流言,早在 1991 年曾经也有过佩戴文胸与乳腺癌关系的研究,当时得出的结论是不戴文胸的女性患乳腺癌的较少,但这种差别在统计学上差异性不大,也就是说,这种假设不成立。后来,研究人员分析结果时考虑,可能是因为那些女性较瘦,而众所周知,肥胖是导致乳腺癌的风险因素。
近期,又有专家研究,文胸与任何一种乳腺癌的发病都没有关系,乳腺癌的发病和体内激素异常有关系。

胸罩佩戴不好,会有怎样的弊端?胸罩佩戴不当会诱发皮炎
乳腺增生、乳腺癌和佩戴文胸其实没有太大关系。不过,东南大学附属中大医院普外科胡浩霖主治医师认为,胸罩佩戴不当会诱发皮炎。如果胸罩佩戴不当,的确会引起一些不适,比如过紧过窄的文胸会导致皮肤瘙痒,甚至是接触性皮炎。医院的皮肤科会收到因为文胸佩戴不当导致的皮炎女孩。16岁的小丽(化名)最近跟同学一起逛街时,看到内衣店里款式漂亮、“效果显著”的加厚钢圈文胸,忍不住就买了几件。但是没穿几天,胸部老是痒痒的。于是,妈妈带着小丽来到中大医院皮肤科看看。结果是皮炎。
乳腺癌和大胸有关系吗?
乳腺癌面前,大胸小胸是平等的
现实生活中,一些“太平公主”很得意,总觉得自己得乳腺疾病的风险较小,得乳腺癌的机会就更少了。对此,江苏省人民医院肿瘤科主任医师殷咏梅教授认为,这种说法是错误的,乳腺癌面前,大胸小胸是平等的。
乳房大小和乳腺癌是没有关系的,因为乳腺是由二十到二十五个小叶组成的,而乳腺癌就是在这些小叶的腺上皮上长的肿瘤,乳房大是因为有脂肪和纤维集体组织。乳房大得乳腺癌的机会更多,这是不科学的。

什么人才是乳腺癌的高发人群?45-55岁的高压人群、高龄未育族
中大医院自2003年启用江苏省第一台全数字化平板乳腺机以来,目前已接诊乳腺检查者约10万例,其中发现乳腺癌5千例,统计显示其年龄分布特征符合年轻化特点,高发年龄段主要分布在45-55岁。
王水教授说,国外曾经对未婚未育的女性与正常生育女性做过比较,发现未婚未育的女性患上乳腺癌的几率是正常人的2-3倍,有明显增加的趋势。专家指出,其实,乳腺癌变多,和很多因素有关系,现在营养好了,女性的乳房发育提前了,但结婚的年龄普遍在推迟。结婚后,很多女性为了保持身材不愿生育,做丁克族。有的女性虽然生了孩子,却不愿意哺乳,或者只哺乳一两个月就算完事。这其实都“助长”了乳腺癌发生。另外,压力大的白领人群也是乳腺癌的高发人群。
穿胸罩的几个细节要注意
1、肩带过细或导致肩背疼痛
对年轻女性来说,佩戴较细肩带式的胸罩,会显得窈窕健康,但很多人并不知道,胸罩穿不对还会伤颈椎。胸罩带过紧、过细可压迫颈部肌肉、血管、神经,使其受累,可诱发颈椎病,产生上肢麻木、颈部酸痛、头晕、恶心等症状。

2、合体舒适最重要医生提醒,胸罩的主要作用是支撑和保护乳房,在选购和佩戴时一定要以合体、舒适为原则,选择内里最好是纯棉的胸罩,易吸汗。如果清洗文胸的方法比较好,用中性的洗衣液,不伤害它的纤维,不放在阳光下暴晒。
3、戴胸罩时间最好不要超过8小时
戴胸罩的时间最好不要超过8个小时,一般情况下下班回到家后,要尽量释放胸部,尤其是晚上睡觉,一定要解下胸罩,保证淋巴液的正常流动。
文章图片来源于网络,作品版权归原作者所有。
京东健康互联网医院医学中心
作者介绍:李颖,北京妇产医院,生殖医学中心,副主任医师,讲师 , 女性不孕症的诊断处理方案和辅助生殖技术的实施;生殖内分泌疾病的诊治;复发性流产的诊断和处理。擅长个体化超促排卵方案的制定;辅助生育技术治疗不孕不育症。
-

降血脂是降低心血管发病率和死亡率最有效的措施之一。通过他汀类药物、依折麦布或蛋白转化酶枯草杆菌蛋白酶/kexin9型抑制剂(PCSK9i)降低低密度脂蛋白(LDL-C)的临床获益已被充分证实。
胆固醇治疗研究者协作组(CTT)通过系统综述的方法评估了他汀类药物降低LDL-C的临床获益1。21篇研究的Meta分析表明:使用他汀类药物可以使LDL-C降低1.07mmol/L,每降低1.0mmol/L LDL-C 可使主要心血管事件降低21% (95% CI 19-23; p<0.0001)。CTT进一步评估了强化他汀治疗的临床效果,结果发现:强化他汀治疗可以在常规治疗的基础上降低LDL-C 0.51mmol/L,每降低1.0mmol/L LDL-C可进一步降低主要心血管事件28%(95% CI 22-34; p<0.0001)(见下图)。
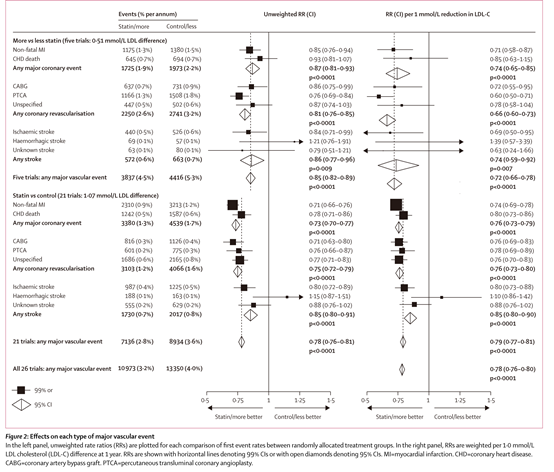
图源:Efficacy and safety of more intensive lowering of LDL cholesterol: a meta-analysis of data from 170 000 participants in 26 randomised trials
依折麦布是一种非他汀类的降脂药物,通过靶向作用于 Niemann-Pick C1-like 1 (NPC1L1) 蛋白减少肠道对胆固醇的吸收。在他汀类药物治疗的基础上加用依折麦布可进一步降低 LDL-C 23%-24%。为了考察依折麦布能否能否降低心血管事件,IMPROVE-IT研究2纳入18,144名急性冠脉综合征患者,将其随机分为联合用药组(阿托伐他汀40mg联合依折麦布10mg)和他汀单药治疗组(阿托伐他汀40mg联合安慰剂)。治疗期间,联合用药组LDL-C控制水平为53.7mg/dL,而他汀单药治疗组为69.6 mg/dL。随访7年后,联合用药组主要终点事件发生率为32.7%,而辛伐他汀单药治疗组为 34.7%(HR 0.936,95% CI 0.89-0.99)(Kaplan–Meier曲线见下图)。两组间肌肉、胆囊和肝脏系统不良反应及癌症的发生率无显著性差异。
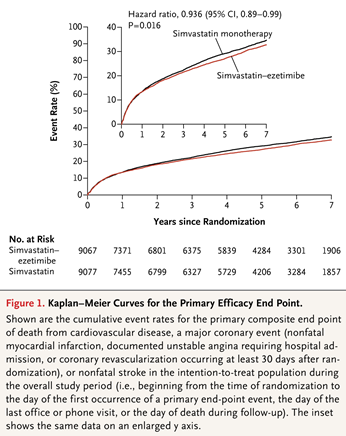
图源:Ezetimibe Added to Statin Therapy after Acute Coronary Syndromes
依洛尤单抗是一种已在我国上市的PCSK9i。在FOURIER研究3中 ,27,564 名接受他汀类药物治疗且LDL-C≥70mg/dL的动脉粥样硬化性心血管疾病(ASCVD)患者被随机分为依洛尤单抗组(每两周 140 mg或每月420 mg)或安慰剂组。主要研究终点是由心血管死亡、心肌梗死、卒中、因不稳定心绞痛或冠脉血运重建住院的复合终点。次要研究终点是心血管死亡、心肌梗死或中风的复合终点。
经过48周的治疗,依洛尤单抗组LDL-C水平从92mg/dL降至30mg/dL(中位数),与安慰剂相比下降59%(P<0.001),同时,依洛尤单抗显着降低了主要研究终点(9.8% vs. 11.3%;HR 0.85;95% CI 0.79-0.92; P<0.001)和次要研究终点(5.9% vs.7.4%; HR 0.80;95% CI,0.73 - 0.88;P<0.001)发生率(见下图)。
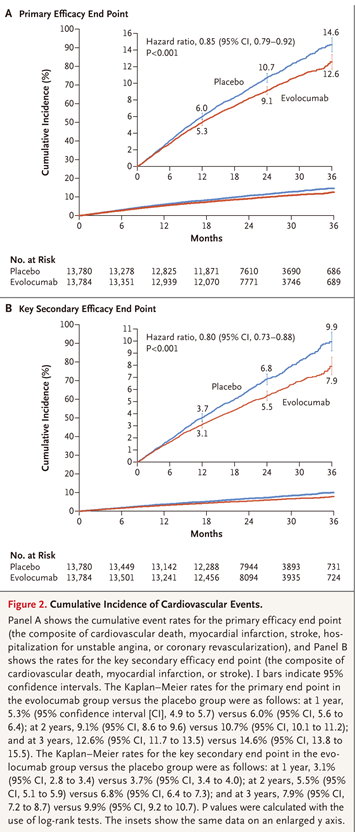
图源:FOURIER Steering Committee and Investigators. Evolocumab and clinical outcomes in patients with cardiovascular disease.
为了了解美国ASCVD患者LDL-C控制情况,Cannon CP等人开展了前瞻性的观察性研究GOULD4。该研究共纳入2016.12-2018.07期间符合纳排标准的ASCVD患者5006名,依据患者情况,将其分为三组:(1)PCSK9i组(接受了PCSK9i治疗);(2)LDL-C≥100mg/dL且未接受PCSK9i组;以及(3)LDL-C水平70-99mg/dL且未接受PCSK9i组。经过2年的治疗,仅有17.1%的患者接受了强化降脂治疗。在LDL-C≥100mg/dL及70-99mg/dL患者中,分别有22.4%和14.4%的患者接受了强化降脂治疗,6.4%和6.3% 的患者增加了他汀的使用剂量;6.8%和4.5%的患者加用了依折麦布;6.3%和2.2%的患者加用了PCSK9i。91.7%的PCSK9i的患者在两年后仍然接受PCSK9i治疗。在接受了血脂检测的患者中,LDL-C≥100mg/dL,70-99mg/dL以及PCSK9i组分别有21.0%、33.9%、52.4%的患者达到了LDL-C<70mg/dL的治疗目标。
虽然2018美国心脏病学会指南以及2020年欧洲心脏病学会/欧洲动脉粥样硬化学会最新指南均强调了ASCVD患者血脂达标的意义,但大部分血脂>70mg/dL的患者并未得到强化降脂治疗,三分之二的患者血脂仍然高于控制目标。相信这种情况在我国也同样存在,血脂达标仍将是未来我国公共卫生工作的重要内容。
参考文献:
1. Baigent C, Blackwell L, Emberson J, et al. Cholesterol Treatment Trialists’ (CTT) Collaboration. Efficacy and safety of more intensive lowering of LDL cholesterol: ameta-analysis of data from 170,000 participants in 26 randomised trials. Lancet 2010;376(9753):1670-1681.
2. Cannon CP, BlazingMA, Giugliano RP, et al. IMPROVE-IT Investigators. Ezetimibe added to statin therapy after acute coronary syndromes. N Engl J Med 2015;372(25):2387-2397.
3. Sabatine MS, Giugliano RP, Keech AC, et al. FOURIER Steering Committee and Investigators. Evolocumab and clinical outcomes in patients with cardiovascular disease. N Engl J Med 2017;376(18): 1713-1722.
4. Cannon CP, Lemos JA, Rosenson RS, et al. Use of Lipid-Lowering Therapies Over 2 Years in GOULD, a Registry of Patients With Atherosclerotic Cardiovascular Disease in the US. JAMA Cardiol 2020. doi: 10.1001/jamacardio.2021.1810. Online ahead of print.
京东健康互联网医院医学中心
作者简介:李丹丹,首都医科大学附属北京友谊医院,研究方向为循证药学。为患者提供专业的用药指导,同时为临床医护人员提供最佳用药参考。
-
患者朋友们大家好,很高兴我们又见面了,今天我们一起学习的科普话题的知识是有关丙型病毒性肝炎的相关内容。随着医疗技术水平不断发展,以及患者的饮食,生活习惯的改变。越来越多的丙型病毒性肝炎的患者,在临床工作中被检测出来。这说明我们面对丙型病毒性肝炎的防治工作仍然十分艰巨。那么丙型病毒性肝炎的症状都有哪些呢?下面我们一起来学习一下。
丙型病毒性肝炎依据肝损伤的严重程度不同,会表现出不同的临床症状。
1.丙型病毒性肝炎代偿期的患者常会有进食油腻食物后出现恶心,呕吐,腹痛,腹胀症状。主要是由于肝细胞损伤造成肝脏消化酶合成能力减弱,出现消化不良的表现。部分患者会伴有肝脏体积的轻度肿大或萎缩而引起右上腹的隐痛不适。
2.丙型病毒性肝炎失代偿的患者,常会合并有大量的腹腔积液。主要是肝功能损伤造成肝脏合成白蛋白的能力减弱,出现了低蛋白血症的表现。渗透压降低造成血管内的水分渗入到组织间隙,形成了大量的腹腔积液,这会加重患者腹胀的症状。
3.部分丙型病毒性肝炎的患者合并有门静脉高压症,会造成脾脏出血性肿大。体格检查时可在左上腹摸到肿大的脾脏。
以上就是本次话题的所有内容,患者朋友们,你若还有其他疑问可以在屏幕下方给我留言。或者给我发私信,关注我。我会尽快的回复大家,我们随时交流。
-

2021年4月,美国心脏协会(AHA)发布了草绿色链球菌感染性心内膜炎(VGS IE)的预防指南。2007年发布的AHA指南中建议接受侵入性手术的心脏病患者用抗生素预防草绿色链球菌感染性心内膜炎。最新的声明中对相关证据进行了更新,依然建议对 不良结局风险高的患者针对感染性心内膜炎预防性使用抗生素。
4组高危人群
2007年指南中,根据VGS IE不良结局风险进行分类, 确定了4组不良结局风险最高的人群。具体如下:第一组,植入人工瓣膜或用人工材料修补心脏瓣膜的患者;第二组,有心内膜炎复发史的患者;第三组,先天性心脏病患者;第四组,心脏移植患者。
植入人工瓣膜或用人工材料修补心脏瓣膜的患者
VGA引起的人工瓣膜心内膜炎患者的死亡率 ≥20%,而VGS引起的自体瓣膜心内膜炎患者的死亡率≤5%。与自体瓣膜心内膜炎患者相比,由于瓣膜周围扩张、脓肿和其他并发症,人工瓣膜心内膜炎患者更可能发生心力衰竭或心脏传导阻滞或需要进行心脏瓣膜置换手术。
有心内膜炎复发史的患者
与首次发生自体瓣膜心内膜炎的患者相比,有心内膜炎病复发史的患者,发生心力衰竭的风险更大,进行心脏瓣膜置换手术的需求增加,并且死亡率更高。天然瓣膜或人工瓣膜心内膜炎多次发作的患者,再次发生心内膜炎的风险更高,每次发作都与更严重并发症的风险相关。 建议该类患者预防性应用抗生素。
先天性心脏病患者
先天性心脏病(CHD)是中高收入国家心内膜炎高风险儿童最常见的潜在疾病。回顾性系列研究和注册登记研究证实,复杂性紫绀型先天性心脏病患者以及进行姑息性手术或其他假体置入的患者,发生心内膜炎的风险最高。根据儿童健康信息系统数据库,2003年至2010年间,在感染性心内膜炎入院患者中,68%发现存在先天性心脏病。
一项台湾研究显示,在24729名有冠心病和心脏病变的儿童中,心内膜炎的发生率为1.11/1000人年,而 在紫绀型先心病、心内膜垫缺损和室间隔缺损的儿童中,心内膜炎的风险最高。接受以下手术操作的儿童心内膜炎的风险增加:中心静脉导管置入术,心导管插入术,心脏开放手术和分流术。该研究也显示,无论术前是否使用抗生素,牙科操作均不会增加心内膜炎的风险。
心脏移植患者
目前尚无足够的公开数据来准确评估心脏移植患者中出现心内膜炎不良结局的风险。然而,这类患者为免疫抑制,具有多种潜在的合并症,极有可能因任何感染(包括心内膜炎)而出现不良结局,因此 建议预防性应用抗生素。
高风险人群的范围是否应该扩大
新指南提出,是否应该将不良结局风险高的4类人群扩大至包括风湿性心脏病、主动脉瓣狭窄、主动脉瓣二瓣化畸形、二尖瓣脱垂或其他瓣膜性心脏病患者。
2007年指南不建议不良结局为中或低风险的患者在牙科操作中预防性使用抗生素。VGS IE或由其他微生物引起的心内膜炎,无论潜在的心脏状况如何,都是严重的威胁生命的感染。其他因素,例如年龄较大,肥胖,糖尿病,心肺疾病,血管疾病,血液透析,免疫抑制以及许多其他疾病,都会影响VGS或其他微生物引起的心内膜炎患者的发病率和死亡率。
将风险类别重新分类,纳入先前不良结局风险归类为中或低的患者,将大大增加在牙科操作中预防性使用抗生素的患者人数。预防性抗生素的使用也存在风险,即使是仅接受单次治疗的患者也有风险。此外,包括VGS在内的多药耐药性微生物的出现是一个全球性威胁。
牙科操作中预防性使用抗生素仅限于一小部分细菌性心内膜炎患者,特别是不良结局风险最高的人群。总体而言,2007年指南不建议不良结局为中或低风险的患者在牙科操作中预防性使用抗生素,这个建议在新指南中没有改变。
牙科操作中预防性使用抗生素:注意事项
药物不良反应
当牙科手术预防性使用抗生素时,严重不良反应(如荨麻疹,血管性水肿和过敏反应)的总体风险较低。英国最近一项研究表明,单次使用克林霉素可能会引起并发症,包括死亡。相比其他预防性抗生素,克林霉素可能引起更多、更严重的不良反应,因此, 本指南不建议使用克林霉素。社区获得性艰难梭菌感染中多达15%可能归因于牙科操作中处方抗生素。单次使用大环内酯类药物,致命不良反应极为罕见。
Hancox等纳入了QTc间隔延长超过450毫秒的患者,分析发现使用阿奇霉素可导致严重心血管事件的风险,尤其是尖端扭转型室性心动过速。因此,在已知QTc间隔延长的患者中应谨慎使用这些药物。 在不能耐受青霉素、头孢菌素或大环内酯的患者中,强力霉素是另一种替代选择。单次使用强力霉素引起严重不良反应极为罕见。
耐药性的问题
抗生素的不当使用是全世界重点关注的问题,尤其是可能导致抗生素耐药的发生。需要确保仅在必要且有效的情况下使用抗生素,选择最合适的抗生素以及有效的剂量方案,同时避免抗生素耐药的发生。治疗确定性感染需要使用对特定病原体具有体外活性的抗生素,而预防性抗生素尽量采用单次、低剂量给药。
总而言之,根据对现有证据的审查,最新声明并未对2007 VGS IE预防指南的建议进行更改。指南继续建议, 仅对不良结局风险最高的患者类别给予预防性抗生素。
参考文献:
Circulation. 2021 Apr 15; CIR0000000000000969.
京东健康互联网医院医学中心
作者:刘山水,医学博士、副教授。研究疾病领域为老年疾病及常见慢病,已在国内外医学期刊发表署名论文80余篇。
-


酱油,是人们在烹调时最常用到的调味品之一,无论炒菜、做汤、又或者是凉拌等,各种菜品都离不开酱油的协同调味作用,可以说酱油是厨师们或者家庭掌勺者们离不开的好帮手,有着重要的增色、添鲜作用。但是,在市面上混的“风生水起”的食品谣言也来了,有传言说吃酱油会让皮肤变黑;有传言说受伤的人吃了酱油连伤口都会长成黑的。听了这些传言之后,酱油如果有眼泪,也应该是泪流满面了吧。好吧,接下来我们就一起重新认识一下感觉自己比窦娥还冤的酱油吧。

酱油的真相
酱油,是我国人民生活中常见的一种传统调味品,颜色呈红褐色,且有特有的酱香,可以增进人们的食欲。酱油是由蛋白质、淀粉原料发酵而成,这些发酵原料一般包括大豆、豆粕、小麦、麸皮等,所以酱油中含有氨基酸、B族维生素、糖、有机酸、醇、酚以及棕红色素等多种物质,无论是炒菜,还是调拌饺子馅儿时放一点,既能起到调色的作用,又能增加香气和鲜味。市面上销售的酱油,除了上述的发酵原料外,还包括食盐,所以酱油中其实是含有一定量隐形盐的,在炒菜或者拌馅时,如果放了酱油可以少放一点食盐。

人的皮肤为什么会变黑
人的皮肤中存在一种黑色素细胞,其中含有的酪氨酸在酪氨酸酶的激活作用下,会产生一种叫“黑色素”的物质,这种黑色素产生的越多,人的皮肤的肤色就会越深,也就是人们常说的“皮肤变黑”。人们皮肤中黑色素量的多少,不但取决于酪氨酸的多少和酪氨酸酶的活性,还与人的遗传基因、太阳光的照射等情况关系密切。

之所以会有“吃酱油会让人的皮肤变黑”的传言,主要是因为酱油中含有丰富的氨基酸,当然也有一定量的酪氨酸。的确,酱油中含有部分酪氨酸,但是仅凭此点就断定“吃酱油会变黑”是不科学的,因为酪氨酸的含量再多,如果酪氨酸酶的活性不够,也不能产生黑色素,而酪氨酸酶的活性绝对不是吃酱油多少能够决定的。再者,含有酪氨酸的食物有很多,它是蛋白质的构成单位之一,所以几乎所有蛋白质食物都有这种氨基酸,最明显的例子就是:牛奶。牛奶在人们的日常饮食中也是非常常见的食物,但也没见有人说喝牛奶会让人变黑,不是吗?

伤口变黑与酱油也没有半毛钱关系
皮肤变黑与酱油没有关系,伤口的颜色变深与酱油其实也没有什么关系。伤口的愈合其实是细胞的增生活动,人体内的细胞是有寿命的,在细胞不断的死亡和分裂增殖的过程中,人体有条不紊的进行着新陈代谢。当身体因出现伤口而改变了那个身体部位原有的状态时,细胞就会不断增生,随之新的组织也会开始不断的分裂、愈合,从而对伤口除做着修复工作,直至其愈合。在伤口愈合的整个过程当中,会出现色素的沉淀,从而使伤口处的颜色表现的比较深沉,与吃不吃酱油真的一点关系都没有。
-

门诊是遇到不懂的病人需要多交代几句#门诊 #医学常识
展开更多
展开更多




















